Кожа при инфекционном мононуклеозе (инфекции вируса Эпштейна-Барра)
Вирус Эпштейна-Барр - краткий обзор:
- Другое название — вирус герпеса человека 4.
- В развитых странах большинство случаев первичной инфекции регистрируется среди подростков и молодых людей.
- Инфекционный мононуклеоз проявляется триадой симптомов: лихорадка, лимфадено-патия и фарингит.
- Характерно сочетание первичной инфекции с мультиформной экзантемой, наиболее часто встречающейся после назначения ампи-циллина/амоксициллина.
- Инфекция, вызванная вирусом Эпштейна-Барр, сопутствует развитию лейкоплакии слизистой рта, назофарингеальной карциномы, лимфомы Беркитта, болезни Ходжкина, гистиоцитарного некротического лимфаденита и некоторых форм Т-клеточной лимфомы кожи.
а) Эпидемиология. Вирус Эпштейна-Барр распространен повсеместно и поражает до 90% населения планеты. В развитых странах большинство случаев первичной инфекции регистрируется среди подростков и молодых людей, клинически проявляясь в виде инфекционного мононуклеоза. В детском возрасте заболевание протекает в субклинических формах, вероятно, вследствие особенностей детского иммунитета. В развивающихся странах регистрируется меньшее количество случаев мононуклеоза, так как инфекция поражает в основном детей.
Вирус Эпштейна-Барр реплицируется и передается со слюной. Существуют также сообщения о заражении при переливании крови, грудном вскармливании, а также контакте с генитальными выделениями.
б) Этиология и патогенез. Вирус Эпштейна-Барр (также вирус герпеса человека 4) имеет размеры от 180 до 200 нм и относится к семейству Herpesviridae, Двухцепочечная ДНК вируса заключена в капсид и кодирует образование около 100 белков. Капсид в свою очередь окружен защитной оболочкой, состоящей из гликопротеина gp350, связывание которого с CD21-рецепторами В-лимфоцитов обеспечивает проникновение вируса Эпштейна-Барр в клетку.
Вирус Эпштейна-Барр может поражать непосредственно В-лимфоциты или после предварительного заражения эпителиальных клеток слизистой оболочки полости рта, при этом в обоих случаях происходит активация В-клеток и увеличение их популяции. Инфицированные В-лимфоциты обеспечивают распространение вируса по лимфоретикулярной системе. Выздоровлению способствует клональное увеличение уровня цитотоксических Т-лимфоцитов, которые вызывают появление характерных для инфекции атипичных лимфоцитов и симптомов.
Поражая В-лимфоциты, вирус Эпштейна-Барр остается нераспознанным, вызывая латентную инфекцию. Продукция вирусом специфических белков и эписом (структур, состоящих их кольцевидной ДНК) внутри В-клеток приводит, с одной стороны, к защите вируса, с другой — к передаче вирусной ДНК другим клеткам, реинфекции и реактивации инфекции в глотке.
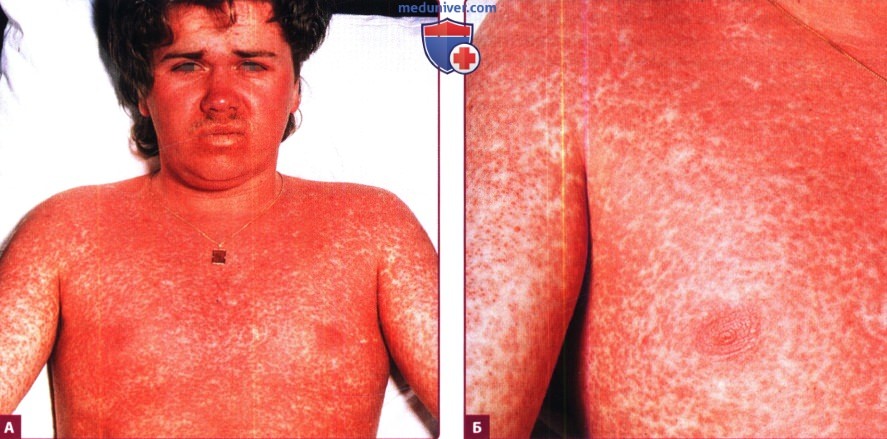
Папулы и пятна медного цвета на коже туловища и конечностей после приема амоксициллина внутрь.
Б. Инфекционный мононуклеоз (вирус Эпштейна-Барр).
в) Клиника инфекции вируса Эпштейна-Барр:
1. Анамнез. Инкубационный период составляет 30-50 дней. У подростков и взрослых людей первичная инфекция проявляется в виде инфекционного мононуклеоза, или «болезни поцелуев». У 50% зараженных лиц классическую триаду симптомов составляют лихорадка, лимфаденопатия и фарингит. Характерно повышение температуры тела 37,5-40,5 °С, продолжающееся от одной до трех недель, наблюдается небольшое увеличение чаще заднешейных лимфатических узлов, а также поражение задней стенки глотки, степень которого варьирует от небольшой эритемы до значительного увеличения миндалин с белыми налетами.
2. Изменения кожи. У 70-100% больных инфекционным мононуклеозом при назначении антибиотикотерапии, в особенности ампициллина, а также амоксициллина, цефалексина, эритромицина и левофлоксацина, на 7-10 день после начала лечения наблюдается появление высыпаний на коже туловища и конечностей, представленных зудящими эритематозными, мультиформными или скарлатиноподобными элементами (сыпь описывается как «медноподобная»). На коже разгибательных поверхностей суставов элементы склонны к слиянию. В патологический процесс могут также вовлекаться кисти, стопы и слизистая оболочка рта. Разрешение сыпи продолжается 7 дней и сопровождается шелушением. Считается, что возникновение сыпи связано с продукцией индуцированных вирусом Эпштейна-Барр антител в ответ на антибиотик, что приводит к формированию иммунных комплексов, фиксирующих комплемент, а не с аллергическими реакциями на лекарства.
Экзантема, вызванная исключительно вирусом Эпшейна-Барр (ВЭБ) наблюдается в меньшинстве случаев (примерно 5—15%) и может также быть кореподобной и пруритической; однако она обычно начинается в течение первых нескольких дней заболеваний и разрешается быстрее, как правило, в течение 1-6 дней. У 50% пациентов наблюдаются периорбитальные отеки, у 25% — энантема, представленная 6-20 петехиальными элементами 0,5-1 мм в диаметре в области перехода твердого неба в мягкое. Элементы могут сливаться, образуя крупные очаги поражения.
При инфекции вирусом Эпштейна-Барр развиваются такие патологические состояния, как многоформная эритема, узловатая эритема, акроцианоз, кольцевидная эритема, лихеноидный парапсориаз, ладонный дерматит, холодовая крапивница, а также кольцевидная гранулема.
В некоторых случаях после развития лихорадки и лимфаденопатии наблюдаются болезненные глубокие язвы красно-фиолетовой окраски в области гениталий. Они могут появляться до развития других признаков инфекционного мононуклеоза или, иногда, после лихорадки и лимфаденопатии. Очаги представляют собой четко очерченные, болезненные и глубокие язвы с красно-фиолетовой границей. Дно язвы может быть чистым, серозно-гнойным или заполненным грануляционной тканью. Язвы часто развиваются на малых половых губах. При двухсторонней локализации это обычно симметричные, «целующиеся» очаги. Пока неясно, вызываются ли язвы непосредственно вирусом или являются результатом иммунного ответа хозяина. Биопсия обычно неспецифическая и диагностической роли не играет. Язвы регрессируют в течение двух недель, специфического лечения не требуется.
Вирус Эпштейна-Барр является в настоящее время самой частой причиной развития синдрома ДжаноттиКрости. У детей инфекция протекает в легких формах, при этом характерные симптомы инфекционного мононуклеоза могут отсутствовать.
3. Другие клинические данные. Включают слабость, озноб, головные боли и гепатоспленомегалию.

г) Анализы при инфекционном мононуклеозе. У большинства больных инфекционным мононуклеозом выявляют лимфоцитоз, составляющей больше 50% от абсолютного числа лейкоцитов. Около 10% составляют атипичные лимфоциты, представляющие собой активированные в ответ на вирусное заражение В-клеток Т-лимфоциты. Часто наблюдаются нейтропения и тромбоцитопения, в 80% случаев диагностируют повышенный уровень трансаминаз.
Диагноз инфекционного мононуклеоза подтверждает наличие гетерофильных антител. Гетерофильные антитела распознают антигены на поверхности эритроцитов человека и животных (например, лошадей, овец, быков), но не распознают вирус Эпштейна-Барр. Считается, что они появляются в ответ на поликлональную стимуляцию вирусом Эпштейна-Барр, но могут определяться также при лимфомах, гепатитах и аутоиммунных заболеваниях (ложноположительные реакции). Гетерофильные антитела появляются в течение одной недели после развития симптомов, достигают максимальной концентрации в период между 2-5 неделями и иногда сохраняются до одного года. У детей младше четырех лет определение данных антител не используется в качестве диагностического теста вследствие низкой чувствительности. Ранее использовался тест с применением эритроцитов овец (Pau-Bunnell test), в настоящее время внедрен метод латекс-агглютинации с эритроцитами лошадей, обладающий большей чувствительностью. До 10% больных инфекционным мононуклеозом не имеют гетерофильных антител, что расценивается как гетерофил-отрицателъная инфекция.
В течении инфекционного процесса увеличивается количество специфичных антител, определение которых показано при подозрении на инфекционный мононуклеоз и отсутствии гетерофильных антител. С самого начала заболевания обнаруживают антитела классов IgG и IgM к антигену капсида. Антитела класса IgM исчезают в течение трех месяцев, IgG определяются в течение всей жизни и являются маркером перенесенной инфекции. Антитела класса IgG к нуклеарному антигену формируются в течение 6-12 недель и определяются также до конца жизни. Антитела класса IgG к раннему антигену появляются с первых дней заболевания и подразделяются на два подкласса: анти-Д (свидетельствуют о недавней инфекции, у 30% больных не определяются) и анти-Р (не имеют большого клинического значения) (anti-D, anti-R). Таким образом, ранняя первичная инфекция диагностируется при наличии антител классов IgG и IgM к антигену капсида и отсутствии антител класса IgG к нуклеарному антигену.

д) Патогистология. При мультиформной экзантеме, вызванной вирусом Эпштейна-Барр, отмечаются неспецифические гистологические изменения: небольшой периваскулярный отек и воспалительные клетки. Специфические кожные изменения отличаются характерными особенностями.
е) Осложнения. В 20% случаев инфекционного мононуклеоза наблюдается развитие таких осложнений, как непроходимость, аутоиммунная гемолитическая анемия, нейтропения, миокардит и гепатит. В 5% случаев возникают неврологические осложнения (энцефалит, менингит, синдром Гийена-Барре). Риск разрыва селезенки составляет 0,1% (более, чем в 50% всех случаев, спонтанный). У 3-30% больных определяют сопутствующий фарингит, вызванный стрептококками группы А. У некоторых пациентов в течение длительного периода (до шести месяцев) могут сохраняться гиперсомния и слабость.
ж) Прогноз и течение. Выздоровление при инфекционном мононуклеозе длится в среднем 2-3 недели без специфического лечения. У взрослых оно может занимать большой период времени, однако длительные активные формы инфекций вирусом Эпштейна-Барр (более шести месяцев, тяжелая степень заболевания, гистологически подтвержденное поражение органов) встречаются редко. В таких случаях в тканях определяют ДНК вируса, а в крови — повышенный титр антител.
з) Лечение инфекционного мононуклеоза. Лечение неосложненных форм инфекционного мононуклеоза является симптоматическим. Ацетаминофен или нестероидные противовоспалительные препараты (НПВП) могут назначаться при лихорадке и неприятных ощущениях в горле. Необходимо ограничивать физическую нагрузку, в том числе занятия спортом, для предупреждения разрыва селезенки и возвращения ее к нормальным размерам.
При стероидной терапии инфекционного мононуклеоза наблюдались осложнения, в частности энцефалит и менингит. Системные стероиды рекомендуются пациентам с признаками угрожающей обструкции дыхательных путей, тромбоцитопении или гемолитической анемии.
Мета-анализ пяти рандомизированных контролируемых исследований, изучавших эффективность ацикловира при терапии инфекционного мононуклеоза, показали уменьшение выделения ВЭБ с орофарингеальным секретом; однако не продемонстрировали общей клинической полезности. Мультицентровое двойное слепое исследование с плацебо-контролем, проводившееся у 94 пациентов с острым инфекционным мононуклеозом, также выявило, что ацикловир и преднизолон уменьшают репликацию вируса в ротоглотке, но не влияют на длительность проявления симптомов.

и) Профилактика. Случаи инфекционного мононуклеоза зачастую остаются нераспознанными. Как правило, вследствие неправильного предположения о наличии бактериальной инфекции назначаются антибактериальные препараты. Применения антибиотиков, которые при инфекционном мононуклеозе могут часто способствовать развитию экзантемы, следует избегать.
Вакцина в настоящее время разрабатывается, и, возможно, будет применяться в будущем в группах риска для профилактики инфекций, вызванных вирусом Эпштейна-Барр.
к) Онкологические заболевания при инфекционном мононуклеозе. В последнее время появились сообщения о связи инфекции, вызванной вирусом Эпштейна-Барр, и развитием некоторых злокачественных состояний, таких как рак носоглотки, лимфома Беркитта и лимфома Ходжкина. Эти заболевания встречаются чаще у пациентов со сниженным иммунитетом вследствие ВИЧ-инфекции, врожденных иммунодефицитных состояний и иммуносупрессивной терапии (например, после пересадки органов). Считается, что латентная инфекция, вызванная вирусом Эпштейна-Барр, приводит к трансформации и пролонгированию жизни клеток, способствуя тем самым развитию новообразований. При этом для каждого из состояний характерна экспрессия специфичных антигенов вируса Эпштейна-Барр.
Назофарингеальный рак периодически регистрируется в Соединенных Штатах и Европе, часто встречается у эскимосов Аляски и является эндемическим в Южном Китае, Юго-Восточной Азии и регионе бассейна Средиземного моря. Эта неоплазия клинически может проявляться кровянистыми выделениями из носа, отитом среднего уха или парезами черепных нервов. Метастазы в лимфоузлы развиваются рано; их первоначальным проявлением может быть лимфаденопатия в области головы и шеи. Кожные метастазы наблюдаются редко и обычно проявляются в форме дермальных или подкожных узлов. В редких случаях сообщалось о связи назофариангеального рака с утолщением ногтевых фаланг пальцев кисти по типу «барабанных палочек», а также с дерматомиозитом. ВЭБ присутствует в злокачественных клетках эпителия, но не обнаружен в лимфоцитах.
Африканская лимфома Беркитта является зрелой В-клеточной неоплазией, эндемичной для Экваториальной Африки, в этом случае отмечается избыточная экспрессия онкогена «с-myc». Заболевание обычно поражает детей и проявляется опухолями челюстей или костей лица. В случаях спорадической разновидности этой лимфомы в Западной Европе или США отмечается поражение органов брюшной полости. Иммунодефицитная форма типично для ВИЧ-положительных пациентов и чаще всего проявляется в брюшной полости. Практически все случаи эндемической лимфомы Беркитта ассоциируются с ВЭБ, а также с перенесенной малярией, в то время как спорадический вариант связан с ВЭБ менее чем в 20% случаев. Диссеминация на кожу происходит крайне редко; однако обычно наблюдается выраженная лимфаденопатия. Биопсия очагов показывает неоплазию клеток среднего размера с выраженной базофильной цитоплазмой, а также апоптотические клеточные массы и макрофаги, переваривающие апоптотические опухолевые клетки, что создает картину «звездного неба».
Болезнь Ходжкина является злокачественной лимфомой с бимодальным возрастным распределением. В развитых странах пики заболеваемости приходятся на юный взрослый и на пожилой возраст. В развивающихся странах чаще болеют дети и пожилые люди. ВЭБ ассоциируется с болезнью Ходжкина в 30-50% случаев. ВЭБ чаще связан с болезнью Ходжкина в развивающихся странах, с детским возрастом и иммунодефицитом. У большинства пациентов наблюдается безболезненная опухоль, часто в области шеи. С кожными очагами болезнь Ходжкина ассоциируется у 17-53% пациентов. Большинство кожных проявлений неспецифические и считаются паранеопластическими по своей природе. Примеры включают тяжелый зуд, экзему, ихтиоз, крапивницу, эритродермию, узловатую эритему и сочетанный грибовидный микоз.
Инфильтрация кожи при болезни Ходжкина встречается реже и типично проявляется на поздней стадии заболевания. Могут наблюдаться изъязвленные узлы, бляшки, опухоли, папулы или эритродермия. Патология проявляется преимущественно воспалительным инфильтратом с рассеянными характерными клетками Рид-Штернберга, которые представляют собой бинуклеарные крупные клетки CD30+, CD 15+ с эозинофильными ядрами. Лечение проводится радиотерапией, химиотерапией или их комбинацией.
Обнаружена ассоциация с ВЭБ некоторых типов кожных Т-клеточных лимфом. У пациентов с ангиоцентрическими лимфомами Т-клеток/естественных клеток-киллеров, крупноклеточными Т-лимфомами и системными Т-клеточными лимфомами с поражением кожи наблюдались хронические язвы, подкожные узлы и фиолетовые опухоли. В случае ангиоцентрических лимфом Т-клеток/естественных клеток-киллеров могут развиваться некротические назальные образования, которые способны также влиять на окружающую кожу. ВЭБ может также ассоциироваться с подкожной панникулитной Т-клеточной лимфомой, которая клинически проявляется панникулитом. Гистологически наблюдаются атипичные лимфоциты в жировых дольках, а также фагоцитирующие макрофаги, заполненные фагоцитированным материалом.
Везикулопапулезные высыпания на лице у ребенка, напоминающие световую оспу (hydroa vacciniforme), иногда связаны с ВЭБ и обладают злокачественным потенциалом. Гиперчувствительность к комариным укусам с эритематозными отеками или язвами также может быть связана с латентной инфекцией ВЭБ. Это явление может указывать на высокий риск прогрессирования в злокачественную неоплазию.
- Рекомендуем далее ознакомиться со статьей "Кожа при синдроме Джанотти-Крости"
Редактор: Искандер Милевски. Дата публикации: 5.5.2019

