Диабетическая язва: признаки, современное лечение
Веских доказательств того, что диабетические пациенты обладают повышенной предрасположенностью к инфекциям в целом, не существует, но некоторые кожные инфекции определенно встречаются у таких больных более часто, имеют более тяжелое течение или более высокий риск развития осложнений. Joshi и соавт. рассмотрели и описали этот факт в своих работах.
Проводится все больше исследований патогенеза иммунных нарушений при диабете. Хотя в некоторых работах определить дефекты на клеточном уровне не удалось, в других было показано, что хемотаксис лейкоцитов, адгезия и фагоцитоз у пациентов с диабетом нарушаются, особенно в периоды гипергликемии и диабетического ацидоза. Дальнейшие исследования показали, что функция Т-клеток и ответ на антигенное воздействие при диабете также снижаются. В таблице ниже показаны некоторые кожные инфекции, встречающиеся чаще всего и имеющие более тяжелое течение у больных диабетом.
а) Эпидемиология. Существенную проблему для пациентов с диабетом представляют язвы стопы, поражающие таких больных в 15-25% случаев. Риск ампутации нижних конечностей у больных диабетом в 10-30 раз выше, чем в общей популяции. Согласно исследованию Pecoraro и соавт., язвы нижних конечностей являлись основной причиной ампутации у 67 из 80 пациентов (84%). 14-24% больных диабетом с язвами стопы в конечном итоге перенесут ампутацию.
В исследовании, проведенном в США в 1999 г., было подсчитано, что стоимость лечения диабетической язвы стопы, без учета стоимости ампутации, составляет 28000 долларов.

б) Этиология и патогенез. Многие из ранее описанных в этой главе факторов способствуют патогенезу диабетических язв. В развитии диабетических язв, по-видимому, значительную роль играют периферическая нейропатия, сдавление и травма. Нейропатия (ассоциированная с неконтролируемой гипергликемией) является одним из основных предрасполагающих факторов развития диабетических язв. Пациенты с диабетом также страдают от утраты чувствительности кожных нервов.
Последующее снижение нейровоспалительной передачи сигнала посредством нейропептидов на кератиноциты, фибробласты, эндотелиальные и воспалительные клетки может неблагоприятно влиять на заживление ран. Чрезмерное давление, оказываемое на ступни, является следствием деформаций стопы (артропатия Шарко), ограничения подвижности суставов, связанного с НФГ, а также образования мозоли. В исследовании, включающем 314 пациентов с диабетом и язвами, наиболее распространенными причинами их развития являлись неудобные обувь и носки.
В одном исследовании было показано, что значительное снижение образования мозолей отмечалось у пациентов с диабетом при ношении спортивной обуви. Образование мозолей является признаком повышенного трения и часто предшествует формированию язв стопы. Как только язва образовалась, поражение периферических сосудов и сопутствующее этому нарушение заживления ран способствуют неблагоприятному исходу.
К известным факторам, ассоциированным с образованием язв стопы при течении диабета, относятся предшествующие язвообразование на стопах и нижней конечности, длительное течение диабета (более десяти лет), нарушение остроты зрения, онихомикоз и неадекватный контроль уровня глюкозы в крови. Boyko и соавт. недавно опубликовали модель предрасположенности к образованию язв стопы на основании относительного сочетания этих факторов.
в) Клиника. Образование мозоли предшествует некрозу и разрыву тканей над костными выступами стопы, обычно в области большого пальца и пяточной кости, над первым и/или вторым плюсне-фаланговым суставами. Язвы окружены кольцом мозолистой ткани и могут распространяться на подлежащий сустав и кость. К осложнениям относятся инфекции мягких тканей и остеомиелит.

Две крупные язвы над поверхностью первого плюснефалангового сустава справа и второго плюснефалангового сустава слева у 56-летнего мужчины с длительностью течения диабета 20 лет.
Отмечаются выраженная сенсорная нейропатия и поражение периферических сосудов.
г) Лечение диабетической стопы. Лечение диабетических язв требует модификации факторов, которые способствуют формированию язв, например, застойный дерматит, отеки на ногах и кожные инфекции. Стандартная терапия нейропатических диабетических язв включает хирургическую обработку, разгрузку (в большинстве случаев исключение ношения тяжестей), обработку мокнущих ран и защитные повязки.
Значительный интерес отмечался к разработке дополнительных методов лечения диабетических язв, включая факторы роста и пересадку кожи, но полученные данные не подтверждают целесообразность их применения в качестве альтернативы стандартному уходу за ранами. Рекомбинантный тромбоцитарный фактор роста как метод местного лечения диабетических язв стопы демонстрирует умеренные положительные результаты при применении в сочетании с адекватной разгрузкой, хирургической обработкой раны и контролированием инфекций.
Крупное мультицентровое клиническое испытание двухслойного эквивалента живой кожи показало 56% заживление на 12-й неделе по сравнению с 38% при стандартной терапии. Согласно опубликованным данным, наиболее благоприятные результаты применения однослойного эквивалента живой кожи и тромбоцитарного фактора роста (Бекаплермин) подтверждены улучшением заживления, приблизительно сопоставимым с двухслойными эквивалентами живой кожи (Graftskin), при сравнении каждого из этих методов со стандартным лечением или плацебо. Необходимо дождаться завершения анализа соотношения затрат и эффективности по сравнению с традиционными методами лечения. Хотя в настоящее время проведение исследований для поддержания рутинного применения таких методов недоступно, эти биологические подходы могут сыграть роль в лечении крупных язв (более 2 см) или язв, плохо поддающихся стандартной терапии. Согласно последнему мета-анализу наибольший процент язв вылечивается в течение 12-недельного курса биологическими продуктами. Однако анализ эффективности затрат оказался затруднителен из-за различий в дизайнах исследований, небольшой продолжительности проанализированных исследований, разной структуры расходов, отсутствия в расчетах параметра качества жизни и финансирования первичных исследований фармацевтическими компаниями.

д) Профилактика. Предотвращение образования язв у пациентов с диабетом представляет собой наиболее важную задачу для терапевтов и других специалистов в области здравоохранения. Превосходный обзор по профилактике образования язв был недавно опубликован Singh и соавт. Существуют убедительные данные в пользу того, что оптимизация контроля за уровнем гликемии предотвращает развитие нейропатии, которая весьма тесно связана с образованием язв стопы. В недавно проведенном исследовании было показано, что риск развития язв стопы повышается почти прямо пропорционально уровню гемоглобина А1С. Исследование стоп необходимо проводить у каждого пациента, у которого есть указания на сахарный диабет. Признаки анестезии при прикосновении монофиламентной нити Semmes — Weinstein 10 г говорит о снижении тактильной чувствительности в стопе. При наличии дерматофитии стоп лечение по поводу этого состояния должно быть направлено на предотвращение нарушения целостности кожного барьера. Следует способствовать прекращению курения. Пациентам необходимо объяснить значение ежедневного ухода за стопами.
Специализированные исследовательские группы по уходу за язвами опубликовали впечатляющие результаты по профилактике и лечению язв. В крупных клинических центрах такой мультидисциплинарный подход в лечении диабетических язв становится все более важным. Пациенты с язвами в анамнезе имеют высокий риск повторного образования язв (34% через год, 61% через три года и 70% через пять лет). Требуются интенсивное образование (официальные курсы обучения ухода за стопами) и усилия, направленные на профилактику язв в такой группе пациентов на протяжении всей жизни.
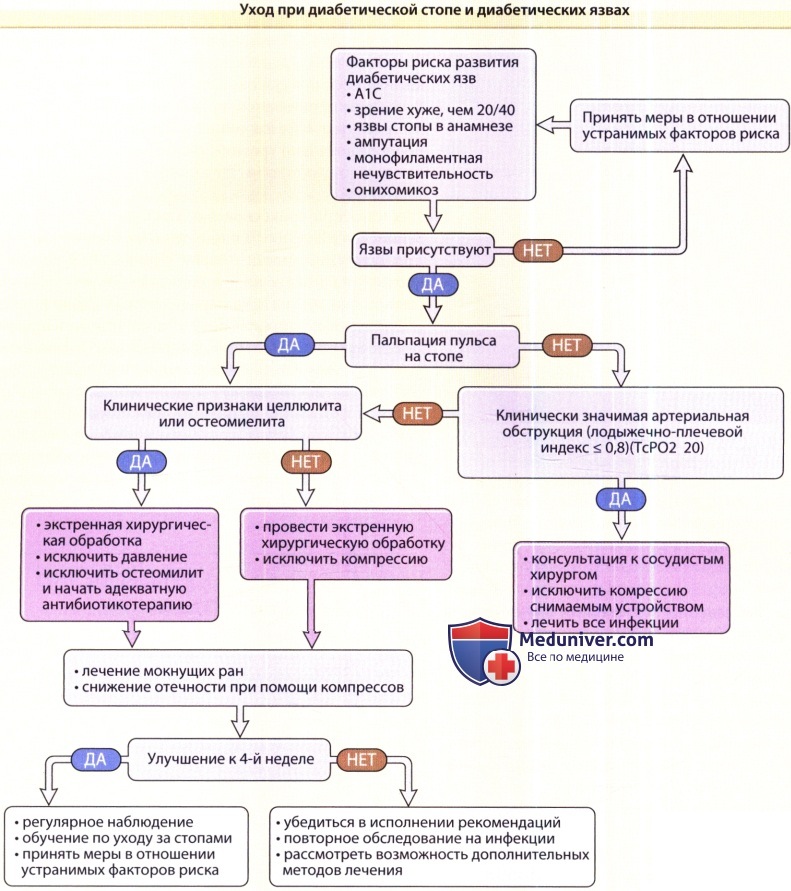
А1С — гликилированный гемоглобин (гемоглобин А1С);
ТсРO2 — чрескожное напряжение кислорода.
- Рекомендуем далее ознакомиться со статьей "Липоидный некробиоз при диабете: признаки, современное лечение"
Редактор: Искандер Милевски. Дата публикации: 15.1.2019

