Экстраинтракраниальный микроанастомоз. Показания и техника
Показания к экстраинтракраниальному микроанастомозу:
1. Протяженная окклюзия или стеноз внутренней сонной артерии с неадекватным коллатеральным кровотоком при невозможности выполнения артериальной реконструкции.
2. Окклюзия средней мозговой артерии со средним неврологическим дефицитом и неадекватным коллатеральным током крови.
3. Стеноз средней мозговой артерии с неадекватным коллатеральным кровотоком.
4. Профилактика ишемии головного мозга после операции по поводу аневризмы внутренней сонной артерии.
5. Профилактика ишемии головного мозга после перевязки внутренней сонной артерии, обусловленной нагноением послеоперационной раны.
Следует отметить, что наличие стенотического поражения наружной сонной артерии и снижение артериального давления в поверхностной височной артерии ниже 80 % от величины системного артериального давления являются показанием к выполнению одновременной сочетанной операции — пластики наружной сонной артерии с последующим ЭИКМА.
Суть операции заключается в имплантации поверхностной височной артерии (a. temporalis superficialis) в кортикальную ветвь средней мозговой артерии.
Из сплошного разреза кожи выделяют на протяжении 6—8 см поверхностную височную артерию. Она является продолжением наружной сонной артерии и идет впереди наружного слухового прохода в височную область, располагаясь под кожей на фасции височной мышцы. Поверхностную височную артерию выделяют с окружающей ее подкожно-жировой клетчаткой с целью сохранения vasa vasorum.
После выделения поверхностной височной артерии на достаточном протяжении ее пересекают как можно дистальнее. На ее проксимальный конец накладывают клипсу, и проксимальный конец освобождают от клетчатки и адвентиции на протяжении 0,5—0,8 см. Стенку артерии дополнительно рассекают продольно на 1—1,5 мм для лучшего захвата и создания углового положения при формировании анастомоза. Диаметр анастомозируемого конца внутренней сонной артерии должен быть 1,6—1,8 мм.
Для доступа к супраклиноидной части внутренней сонной артерии производят костнопластическую трепанацию в лобной и височной областях. Выполняют подковообразный разрез мягких тканей, начинающийся на 1,5—2 см выше надбровной дуги и на таком же расстоянии от средней линии. Разрез ведут вверх до условной вертикальной линии, проходящей через середину скуловой кости, а затем продолжают вниз и заканчивают на уровне ушной раковины. Послойно рассекают кожу, подкожную клетчатку и апоневроз. Образовавшийся кожно-апоневротический лоскут отслаивают и отводят к основанию.
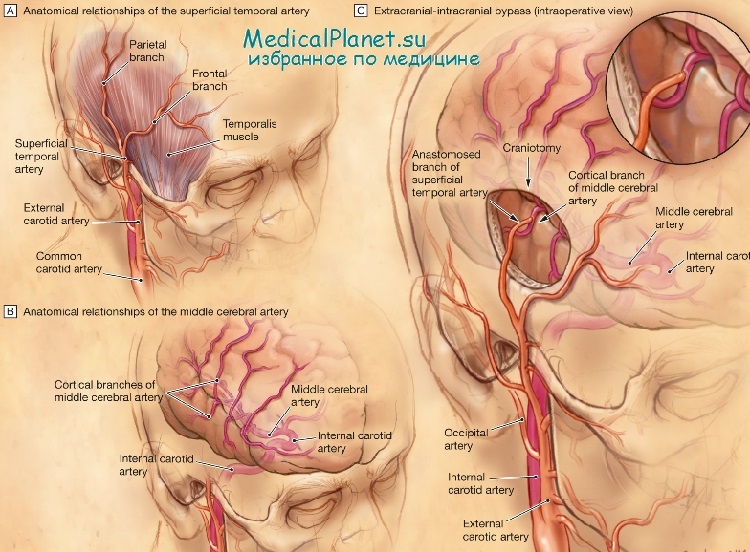
На линии будущей трепанации рассекают надкостницу, апоневроз височной мышцы и височную мышцу. Затем накладывают фрезевые отверстия так, чтобы при отведении костного лоскута стали видны основание лобной доли, сильвиева борозда и передние отделы височной доли. Твердую мозговую оболочку рассекают подковообразным разрезом с основанием вниз. Лобную долю поднимают шпателем, который постепенно продвигают вглубь по краю малого крыла основной кости до переднего клиновидного отростка. В глубине раны появляется жидкость, которую постепенно аспирируют. Обнаруживают зрительный нерв, покрытый арахноидальной оболочкой. Ее очень осторожно разрывают пинцетом. После этого истечение жидкости увеличивается, что облегчает отведение лобной доли и расширяет доступ.
Латеральнее зрительного нерва располагается сонная артерия. Для выделения ее проксимальной части осторожно пинцетом надрывают арахноидальную оболочку между зрительным нервом и артерией. Для выделения места от-хождения передней и средней мозговых артерий разделяют арахноидальную оболочку основания сильвиевой борозды. После этого обнаруживают место деления сосуда и начальные отделы передней и средней мозговых артерий. Под выделенную внутреннюю сонную артерию подводят лигатуру.
Затем небольшими ватными полосками закрывают субарахноидальные щели основания мозга и пространство между основанием лобной доли и передней черепной ямкой. Для этого ватные полоски, прошитые длинной черной ниткой, закладывают латеральнее и медиальнее внутренней сонной артерии на область турецкого седла и между основанием лобной доли и передней черепной ямкой. Такая изоляция области хирургического вмешательства препятствует затеканию крови на основание мозга.
Далее выделяют корковую артерию и подготавливают ее для анастомозирования с поверхностной височной артерией: мелкие ветви коркового сосуда, отходящие к коре мозга, коагулируются и пересекаются. Выделенный на протяжении 1—1,5 мм участок коркового сосуда обеспечивает достаточно хорошие условия для проведения дальнейших манипуляций.
Длина сосуда должна быть достаточной для удобства наложения сосудистого шва. Затем накладывают микроклипсы на выделенный участок коркового сосуда с промежутком примерно в 0,8-1 см. Наружную стенку сосуда между клипсами вскрывают микрохирургическими ножницами. Просвет отмывают от крови. Наиболее ответственным моментом операции является сшивание краев сосудистых стенок. Соединение сосуда донора и сосуда реципиента проводят по типу «конец в бок». Качественное сшивание с предотвращением образования складок и заворотов является залогом для адекватного функционирования анастомоза и предотвращения тромбообразования в нем. Наложение сосудистого шва производят с использованием нити 8/0—10/0. Предложено несколько способов формирования данного анастомоза:
1. Вначале накладывают два угловых шва. Анастомоз формируют наложением правильно чередующихся узловых швов с одной и другой стороны. Обычно достаточно наложить 8—12 швов.
2. После выделения донорской артерии из кожно-апоневротического лоскута дистальный ее отдел скелетируют. При наложении адаптационно-гемостатических узловых швов окружающие донорскую артерию ткани «забираются» в шов, улучшая тем самым герметичность анастомоза.
3. Анастомоз формируют с применением непрерывного обвивного шва, что позволяет обеспечить его герметичность. Однако время, затраченное на создание такого анастомоза, будет большим, по сравнению с классическим вариантом.
4. Наложение анастомоза с применением клеевых составов. После выкраивания бокового окна в корковой артерии и обработки дистального отдела донорской артерии производят наложение четырех угловых направляющих швов. После обезжиривания краев анастомозируемых сосудов наносят специальный медицинский фибринный клей, приготовленный ex temporo из плазмы больного. Созданный таким образом анастомоз отличается высокой герметичностью и прочностью. Некоторым неудобством является быстрое включение в клеевой конгломерат близко расположенных к зоне анастомоза корковых сосудистых клипс. Их снятие после формирования анастомоза вызывает некоторое затруднение. Экстраинтракраниальный микроанастомоз накладывают в дистальном направлении под углом 45—60°.
Это связано с тем, что при окклюзирующих поражениях сосудов головного мозга необходимо увеличить объемный кровоток именно в дистальных отделах средней мозговой артерии как наиболее подверженных недостаточности кровоснабжения. Кроме того, при наложении анастомоза под углом 45—60° происходит совпадение векторов направления тока крови в донорском и реципиентном сосудах.
После завершения формирования анастомоза снимают клипсы с кортикальной и донорской артерий. Пульсация поверхностной височной артерии, определяемая визуально и (или) пальпаторно, свидетельствует о наличии кровотока через анастомоз. После гемостаза и промывания субарахноидального пространства операционную рану зашивают послойно, с оставлением резинового дренажа в заднем нижнем ее углу.
- Вернуться в раздел сайта "хирургия"
Оглавление темы "Операции на сонных артериях":- Резекция аневризмы сонных артерий. Показания и техника
- Операции на сонных артериях с внутренним шунтом. Показания и техника
- Хирургическая анатомия позвоночной артерии. Топография
- Пластика, эндартерэктомия устья позвоночной артерии. Показания, техника
- Устранение извитости позвоночной артерии. Показания, техника
- Транспозиция позвоночной артерии. Показания, техника
- Операции Пауэрса, денервация позвоночной артерии. Показания, техника
- Шунтирование 3-го сегмента позвоночной артерии. Показания, техника
- Операции при ранениях позвоночной артерии. Показания, техника
- Экстраинтракраниальный микроанастомоз. Показания и техника

