Лечение травмы желчного протока. Техника операции
После остановки кровотечения следует заняться повреждениями желчных протоков. Для пациентов, которые остаются в шоке и имеют коагулопатию, адекватным является тампонирование и установка дренажа Джексона-Пратта к месту повреждения желчных путей, пока не появится возможность выполнить повторное вмешательство. У несколько более стабильного пациента, у которого развивается коагулопатия, установка небольшой Т-образной трубки в поврежденный проток обеспечит адекватное дренирование, пока не будет возможности выполнить реконструкцию. При частичном пересечении правого или левого печеночного протока, введение Т-образной трубки малого калибра в общий печеночный проток, так чтобы длинное плечо заходило за частично пересеченную зону, даже без швов может обеспечить достаточный каркас для полного заживления.
У стабильных пациентов предпочтительно первичное восстановление при первой операции. Описаны четыре обширные категории травм желчных протоков:
а) отрыв пузырного протока или маленький разрыв,
б) пересечение без утраты ткани,
в) большой дефект стенки и
г) утрата сегмента протока.
Отрывы и мелкие разрывы стенки протока можно первично ушить полигликолевым швом 6-0, убедившись, что просвет протока не суживается. Можно завести за место ушивания длинное плечо Т-образной трубки; однако это может быть затруднено у пациента с узким протоком. Введение Т-образной трубки может также способствовать деваскуляризации уже поврежденного протока. Поэтому автор не вводит Т-образную трубку при первичном восстановлении. При таких отрывах, когда первичный шов может сузить просвет, для закрытия используется часть пузырного протока или проксимального отдела желчного пузыря.
Проникающее ранение очень редко приводит к пересечению желчного протока без значительной утраты ткани. Если дефекта нет, то можно наложить анастомоз «конец в конец». Необходима лишь минимальная диссекция вокруг протока и его разорванных концов, чтобы сохранить адекватное кровоснабжение для заживления. Натяжение в анастомозе почти обязательно приведет к стриктуре. Ivatury et al. сообщили о частоте стриктур 55% при анастомозах «конец в конец», что требовало перевода в анастомоз с кишкой. Stewart и Way имели первичный успех у 67% пациентов, которым накладывался анастомоз по Ру при полном разрыве после лапароскопической холецистэктомии, при неудаче у всех пациентов, которых лечили, накладывая анастомоз «конец в конец».
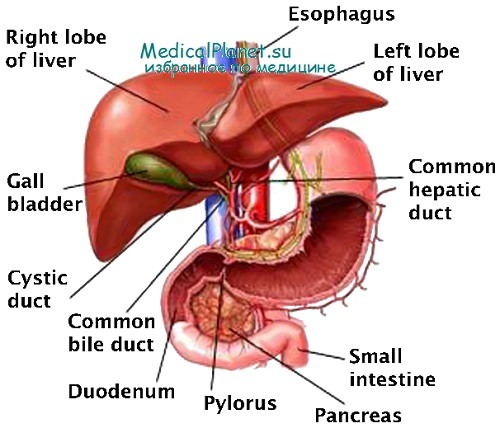
Обширный дефект стенки и утрата сегмента требует наложения билиодигестивного анастомоза. В прошлом предпринимались многие методы «залатывания». Трансплантаты из большой подкожной вены подвергались сморщиванию и фиброзу, что затем требовало стентирования. Также пробовались протезные заплатки и заплатки из слизистой тощей кишки, лишь с редкими случаями успеха.
Решение о типе билиодигестивного анастомоза зависит от места повреждения, его доступности и размера. При сложных травмах наиболее часто применяется гепатикоеюносто-мия на выделенной по Ру кишке с холецистэктомией и дренированием Т-образной трубкой. Позадиободочная петля по Ру должна быть не менее 40 см длиной и должна подводиться к общему печеночному протоку или даже к воротам, как при операции Касаи. Отрыв печеночных протоков у бифуркации можно лечить путем сшивания протоков вместе перед гепатикоеюностомией «конец в бок». Если дистальная часть общего желчного протока не обнаруживается из-за ретракции за поджелудочную железу, можно ограничиться дренированием этой области.
При травмах общего желчного протока также подходит холедохоеюностомия на выделенной по Ру кишке и дренирование Т-образной трубкой. Однако крайне важно хорошее кровоснабжение этого анастомоза, и какие-либо признаки повреждения сосудов общего желчного протока должны побудить хирурга наложить анастомоз ближе к общему печеночному протоку. Холецистоеюностомия и низкая перевязка общего желчного протока возможны, если интраоперационная холангиография выявляет проходимый пузырный проток. Это жизнеспособный выбор, особенно у пациентов с тонкими протоками или нестабильностью.
Тупая травма дистального отдела печеночного протока бывает редко. Тем не менее, хирургическое лечение этих травм должно выбираться индивидуально в каждой ситуации. Сообщалось об изолированных повреждениях как правого, так и левого печеночного протока. Билиодигестивные анастомозы иногда возможны непосредственно у ворот; однако если реконструкция трудна, то можно перевязать правый или левый проток, что, как сообщалось, приводит к атрофии соответствующей доли, а не к билиарному циррозу.
Стентирование желчного анастомоза — противоречивая тема. Хирурги, предпочитающие стентирование, указывают, что оно способствует декомпрессии, когда посттравматический отек может быть существенным, а также дает доступ для холангиографии. Т-образная трубка должна выходить из протока вне зоны анастомоза, в противном случае разовьется стриктура. В кишечных стентах нет необходимости, и некоторые хирурги предпочитают их не использовать, отмечая, что инородное тело в и без того узком протоке может провоцировать стриктуру и обструкцию. Данные по осложнениям не могут поддержать определенный ответ за или против стентирования и поэтому стент должен использоваться по усмотрению хирурга в зависимости от конкретной ситуации.
Если обнаружено повреждение ампуллярной или внутрипанкреатической части желчного протока, то соответствующей операцией может быть панкреатодуоденальная резекция, при сопутствующей травме поджелудочной железы и двенадцатиперстной кишки. При изолированном ампуллярном повреждении возможна первичная реконструкция или реимплантация. Автор ликвидировал ампуллярное повреждение, выполнив трансдуоденальную сфинктеропластику и первичное ушивание повреждения протока. Резекция печени необходима только в случае сочетания повреждения паренхимы печени и печеночного протока, пересекающего сегмент.
Основными осложнениями, связанными с травмой желчных протоков, являются свищ и стриктура. При свище возможно ограничиться дренированием. При «упорном» свище может потребоваться релапаротомия. Стриктуры могут проявляться рецидивирующим холангитом и билиарным циррозом. Эндоскопическое стентирование применяется все чаще, но отдаленные результаты неубедительны. В недавней публикации использовалась агрессивная техника, заключающаяся в установке увеличивающегося числа стентов до полного исчезновения стриктуры. Хотя частота осложнений составила 9%, продолжительность лечения составила 12 месяцев с интервалом без стриктуры 48,8 месяцев после лечения.156 Напротив, из клиники Джона Хопкинса сообщили об опыте оперативного лечения всех послеоперационных стриктур желчных протоков с успехом в 98% случаев.
- Рекомендуем далее ознакомиться со статьей "Современная тактика при травмах печени. Рекомендации"
Оглавление темы "Неотложная помощь при травме печени, селезенки":- Лечение травмы воротной вены. Тактика
- Лечение травмы печеночной артерии. Маневр Прингла
- Лечение травмы желчного протока. Техника операции
- Современная тактика при травмах печени. Рекомендации
- История изучения травм селезенки. Этапы
- Функции селезенки. Зачем она нужна?
- Анатомия селезенки. Структура, сосуды
- Патофизиология травмы селезенки. Механизмы развития
- Диагностика травм селезенки. Лечение
- Диагностический лаваж брюшной полости (ДЛБП), УЗИ при травме селезенки

