Анатомия селезенки. Структура, сосуды
Селезенка появляется сначала как выпуклость на левой стороне дорзального мезогастрия и начинает постепенно смещаться влево, к левому верхнему квадранту. В ходе созревания относительные размеры органа меняются. У детей она больше, потому что требуется для ретикулоэндотелиальной функции и выработки красных клеток крови. После созревания костного мозга ребенка селезенка становится менее важна и уменьшается в размерах по отношению к остальному телу. Существует также несколько важных различий между детской и взрослой селезенкой в отношении капсулы и консистенции паренхимы.
Капсула у детей относительно толще, чем у взрослых; также есть некоторые данные, что паренхима у детей имеет более плотную консистенцию, чем у взрослых. Эти два различия оказывают влияние на эффект неоперативного лечения. Более толстая капсула и более плотная консистенция паренхимы подразумевает, что детская селезенка легче выдерживает удар без массивного кровотечения и необходимости в оперативном вмешательстве, частично объясняя, почему дети более часто являются кандидатами на нехирургическое лечение, чем взрослые, и почему нехирургическое лечение до некоторой степени более успешно у детей, чем у взрослых.
Нормальная селезенка взрослого человека весит от 100 до 250 г. Однако при ряде заболеваний изменяется как размер, так и консистенция селезенки. О малярии и ее воздействии на селезенку в отношении увеличения и изменения консистенции уже упоминалось. Гематологические заболевания, такие как лимфома и лейкемия, также могут изменять и размер, и консистенцию селезенки, делая ее более уязвимой. Чувствительность селезенки могут усилить и такие менее распространенные заболевания как мононуклеоз.
Столь же важной и распространенной патологией, которая может увеличивать уязвимость селезенки, является портальная гипертензия. Обычно такая портальная гипертензия вторична по отношению к циррозу печени, и когда она развивается, селезенка увеличивается и может стать менее плотной.
Это может быть неочевидным в переднезадней проекции, изображенной в руководствах по анатомии, но селезенка в норме расположена достаточно сзади в верхних отделах живота. Она покрыта брюшиной, за исключением ворот. Отношение селезенки к окружающим структурам и соответствующие связочные прикрепления следующие: сзади и латерально селезенка прилегает к левой половине диафрагмы и левым задним и заднебоковым отделам нижних ребер. Латеральная поверхность селезенки прикреплена к задней и латеральной брюшной стенке и левой половине диафрагмы (селезеночно-диафрагмальная связка) и при мобилизации селезенки потребуется диссекция.
Объем этих прикреплений весьма вариабелен. Минимальное прикрепление делает селезенку довольно подвижной; наличие массивного прикрепления требует острого пересечения. Боковые прикрепления у детей обычно меньше, чем у взрослых. То, что селезенка прикреплена к задним ребрам с левой стороны, подчеркивает факт, что задние переломы левых ребер усиливают подозрение о возможной травме селезенки. Из-за близких взаимоотношений с диафрагмой нередки одновременные повреждения. При проникающей травме, нож или пуля могут, очевидно, повредить как левую половину диафрагмы, так и селезенку. Диафрагма также может быть повреждена в результате закрытой травмы, и селезенка может выступать через дефект диафрагмы в левую плевральную полость. При операции по поводу травмы селезенки необходимо тщательно осмотреть диафрагму.
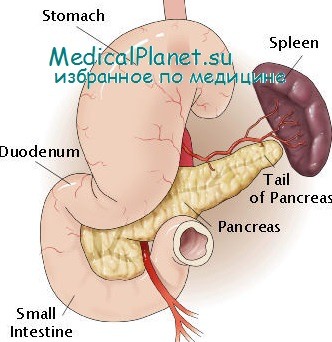
Сзади селезенка контактирует с левой подвздошно-поясничной мышцей и левым надпочечником. Левый надпочечник обычно достаточно маленький и имеет характерный желто-золотой цвет. Он чаще соотносится с задней поверхностью верхней части селезенки, и его нужно предохранять при мобилизации селезенки.
Сзади и медиально селезенка прилежит к поджелудочной железе. Взаимосвязи селезенки и поджелудочной железы важны при мобилизации селезенки, и очень удобно мобилизовать хвост и тело поджелудочной железы вместе с селезенкой, поднимая ее из верхнего левого квадранта; включение хвоста и тела поджелудочной железы увеличивает предел, до которого селезенка может быть мобилизована.
Медиальнее и несколько спереди селезенка обращена к большой кривизне желудка. Эти связи обеспечивают для селезенки возможность получения кровоснабжения через короткие желудочные ветви левой желудочно-сальниковой артерии. Короткие желудочные сосуды требуют пересечения при полной мобилизации селезенки.
Сзади и внизу селезенка граничит с левой почкой. Там есть прикрепления между селезенкой и почкой (селезеночно-почечная связка), которые нужно пересекать при мобилизации селезенки. Левая почка является важным ориентиром при мобилизации селезенки; ее обычно следует оставить на месте, мобилизуя селезенку и хвост поджелудочной железы от фланга к середине. В исключительных случаях почка не сохраняется, особенно часто, когда почка тоже повреждена или если мобилизация селезенки выполняется для создания экспозиции аорты с левой стороны.
Наконец, снизу селезенка соотносится с дистальной частью поперечноободочной кишки и селезеночным изгибом. Нижний полюс селезенки прикреплен к ободочной кишке (селезеночно-ободочная связка), и эти прикрепления также требуют разделения в ходе мобилизации селезенки.
Селезенка получает артериальное кровоснабжение из чревного ствола. Одна из главных ветвей чревного ствола, селезеночная артерия, идет вдоль верхнего края тела и хвоста поджелудочной железы к воротам селезенки. Хотя обычно она расположена вдоль верхнего края тела и хвоста поджелудочной железы, но ее ход может быть разнообразным. Селезеночная артерия также часто весьма извита. Она разделяется на различное число сегментарных артерий селезенки. Как количество ветвей, так и место ветвления весьма вариабельны. Хирургическое значение этой вариабельности в том, что нет абсолютного и надежного числа ветвей селезеночной артерии, которые требуют пересечения при спленэктомии или сегментарной резекции селезенки.
Наиболее часто при спленэктомии перевязывается несколько ветвей селезеночной артерии, а не главный ее ствол. При необходимости можно найти селезеночную артерию у верхнего края тела и хвоста поджелудочной железы, и лучше перевязать артерию в этом месте, даже если воротные ветви были перевязаны, если хирург заинтересован в дополнительной надежности гемостаза.
Другими источниками артериального кровоснабжения селезенки служат короткие желудочные сосуды, соединяющие левую желудочно-сальниковую артерию и селезеночный бассейн у большой кривизны желудка. В среднем бывает от четырех до шести коротких желудочных артерий. Как следует из их названия, эти ветви от большой кривизны обычно весьма коротки и легко повреждаются в ходе мобилизации селезенки.
Венозный отток от селезенки, как и артериальный приток, имеет два пути. Селезеночная вена отводит кровь от селезенки по нескольким ветвям, которые сливаются, образуя одну большую вену вдоль задней поверхности тела и хвоста поджелудочной железы до слияния с верхней брыжеечной веной. Как и венозная анатомия, расположение, размер и ветвление селезеночной вены достаточно вариабельны. Другой путь венозного оттока — через короткие желудочные вены, идущие рядом с короткими желудочными артериями. Они впадают в левую желудочно-сальниковую вену при ее прохождении вдоль большой кривизны желудка.
- Рекомендуем далее ознакомиться со статьей "Патофизиология травмы селезенки. Механизмы развития"
Оглавление темы "Неотложная помощь при травме печени, селезенки":- Лечение травмы воротной вены. Тактика
- Лечение травмы печеночной артерии. Маневр Прингла
- Лечение травмы желчного протока. Техника операции
- Современная тактика при травмах печени. Рекомендации
- История изучения травм селезенки. Этапы
- Функции селезенки. Зачем она нужна?
- Анатомия селезенки. Структура, сосуды
- Патофизиология травмы селезенки. Механизмы развития
- Диагностика травм селезенки. Лечение
- Диагностический лаваж брюшной полости (ДЛБП), УЗИ при травме селезенки

