Воспалительный фиброидный полип. Аденома тонкой кишки.
Воспалительный фиброидный полип (син. эозинофильно-гранулематозный полип) — четко отграниченный полиповидный узел, в состав которого, помимо слизистой оболочки, может входить часть подслизистого, а также мышечного слоев. Возникновению такого полипа нередко способствует неспецифическая противовоспалительная терапия. Чаще поражается подвздошная кишка. Характерны периодические боли в области живота, а также инвагинация тонкой кишки и кровотечение. На ранних стадиях развития полип имеет стелющийся вид, затем появляется ножка. Поверхность полипа часто изъязвлена и эрозирована, имеет кровоизлияния. Под микроскопом в строме полипа видны фибробласты (местами располагающиеся вокруг сосудов в виде «луковичной шелухи»), гистиоциты, эозинофильные инфильтраты различной степени выраженности. Строма обладает СD34-иммунопозитивной реакцией. Воспалительный фиброидный полип нужно дифференцировать от других полипов кишки, лейомиомы, ГИСТ, шванномы, нейрофибромы, а также эозинофилького энтерита и гранулематозного воспаления (в ответ на инородные тела и паразиты).
Доброкачественный лимфоидный полип — экзофитно выступающий очаг гиперплазии обычной лимфоидной ткани. При множественной форме типичная локализация— терминальная часть подвздошной кишки, а при солитарной форме — прямая кишка. Его нужно дифференцировать от лнмфомы, особенно у детей и больных с иммунодефицитными состояниями.
Аденома
Аденома (син.: железистый полип, аденоматозный полип), как и в толстой кишке, — это доброкачественная, четко отграниченная эпителиальная опухоль из железистого эпителия с признаками дисплазии различной степени. Хотя аденома и является одной из наиболее частых форм среди доброкачественных опухолей тонкой кишки, составляя около 1/3 всех ее доброкачественных новообразований, все же она занимает в биопсийно-операционном материале не более 0,013 % случаев. У 6—25 % больных бывает множественной, а у 25—65 % — сочетается с раком этой локализации. Средний возраст больных около 60 лет. В двенадцатиперстной кишке аденома составляет более половины всех доброкачественных новообразований. Наиболее распространенная локализация — ампулярная часть кишки, в которой выявляют более 60 % аденом двенадцатиперстной и более половины аденом всей тонкой кишки. Встречаются и спорадические формы, и связанные с семейным аденоматозным полипозом, при котором, кроме ампулярной части, опухоли встречаются у 60 % больных в тощей кишке и у 20 % — в подвздошной. Диаметр новообразования может варьировать от 1—2 мм до нескольких сантиметров. При диаметре опухоли менее 1 см клинические симптомы, как правило, отсутствуют, а сама аденома обычно является случайной находкой. При аденоме двенадцатиперстной кишки, особенно полиповидном узле на ножке, может возникнуть кишечное кровотечение. Иногда, даже при небольшом размере опухоли, растущей в области дуоденального сосочка, в качестве наиболее раннего клинического симптома развивается обтурацнонная механическая желтуха. При новообразовании большого диаметра может возникать тонкокишечная непроходимость, причем обусловленная не только обтурацией просвета опухолью, но и инвагинацией кишки из-за нарушения ее моторной деятельности в области локализации аденомы.
Выделяют три гистологических типа аденомы: тубулярный, ворсинчатый и тубулярно-ворсинчатый. По строению они принципиально не отличаются от аналогов в толстой кишке.
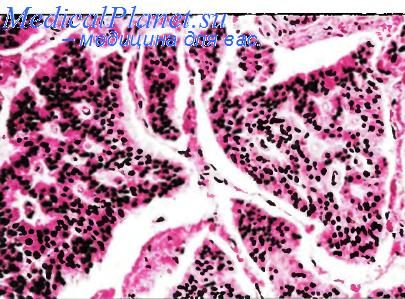
Аденокарцинома
Аденокарцинома встречается редко и не отличается по своему макро- и микроскопическому строению от такого же новообразования толстой кишки. Основными факторами риска, способствующими развитию рака тонкой кишки, считают: семейный аденоматозный полипоз — сильнейший фактор риска, при котором аденокарцннома тонкой кишки развивается в 300 раз чаше, чем в обычной популяции; болезнь Крона, при которой риск развития рака тонкой кишки увеличивается в 86 раз; синдром Пейтца—Джигерса, при котором частота возникновения рака желудочно-кишечного тракта и других органов возрастает на 10—18 %, а риск развития рака тонкой кишки имеется у 2—3 % больных; глютеновая энтеропатия (целиакия). Описаны случаи рака, развившегося в илеостоме, а также у больных с язвенным колитом, в дивертикулах Меккеля, удвоенной тонкой кишке и участках подвздошной кишки, используемых для создания искусственного мочевого пузыря. Аденокарцннома тонкой кишки практически не встречается у больных до 40 лет, а если и выявляется, то, как правило, на шестой и седьмой декадах жизни. Исключение составляют больные с болезнью Крона, семейным аденоматозным полипозом, синдромом Пейтца—Джигерса, ювенильным полипозом и наследственным неполипозным колоректальным раком, при которых возраст таких онкологических больных может составлять 20—30 лет и менее.
Клинически аденокарцинома, как правило, выявляется на поздних стадиях профессии, когда она прорастает мышечный слой, серозную оболочку и брыжейку. При этом у больного отмечаются потеря в массе тела, анорексия, схваткообразные боли в животе, рвота, желтуха, а также метастазы, чаще в регионарных лимфатических узлах панкреато-дуоденальной зоны и ворот печени, реже в самой печени. На ранних стадиях заболевания могут развиться железодефицитная анемия и массивное кровотечение. При локализации в подвздошной кишке иногда опухоль имитирует болезнь Крона не только клинически, но и рентгенологически, эндоскопически и макроскопически. Частота находок рака тонкой кишки убывает по мере продвижения в дистальном направлении: 65—72 % аденокарцином локализуется в двенадцатиперстной кишке, 25—46 % — в тощей и 5— 10 % — в подвздошной. Чуть более половины таких опухолей двенадцатиперстной кишки локализуется в ее периампулярной зоне, а на долю проксимального и дистального отделов ампулы приходится примерно по 20 % случаев. В тонкой кишке новообразование может иметь полиповидную, грибовидную, стелющуюся, язвенную (язвенно-инфильтративную) или блюдцеобразную форму, а также форму «кольца для салфетки». В двенадцатиперстной кишке опухоль чаще всего растет в виде экзофbтного узла с изъязвлением в центре. При локализации в области большого дуоденального сосочка диаметр опухоли обычно не превышает 2—3 см. Аденокарцинома в тощей и подвздошной кишке в большинстве случаев имеет умеренную степень дифференцировки.Очень редко в тонкой кишке встречаются первичная слизистая аденокарцинома и перстневидно-клеточный рак.
- Читать далее "Карциноидные опухоли тонкой кишки."
Оглавление темы "Опухоли кишечника.":1. Переход аденомы толстой кишки в рак. Интраэпителнальная неоплазия.
2. Инвазивный колоректальный рак. Аденокарцинома толстой кишки.
3. Карциноидные опухоли толстой кишки.
4. Неэпителиальные новообразования толстой кишки. Новообразования анального канала.
5. Опухоли анального канала. Плоскоклеточный рак анального канала.
6. Аденокарцинома анального канала. Злокачественная меланома анального канала.
7. Опухоли тонкой кишки. Гиперплазия бруннеровых желез. Полип Пейтца—Джигерса. Ювенильный полип.
8. Воспалительный фиброидный полип. Аденома тонкой кишки.
9. Карциноидные опухоли тонкой кишки.
10. Мелкоклеточный рак тонкой кишки. Гастроинтестинальная стромальная опухоль.

