Опухоли анального канала. Плоскоклеточный рак анального канала.
Плоскоклеточная папиллома — редкое новообразование, вызываемое вирусом папилломы человека (HPV) типов 6, 11, 16 и 18. Если вирус не выявлен, то новообразование называют кондиломой. По строению и папиллома, и кондилома соответствуют своим аналогам в коже.
Интраэпителиальная неоплазия представляет собой сборную группу новообразований, не всегда соответствующих понятию «карцинома in situ». Она встречается в зонах эпидермоидной выстилки. Макроскопически может выглядеть как-экзематозный участок, папула или бляшка, которые могут иметь вид приподнятых белых или пигментированных и/иди чешуйчатых образований. Под микроскопом различают три типа интраэпителиальной неоплазии. Интраэпителиальная гиперплазия с выраженным гиперкератозом (лейкоплакия) может иметь или не иметь признаков дисплазии эпидермиса. Болезнь Педжета, экстрамаммарная форма — поражает обычно зоны с высокой плотностью расположения апокринных желез, в частности аногенитальную зону.
В области зубчатой линии переходной зоны анального канала эта форма неоплазм и нередко встречается в тех участках, которые прилегают к аленокарциноме. Как и при раке молочной железы, крупные клетки Педжета обладают обильной светлой цитоплазмой и крупными ядрами. Болезнь Боуэна (син. рак Бовэна) обычно встречается в участках, прилегающих к базалоидному раку анального канала, реже в геморроидальных узлах. Болезнь чаще встречается у женщин. Макроскопически новообразование имеет вид красной бляшки. Микроскопически болезнь Боуэна представляет собой карциному in situ. Рецидив заболевания отмечается у 10 % больных, развитие инвазивного плоскоклеточного рака — у 60 %.
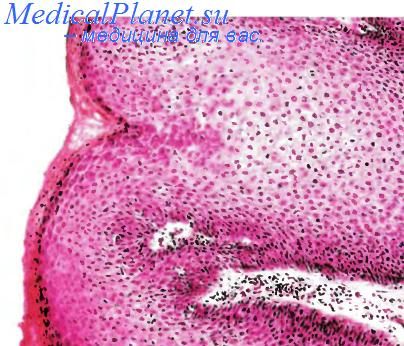
Плоскоклеточный рак составляет 70—75 % всех опухолей анальной и 2—3 % аноректальной области. Возникает после 60 лет. В 92 % наблюдений выявляют вирус папилломы человека (HPV) 16 или 18-го типов, который, как правило, передается половым путем. К группам потенциального риска относят мужчин-гомосексуалистов (у них риск развития рака в 11— 34 раза выше, чем в обычной мужской популяции) и больных с иммунодефицитными состояниями различной этиологии. Геморрой, трещины, фистулы и абсцессы анальной области, а также болезнь Крона в настоящее время не считаются предрасполагающими факторами.
Макроскопически плоскоклеточный рак может выглядеть как небольшая трещина или язва с отечными и утолщенными краями различной окраски. Локализуется как над зубчатой линией, так и под ней. У 15—20 % больных опухоль распространяется на ретровагиналъную перегородку, мочевой пузырь, предстательную железу или заднюю часть уретры. Метастазы в регионарные лимфатические узлы возникают у 40 %, а в паховые — у 10—20 % пораженных лиц.
Под микроскопом различают шесть вариантов строения плоскоклеточного рака. Первые три варианта — обычный (из крупных, ороговевающих и/или неороговевающих клеток), базалоидный и веретеноклеточный — часто сочетаются между собой в виде комбинированной формы. При этом базалоидный компонент комбинированной формы, имеющий, как правило, солидное и/или аденоидное строение, выявляется у 10—70 % больных. Базалоидный тип (син. клоакогенный рак) как отдельная форма чаще встречается у пожилых женщин. Он имеет строение базально-клеточного рака кожи, и на его долю приходится до половины всех карцином переходной зоны. Веретеноклеточный тип рака встречается крайне редко. Его нужно дифференцировать от саркомы и меланомы, используя соответствующие иммуногистохимическис реакции.
Для мукоэпидермоидного типа характерна выраженная позитивная реакция на слизь в ацинарных зонах. Мелкоклеточный анапластический тип плоскоклеточного рака (не являющийся нейроэндокринным типом) представлен атипичными клетками с высоким митотическим потенциалом, диффузно инфильтрирующими окружающую строму. Веррукозный тип (син. гигантская злокачественная кондилома, опухоль Бушке—Левейштейна) макроскопически имеет вид «цветной капусты», может достигать 12 см в диаметре и не поддается консервативной терапии. Характеризуется комбинированным экзо- и эндофитным ростом. Инвазивный рост и рецидивы отмечены примерно у половины пациентов. Под микроскопом для этого типа рака характерны следующие признаки: акантоз, папиллез, кисты, содержащие кератин, клетки с крупными ядрами и отчетливыми ядрышками, митозы в базальных слоях эпителия. В некоторых из таких опухолей выявлен вирус HPV типов 6 и 11.
- Читать далее "Аденокарцинома анального канала. Злокачественная меланома анального канала."
Оглавление темы "Опухоли кишечника.":1. Переход аденомы толстой кишки в рак. Интраэпителнальная неоплазия.
2. Инвазивный колоректальный рак. Аденокарцинома толстой кишки.
3. Карциноидные опухоли толстой кишки.
4. Неэпителиальные новообразования толстой кишки. Новообразования анального канала.
5. Опухоли анального канала. Плоскоклеточный рак анального канала.
6. Аденокарцинома анального канала. Злокачественная меланома анального канала.
7. Опухоли тонкой кишки. Гиперплазия бруннеровых желез. Полип Пейтца—Джигерса. Ювенильный полип.
8. Воспалительный фиброидный полип. Аденома тонкой кишки.
9. Карциноидные опухоли тонкой кишки.
10. Мелкоклеточный рак тонкой кишки. Гастроинтестинальная стромальная опухоль.

