Инвазивный колоректальный рак. Аденокарцинома толстой кишки.
Инвазивный колоректальный рак включает в себя группу онкоморфологических форм. На него приходится более 70 % случаев всех злокачественных эпителиом желудочно-кишечного тракта. В промышленно развитых странах карцинома ободочной кишки регистрируется с частотой 20— 37 случаев заболевания на 100 тыс. человек в год. Рак рсктосигмоидной области составляет более 50 % всех колоректальных карцином. Соотношение заболевших мужчин и женщин составляет 3:2. Частота заболевания увеличивается с возрастом, достигая максимума к шестой декаде жизни. Средний возраст больных около 62 лет. Важным фактором риска для колоректального рака является многолетний хронический дисбиоз (дисбактериоз) толстой кишки, а также хронический неспецифический колит, особенно после 8—10 лет его течения. При язвенном колите с поражением более половины длины ободочной кишки риск развития рака увеличивается на 15 %. При этом смертность повышается в 4,4 раза по сравнению с аналогичным показателем в общей популяции. При рано возникшей и длительно существующей болезни Крона риск развития рака толстой кишки в три раза выше.
Важную роль в развитии карциномы играет полипоз толстой кишки. На долю больных с семейным аденоматозным полипозом приходится 1—3 % всех колоректальных раков. При нелеченом семейном поли позе и его разновидностях — синдромах Гарднера и Тюрко — рак толстой кишки развивается у 100 % больных через 10—15 лет. На спорадические формы приходится около 75 % случаев колоректальной карциномы. Среди других предрасполагающих факторов особое место отводят: малоподвижному образу жизни; длительной диете с преобладанием в рационе большого количества животных белков и очищенных углеводов; небольшому содержанию в пище растительных волокон и микроэлементов, витаминов А, С и Е; частому употреблению алкоголя и курению. Особое место в перечне факторов риска занимает синдром Линча — аутосомно-доминантное заболевание, характеризующееся развитием рака толстой кишки, эндометрия, тонкой кишки, яичников, молочных желез, уретры, почки, опухолей головного мозга, кожи и других органов. При этом заболевании средний возраст больных с колоректальным раком — 45 лет, а риск его развития составляет 70—85 % (эндометрия — 50 %, других локализаций — менее 15 %).
Колоректальный рак может не давать никаких симптомов в течение нескольких лет. Правосторонняя карцинома слепой и восходящей ободочной кишки, как правило, обнаруживает себя, когда появляются утомляемость, слабость и железо-дефицитная анемия. Это новообразование может вызвать кровотечение и при своевременной колоноскопии может быть выявлено на ранних стадиях роста. Однако симптоматика левостороннеего поражения может проявиться острой кишечной непроходимостью. При постепенном развитии заболевания обращают на себя внимание кровотечения, дисфункция кишки, спастические ощущения в левом нижнем квадранте живота. Шансов на раннее обнаружение и быстрое удаление опухоли при левостороннем поражении должно быть больше, поскольку тут довольно рано появляются мелена, диарея и запоры. К моменту диагностики рак прямой и сигмовидной кишки имеет более выраженную тенденцию к инфильтративному росту, нежели опухоли проксимальных отделов толстой кишки. Отсюда и худший прогноз. Kaк при других карциномах, излюбленной локалицией для лимфогенных метастазов являются регионарные лимфатические узлы, а для гематогенных метастазов — печень, легкие, кости, брюшина, мозговые оболочки и др.
По локализации колоректальный рак распределяется следующим образом: в прямой кишки выявляются до 25—40 % всех опухолей, в сигмовидной — 35 %, в нисходящей и поперечной ободочной — 10—15 %, в восходящей ободочной и слепой — 15—20 %. Множественная синхронная карцинома толстой кишки обнаруживается у 1,5—5,1% больных, метахронная — у 0,5—3%. Две одновременно существующие опухоли находят у 67—90 % пациентов, три и более — у 10— 30 %. При этом в половине случаев одна из них располагается в сигмовидной или прямой кишке. При метахронном варианте временной интервал между развитием первой и второй опухоли составляет в среднем 5,6—10 лет. Выделяют девять гистологических групп (форм) колоректального рака.
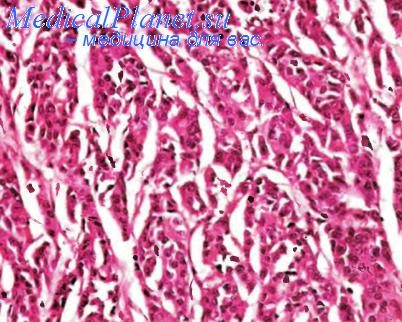
Аденокарцинома.
Несмотря на то что почти всегда колоректальный рак начинается с появления очажков рака в аденоме, он эволюционирует в различные морфологические формы. Для рака правостороннего отдела толстой кишки типичны полиповидная и грибовидная формы роста. Непроходимость в этом случае не характерна. Рак левостороннего отдела обладает тенденцией к циркулярному росту, приводящему к сужению канала органа в виде «кольца для салфетки». В центральных участках такого стенозирующего узла, как правило, отмечается изъязвление, в то время как края узла состоят из более плотной, часто фрагментированной ткани. Кроме циркулярной язвенно-инфильтративной формы, изредка встречается более плоская диффузно-ин-фильтративная форма — пластический лимит. Выше зоны опухолевого стеноза часто обнаруживается вздутие кишки. В течение продолжительного времени, по-видимому, занимающего иногда несколько лет, карцинома прорастает стенку органа и в виде плотных беловатых масс появляется в субсерозном слое или на серозной оболочке, часто вызывая ее сморщивание. В отличие от макроскопических форм роста, микроскопические характеристики правосторонней и левосторонней карциномы толстой кишки во многом сходны.
Под микроскопом различают следующие типы аденокарциномы толстой кишки: высокодифференцированный mun в котором тубулярные раковые структуры занимают объем, превышающий 95 % площади опухолевой паренхимы; умереннодифференцированный тип, в котором указанный объем варьирует от 50 до 95 % площади паренхимы рака; низкодифференцированный тип, в котором этот объем колеблется в более низких пределах — 5—50 % — и выражена тенденция к солидизаиии паренхимы опухоли; недифференцированный тип с самыми низкими соответствующими параметрами — менее 5 %. На долю первых двух типов приходится до 80 % аденокарцином толстой кишки. В паренхиме таких опухолей могут встречаться клетки Панета, участки с нейроэндокринной дифференцировкой (выявляются примерно в 10 % новообразований) и очаги плоскоклеточной метаплазии.
Среди колоректальных аденокарцином выделяют муцинозную форму (син. слизистый рак), которая чаще встречается в ободочной и прямой кишке. В настоящее время к ней относят новообразования с внеклеточным содержанием слизи, занимающей более половины площади опухоли в гистологических срезах. Весьма важным признаком, позволяющим отличать указанную форму от кистозной муцинозной аденомы (цистаденомы), является наличие инвазии опухолевой ткани в мышечную пластинку слизистой оболочки кишки. Еше одна форма — перстневидно-клеточный рак — встречается лишь в 1—2% всех наблюдений колоректальных аденокарцином. Средний возраст у больных с этой формой на 10 лет меньше, чем у пациентов с муцинозным железистым раком. Кроме того, эта форма характеризуется наличием изолированных перстневидных клеток, содержащих слизь и занимающих более 50 % площади срезов опухоли.
Встречаются и еще более редкие формы колоректального рака. Суммарно на их долю приходится 1—2 % всех карцином толстой кишки. Перечислим главные из этих форм. Плоскоклеточный рак более чем у половины больных локализуется в слепой и правой половине ободочной кишки. Он чаще встречается у мужчин и, как правило, имеет низкую степень гистологической дифференцировки. Иногда такой рак может развиваться в зоне плоскоклеточной метаплазии эпителия. Железисто-плоскоклеточный рак (син. аденосквамозный рак) представлен в одном узле паренхимой и аденокарииномы, и плосксклеточного рака. Отличается крайней злокачественностью. К моменту диагностики более 80 % больных этой формой имеют метастазы в лимфатические узлы или печень. Анапластический рак (син. недифференцированный рак), как и в других органах, не имеет признаков какой-либо отчетливой лифференцировки опухолевой паренхимы. Лимфоэпителиомоподобный рак (син. медуллярный рак) обладает паренхимой из крупных клеток с большими везикулярными ядрами, четко выраженными ядрышками и обильной эозинофильной цитоплазмой. Для него также характерна выраженная лимфоцитарная инфильтрация стромы. Эта форма характеризуется относительно благоприятным прогнозом.
В толстой кишке описаны также единичные наблюдения веретеноклеточного рака, гигантоклеточного рака с трофобластической дифференцировкой (хориокарцинома), светло клеточного рака и меланотической аденокарциномы.
- Читать далее "Карциноидные опухоли толстой кишки."
Оглавление темы "Опухоли кишечника.":1. Переход аденомы толстой кишки в рак. Интраэпителнальная неоплазия.
2. Инвазивный колоректальный рак. Аденокарцинома толстой кишки.
3. Карциноидные опухоли толстой кишки.
4. Неэпителиальные новообразования толстой кишки. Новообразования анального канала.
5. Опухоли анального канала. Плоскоклеточный рак анального канала.
6. Аденокарцинома анального канала. Злокачественная меланома анального канала.
7. Опухоли тонкой кишки. Гиперплазия бруннеровых желез. Полип Пейтца—Джигерса. Ювенильный полип.
8. Воспалительный фиброидный полип. Аденома тонкой кишки.
9. Карциноидные опухоли тонкой кишки.
10. Мелкоклеточный рак тонкой кишки. Гастроинтестинальная стромальная опухоль.

