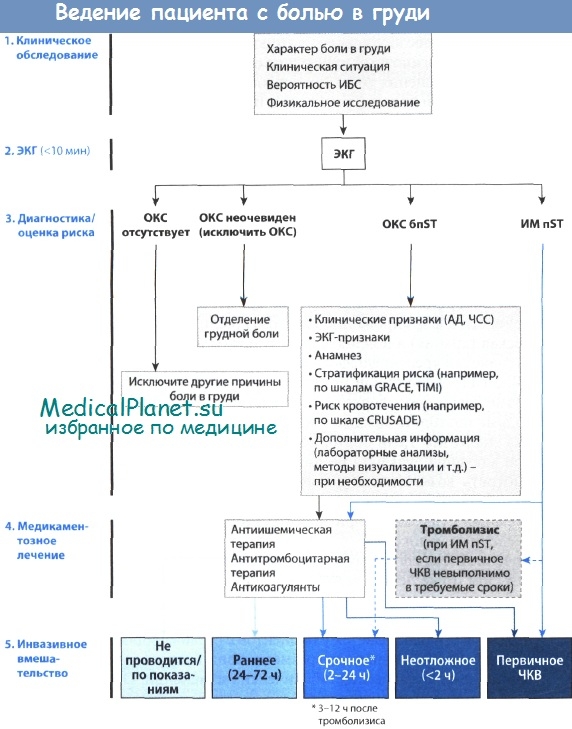
Неотложная помощь при остром коронарном синдроме (ОКС)
Основными целями лечения острого коронарного синдрома (ОКС) являются устранение продолжающейся ишемии миокарда, ограничение повреждения сердечной мышцы, уменьшение вероятности левожелудочковой дисфункции, развития сердечной недостаточности и летального исхода. Это достигается путем ранней идентификации пациентов, нуждающихся в реваскуляризации, и лечением осложнений ишемии, включая нарушения ритма сердца (фибрилляцию желудочков (ФЖ), желудочковую тахикардию (ЖТ) и брадиаритмию), сердечную недостаточность и шок.
На начальном этапе у всех пациентов неотложная помощь заключается в облегчении симптомов заболевания, назначении антитромботических средств, а также - при ИМ пST - скорейшем проведении реперфузионной терапии.
Приоритетными направлениями являются:
• Создание венозного доступа путем катетеризации периферической вены руки при помощи катетера большого диаметра, что обеспечивает возможность введения лекарственных средств, а также обеспечение мониторинга ритма с целью быстрого распознавания и лечения аритмий.
• Адекватное обезболивание, которое является жизненно необходимым. Если ангинозный приступ не ослабевает через несколько минут после прекращения действия провоцирующего фактора (физической нагрузки) или если он развился в покое, больному следует принять нитроглицерин в дозе 0,4-0,5 мг в виде таблеток под язык или аэрозоля (спрея). Если симптомы не исчезают через 5 мин, а препарат переносится удовлетворительно, рекомендуется использовать его повторно.
Неконтролируемая боль и тревога способствуют активации симпатической нервной системы, что в итоге негативно сказывается на функции сердца, потребности миокарда в кислороде и аритмическом пороге. Для быстрого облегчения боли показано в/в введение опиатов. Следует избегать в/м инъекций, поскольку при таком пути введения действие препаратов развивается медленнее, а их абсорбция непредсказуема; кроме того, в/м инъекции могут привести к формированию гематомы (если проводится тромболитическая терапия) и повлиять на результаты наблюдения за динамикой активности креатинфосфокиназы. Препаратом выбора является морфина гидрохлорид или морфина сульфат (2,5-5,0 мг в/в), вводимый совместно с противорвотным средством.
Введение препарата необходимо повторять каждые 5 минут, пока не будет достигнута адекватная аналгезия. Если повторное в/в введение морфина гидрохлорида или морфина сульфата не позволяет купировать боль, следует рассмотреть возможность в/в введения бета-блокатора или нитратов. Депрессию дыхания, вызываемую морфина гидрохлоридом или морфина сульфатом, при необходимости можно быстро устранить введением налоксона.
• Лечение отека легких путем в/в введения фуросемида (40-80 мг). При тяжелом отеке легких можно назначить в/в инфузию нитратов.
• Рассмотрите вопрос о необходимости кислородной поддержки. Гипоксия часто наблюдается у пациентов с развивающимся ИМ и может способствовать увеличению размеров зоны некроза миокарда или развитию нежелательных метаболических изменений. Оксигенотерапия дает возможность оптимизировать доставку кислорода и ограничить ишемию и поэтому должна назначаться всем пациентам с одышкой или симптомами сердечной недостаточности.
Поскольку гипоксия может иметь место у 20% больных с изначально неосложненным ИМ, у всех пациентов необходимо проводить постоянную пульсоксиметрию; оксигенотерапия назначается при снижении показателя сатурации крови по кислороду (SpО2) ниже 93%. Кислород в высокой концентрации (до 60%) при необходимости можно назначать через маску. При наличии сопутствующей ХОБЛ начинается дыхание 24-28% кислородной смесью через вентиляционную маску; у пациентов, зависимых от гипоксии, служащей триггером для поддержания вентиляции, концентрация кислорода в смеси корректируется в зависимости от показателей газового состава крови с целью предотвращения задержки СО2.
• Начните лечение оральными антитромбоцитарными средствами. Применяется ацетилсалициловая кислота (АСК; нагрузочная доза 250-300 мг) и тиенопиридины (препаратом выбора на догоспитальном этапе является клопидогрел в нагрузочной дозе 300 мг). В зависимости от методов реперфузии терапия может быть продолжена празугрелом в дозе 60 мг или тикагрелолом в дозе 180 мг.
Применение этих препаратов перед началом реперфузионного лечения ассоциировано с более частым открытием инфаркт-ассоциированной артерии и крайне необходимо перед установкой стента во время процедуры ангиопластики.
• У пациентов с ИМ пST следует рассмотреть вопрос о немедленном выполнении реперфузионной терапии. В идеале, для этого используется первичное ЧKB, однако если его невозможно провести, следует использовать системный тромболизис с помощью фибринспецифичных средств.
• Пациентам с ОКС бпST следует назначить низкомолекулярный гепарин (НМГ) и антиангинальные средства, такие как бета-адреноблокаторы (БАБ), антагонисты кальция и нитраты. При высоком коронарном риске можно рассмотреть вопрос о в/в назначении ингибиторов гликопротеиновых IIb/IIIа рецепторов. Требуется постоянный мониторинг ритма и повторные регистрации ЭКГ, пока сохраняется боль в грудной клетке. При появлении подъема сегмента ST пациентов следует лечить, как больных с ИМ пST.
Если, несмотря на лечение, у пациента сохраняется стенокардия, следует рассмотреть вопрос о проведении срочной КАГ для решения вопроса о реваскуляризации. При наличии длительного интенсивного болевого синдрома следует подумать о другом диагнозе, в особенности о расслоении аорты.
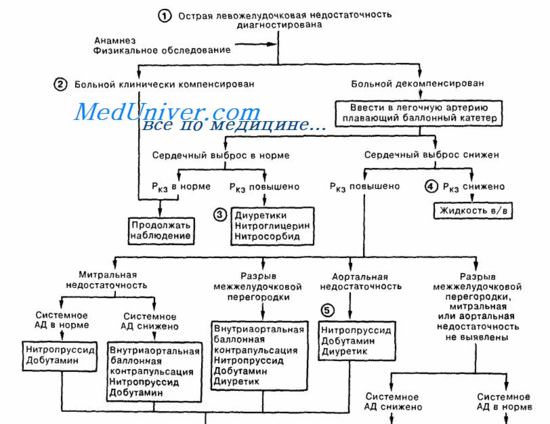
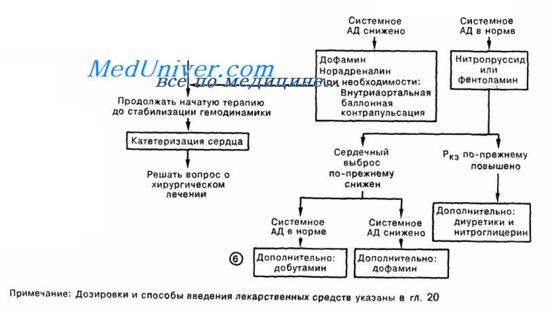
Схема неотложной помощи при инфаркте миокарда и левожелудочковой сердечной недостаточности - сердечной астме
- Читать далее "Лечение инфаркта миокарда с подъемом сегмента ST (пST)"
Оглавление темы "Лечение инфаркта миокарда":- Неотложная помощь при остром коронарном синдроме (ОКС)
- Лечение инфаркта миокарда с подъемом сегмента ST (пST)
- Первичное чрескожное вмешательство (ЧКВ) при инфаркте миокарда
- Тромболизис при инфаркте миокарда
- Препараты для тромболизиса - выбор тромболитических средств
- Показания и противопоказания для тромболизиса при инфаркте миокарда
- Осложнения тромболизиса при инфаркте миокарда
- Несостоявшаяся реперфузия при инфаркте миокарда - причины, диагностика
- Ангиопластика отчаяния после неэффективного тромболизиса
- Раннее чрескожное вмешательство после тромболизиса

