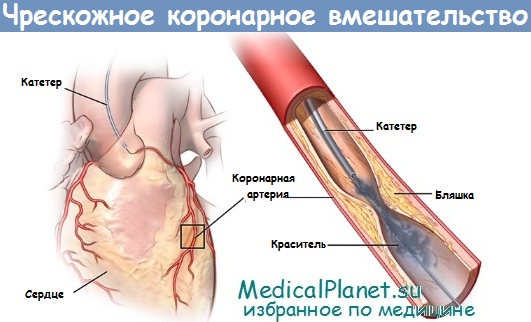
Первичное чрескожное вмешательство (ЧКВ) при инфаркте миокарда
Первые сообщения о применении первичного чрескожного вмешательства (ЧКВ) с целью коронарной реперфузии при ИМ пST появились в 1983 г. В сериях наблюдений было продемонстрировано, что первичное ЧKB является безопасным и эффективным средством восстановления антеградного кровотока в инфаркт-ассоциированной артерии у пациентов с ИМ пST.
Потенциальные преимущества перед системным тромболизисом стали основанием для проведения ряда рандомизированных исследований по сравнению указанных подходов к лечению. Было показано, что первичное ЧKB (если оно быстро выполнено опытным специалистом) эффективнее тромболизиса. Метаанализ 23 рандомизированных исследований с участием 7739 больных выявил значительно меньшую частоту ранней смерти (0,7% против 0,9%, р=0,0002) при первичном ЧKB.
Процедура также позволяла статистически достоверно снизить частоту нефатального ре-инфаркта (3% против 7%, р<0,0001) и риск инсульта (1% против 2%, р=0,0004). При этом в группе ЧKB отмечалось увеличение риска массивного кровотечения из места пункции артерии. Однако при помощи новых комбинаций антитромботических режимов или при использовании для артериального доступа лучевой артерии этот риск можно снизить.
Преимущества чрескожного вмешательства (ЧКВ) перед системным тромболизисом
Считается, что польза первичного чрескожного вмешательства (ЧКВ) объясняется в основном более высокой частотой открытия инфаркт-ассоциированной артерии (90-95% при первичном ЧKB против 30-40% при использовании стрептокиназы и 50-60% - при применении фибринспецифичных препаратов).
Кроме того, поддержание проходимости артерии, лечение причинной атеросклеротической бляшки ведет к снижению риска ре-инфаркта и повторных вмешательств, что способствует снижению общего риска всех ишемических и механических осложнений. Низкая частота инсульта (в особенности геморрагического) также ведет к снижению смертности в группе первичного ЧKB.
До 20% пациентов могут иметь противопоказания к системному троболизису, и в этой подгруппе у большинства пациентов может быть проведено первичное ЧKB. И, наконец, поскольку успешное первичное ЧKB ведет к значительному уменьшению повреждения миокарда и снижению частоты ишемических осложнений, этих больных можно выписать раньше, чем тех, которые получали только тромболитическую терапию.
В целом по сравнению с системным тромболизисом первичное чрескожное вмешательство (ЧКВ) является экономически выгодным, несмотря на потребность в большем количестве персонала и более высокую стоимость начального лечения.
Оценка пациента перед первичным чрескожным вмешательством
Первичное чрескожное вмешательство (ЧКВ) предусматривает создание артериального доступа через бедренную или лучевую артерию и проведение катетера для селективной катетеризации устьев коронарных артерий под рентгеноскопическим контролем. Как только «причинный» сосуд идентифицирован, в него вводится тонкий проводник, который устанавливается дистальнее области окклюзии.
Затем по этому проводнику в нужную точку могут быть проведены как баллонный катетер, так и стенты и другие устройства, требующиеся для успешной коррекции окклюзии. Для предотвращения формирования тромбов на катетерах в точке вмешательства пациент должен получать адекватную антикоагулянтную терапию (обычно - нефракционированный гепарин (НФГ)).
Перед проведением ангиопластики необходимо сопоставить риск кровотечения и ожидаемую от процедуры пользу. Кровотечение после ангиопластики в сочетании с анемией во время нее увеличивает смертность. Поэтому для выявления повышенного риска кровотечения крайне важно провести тщательный опрос и физикальное исследование, результаты которых необходимо сообщить бригаде, выполняющей вмешательство. Это также позволяет модифицировать режим антитромботической терапии во время и после процедуры.
Реакции на йодсодержащее рентгеноконтрастное вещество наблюдаются достаточно редко, однако при наличии в анамнезе аллергических реакций во время процедуры пациенту следует ввести гидрокортизон (200 мг в/в) и хлорфенирамин (10 мг в/в). Чаще потенциальную опасность представляет применение рентгеноконтрастных веществ у больных с нарушением функции почек.
Снизить вероятность осложнений в таких случаях позволяет минимизация объема вводимого контрастного вещества и поддержание адекватной гидратации. 4тобы избежать перегрузки жидкостью и развития отека легких (особенно у пациентов с распространенным передним ИМ), необходимо постоянно мониторировать эффекты вводимой жидкости.
Необходимо быстро выявлять пациентов с осложнениями ИМ, чтобы своевременно начать соответствующее лечение. В идеале, для исключения острой митральной регургитации вследствие разрыва папиллярной мышцы, дефекта МЖП и разрыва свободной стенки ЛЖ необходимо выполнить ЭхоКГ. Пациентам с такими осложнениями показано экстренное хирургическое вмешательство.
Также необходимо идентифицировать пациентов с артериальной гипотензией вследствие инфаркта правого желудочка (ПЖ) или кардиогенного шока, поскольку это влияет на характер лечения во время и после ангиопластики.
Дополнительное лечение во время первичного чрескожного вмешательства
Для улучшения исхода процедуры во время первичного чрескожного вмешательства (ЧКВ) применяются различные механические и фармакологические виды лечения. Было показано, что стентирование коронарной артерии при помощи голометаллического стента в связи с уменьшением риска реокклюзии и необходимости повторного вмешательства при рестенозе превосходит баллонную ангиопластику. В исследовании CADILLAC стентирование при помощи голометаллических стентов сравнивалось с баллонной ангиопластикой.
Было обнаружено, что применение стентов имеет неоспоримые преимущества: частота рестенозов в этой группе составила 22,2% против 40%, а частота реокклюзии инфаркт-ассоциированной артерии - 5,7% против 11,3%.
Было продемонстрировано, что применение стентов с лекарственным покрытием при первичном чрескожном вмешательстве (ЧКВ) является безопасным и по сравнению со стентированием голометаллическими стентами снижает потребность в повторной реваскуляризации (в связи со снижением частоты развития внутристентовых рестенозов). В исследованиях по сопоставлению применения голометаллических стентов и стентов с лекарственным покрытием (DEDICATION, MULTISTRATEGY, HORIZONS-AMI) было показано, что установка последних способствует снижению частоты развития внутристентового рестеноза на 30-60%; это, однако, не влияло на смертность и частоту случаев тромбоза стента.
Использование стентов с лекарственным покрытием требует проведения двойной антитромбоцитарной терапии в течение 1 года, тогда как при имплантации голометаллических стентов такая терапия должна продолжаться всего 1 мес. С точки зрения более низкой вероятности развития рестеноза использованию стентов с лекарственным покрытием отдают предпочтение при имплантации в артерии малого диаметра и при более пролонгированном поражении. Однако при выборе типа стента необходимо учитывать и другие факторы, такие как риск кровотечения, приверженность медикаментозной терапии и необходимость длительной антикоагулянтной терапии (например, варфарином).
Первоначально была доказана целесообразность рутинного в/в введения ингибиторов гликопротеиновых IIb/IIIа рецепторов тромбоцитов при первичном чрескожном вмешательстве (ЧКВ), что до сих пор рекомендуется во многих руководствах. Применение стентов и высоких нагрузочных доз клопидогрела (600 мг), равно как и более мощных тиенопиридинов для приема внутрь (например, празугрела), позволило снизить потребность в рутинном назначении ингибиторов гликопротеиновых IIb/Ша рецепторов при проведении ангиопластики по поводу ИМ пST.
Тем не менее их все еще следует применять в большинстве случаев ИМ пST с низким риском кровотечения, особенно когда риск нежелательных событий высок (например, при переднем ИМ или при наличии крупного тромба). Было показано, что бивалирудин -прямой ингибитор тромбина - имеет такой же эффект в плане устранения ишемии, как гепарин и ингибиторы рецепторов IIb/Ша (исследование HORISONZ-AMI). Наибольшая польза его применения в основном проявляется при низком риске кровотечения, когда ангиопластика выполняется через бедренную артерию.
Это было продемонстрировано в исследовании ACUITY, в ходе которого оценивались частота кровотечения и исходы заболевания у пациентов с ОКС бпST. Показано отсутствие разницы в частоте кровотечения из точки артериального доступа, когда бивалирудин вводился пациентам, у которых ангиопластика выполнялась через лучевую артерию. Однако существенно более низкая частота кровотечения отмечена при использовании лучевого доступа по сравнению с бедренным (0,7% против 2,7% в группах, получавших ингибитор гликопротеиновых IIb/IIIа рецепторов) и при сравнении группы бивалирудина с группой пациентов, получавших ингибитор гликопротеиновых IIb/Ша рецепторов тромбоцитов, у которых ангиопластика проводилась через бедренный доступ (3% против 5,8%).
Аспирационные катетеры представляют собой катетеры с крошечным внутренним просветом, которые по проводнику для ангиопластики можно провести в инфаркт-ассоциированную артерию. Они разработаны для аспирации тромботических масс, что позволяет снизить дистальную эмболизацию. В нескольких рандомизированных исследованиях при использовании этой техники было продемонстрировано улучшение изменений ST и коронарного кровотока.
Метаанализ рандомизированных исследований, посвященных изучению тромбэктомии при ИМ nST, подтвердил целесообразность использования катетеров для мануальной аспирации; это выразилось в снижении частоты комбинированной конечной точки (смерть + ИМ). Во многом это было обусловлено результатами исследования TAPAS, показавшими улучшение 30-дневной и 1-летней выживаемости в группе пациентов, у которых перед стентированием инфаркт-ассоциированной артерии использовалась методика аспирации (даже в тех случаях, когда ангиографически тромб не обнаруживался).
Ранняя выписка после первичного чрескожного вмешательства
Ранняя выписка способствует поддержанию подвижности, улучшает качество жизни и снижает вероятность развития внутрибольничной инфекции и ГВТ нижних конечностей. Первичное ЧКВ со стентированием и применением антитромбоцитарных средств существенно снижает риск наступления ранней коронарной реокклюзии и рецидива инфаркта после лечения ИМ пST. Кроме того, стратификацию риска можно провести на основании характера коронарного кровотока в конце процедуры и особенностей коронарной анатомии, визуализированной ангиографически.
Пациенты, которым вскоре после возникновения симптомов было успешно проведено первичное ЧКВ и у которых не выявлено остаточного стеноза, в ранние сроки могут быть выписаны без особого риска. В одном рандомизированном исследовании (PAMI-1I) было показано, что выписка пациента с неосложненным ИМ в течение 3 сут. после первичного ЧКВ безопасна и экономически целесообразна.
В исследовании PAMI-II пациентами с низким риском считались лица моложе 70 лет, имевшие одно- или двусосудистое поражение коронарного русла, фракцию выброса (ФВ) ЛЖ >45%, подвергнутые успешной процедуре и не имевшие после ангиопластики злокачественных нарушений ритма сердца. Недавно Агентство по лицензированию водителей и транспортных средств пересмотрело правила, касающиеся вождения транспорта после ИМ. Пациентам после успешно проведенного первичного ЧКВ, у которых отмечается ФВ ЛЖ >40%, разрешается вождение автотранспорта уже через 1 нед. после процедуры, если не планируется повторное вмешательство.
- Читать далее "Тромболизис при инфаркте миокарда"
Оглавление темы "Лечение инфаркта миокарда":- Неотложная помощь при остром коронарном синдроме (ОКС)
- Лечение инфаркта миокарда с подъемом сегмента ST (пST)
- Первичное чрескожное вмешательство (ЧКВ) при инфаркте миокарда
- Тромболизис при инфаркте миокарда
- Препараты для тромболизиса - выбор тромболитических средств
- Показания и противопоказания для тромболизиса при инфаркте миокарда
- Осложнения тромболизиса при инфаркте миокарда
- Несостоявшаяся реперфузия при инфаркте миокарда - причины, диагностика
- Ангиопластика отчаяния после неэффективного тромболизиса
- Раннее чрескожное вмешательство после тромболизиса

