Расширенная правосторонняя гемигепатэктомия (правая трисекционэктомия): этапы
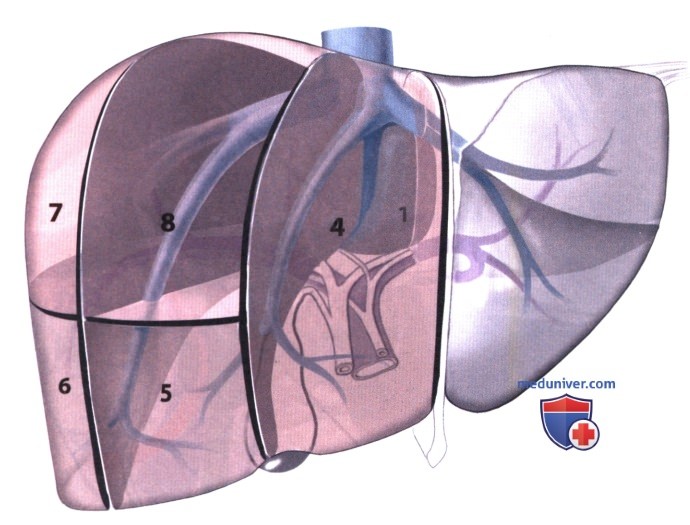
Расширенная правосторонняя гемигепатэктомия (также называемая трисекционэктомией) включает резекцию сегментов 4-8. При холангиокарциноме ворот печени (опухоль Клатскина) или раке желчного пузыря обычно выполняется резекция в едином блоке, включающая сегменты 1 и 9. Эта операция может выполняться только тогда, когда оставшаяся часть печени (сегменты 2 и 3) обеспечивает достаточную функцию органа. Поэтому перед расширенными резекциями необходимо оценить функцию печени, объем ожидаемого остатка органа и исключить фиброз или цирроз.
Для анатомической резекции сегмента 4 в дополнение к сегментам 5-8 можно использовать два различных подхода. Классическая анатомическая резекция сегмента 4 выполняется путем селективной перевязки ножки к этому сегменту еще до рассечения паренхимы. В качестве альтернативы лигирование ножки может быть выполнено уже в ходе диссекции паренхимы. Здесь мы описываем классический вариант резекции.
ЭТАПЫ 1—7 те же, что и для правосторонней гемигепатэктомии.
1. Доступ, экспозиция и ревизия. После выполнения разреза в правом подреберье, пересекаются круглая и серповидная связки, после чего вводится ретрактор (например, Томпсона), и производится ревизия брюшной полости (А-1). С помощью интраоперационного ультразвукового исследования определяется размер, число очагов и их расположение по отношению к сосудистым структурам, и принимается определенное решение о резектабельности (А-2).
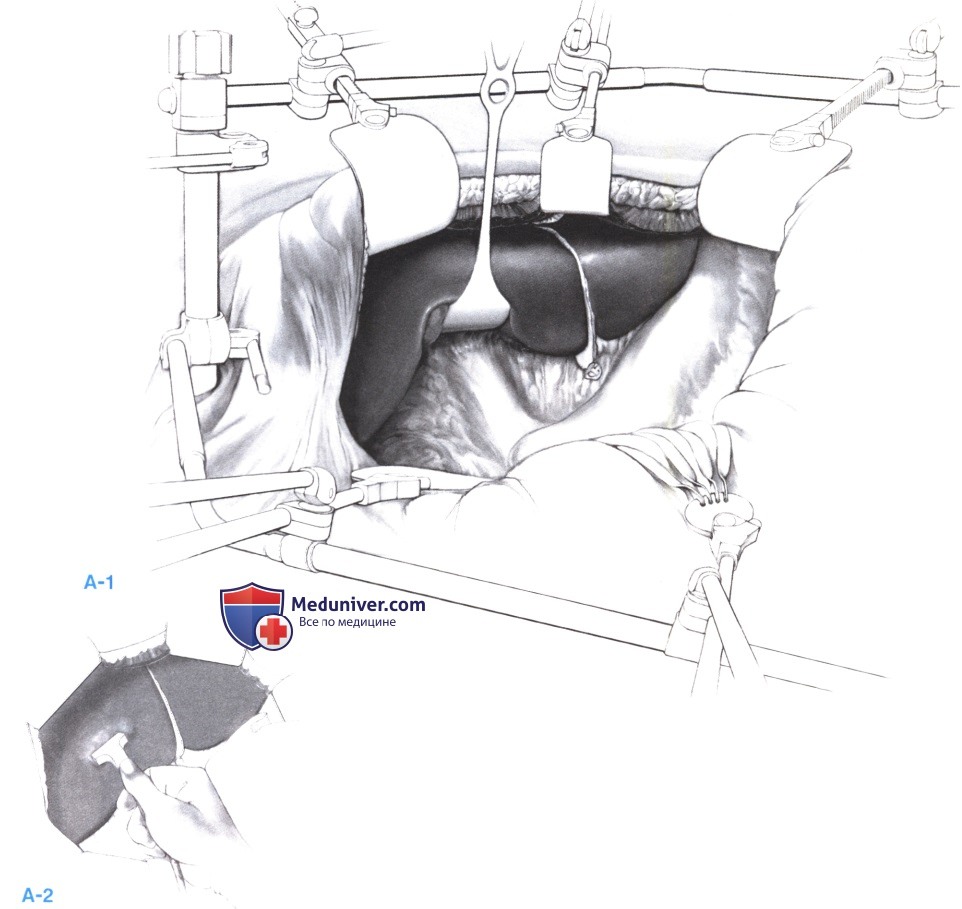
2. Мобилизация правой доли печени. Правая доля печени мобилизуется путем диссекции переднего листка венечной и правой треугольной связок. Ассистент отводит печень вниз и влево с помощью тупфера. На этом этапе операции следует удалить тонкое лезвие ретрактора (Томпсона), отводящее желудок и двенадцатиперстную кишку. Приближаясь к нижней полой вене, связку можно изолировать прямоугольным зажимом или зажимом Келли (А-1). Связки можно выделить пальцем, проведенным между диафрагмой и венечной связкой (А-2). Следует соблюдать осторожность, чтобы не повредить сосуды диафрагмы и обеспечить надежный гемостаз диафрагмальных коллатералей.
Затем подготавливается маневр Прингла, как описано в главе, посвященной методам сосудистого выключения и резекции нижней полой вены. Пересекаются серповидная, круглая и правая венечная связки, и желчный пузырь удаляется, как описано в статье на сайте «Лапароскопическая холецистэктомия, открытая холецистэктомия и холецистостомия».
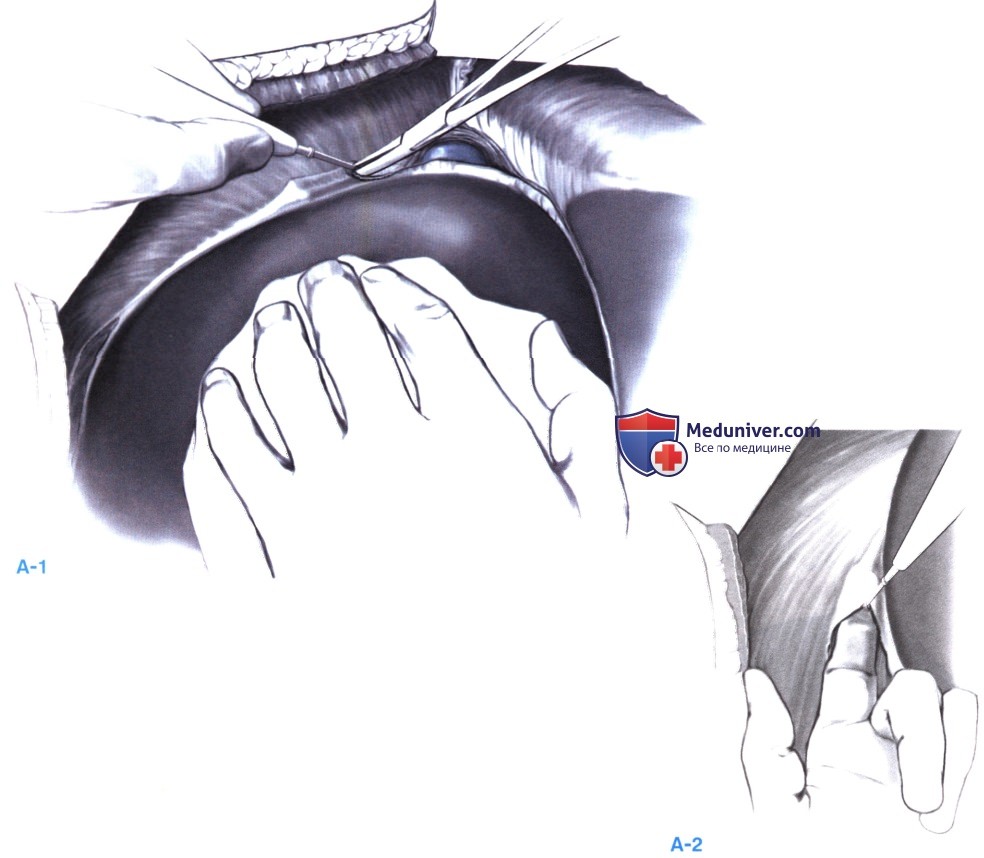
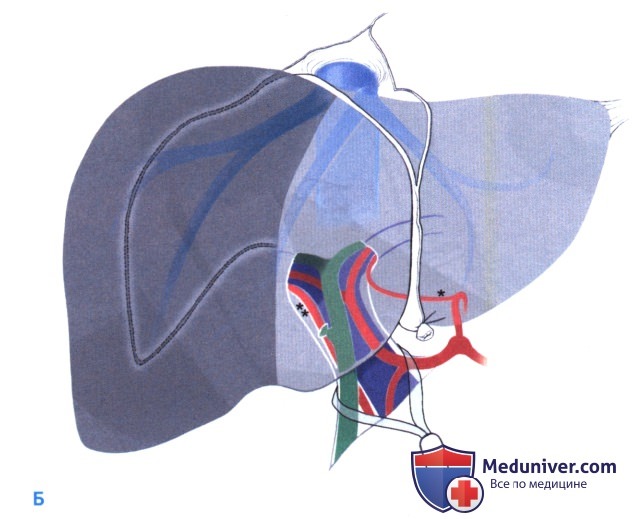
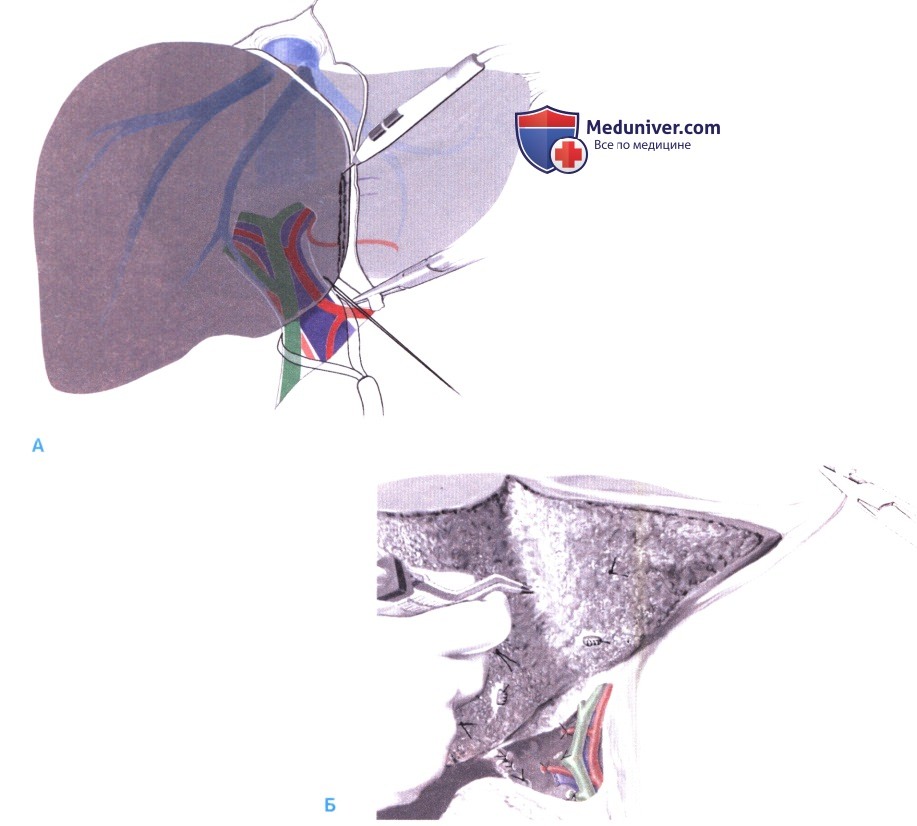
Идентифицируются надпеченочный сегмент полой вены и правая печеночная вена. На рис. Б показана мобилизованная печень, а также структуры, которые выявляются в ходе дальнейших этапов: печеночная артерия, воротная вена и общий желчный проток. Аберрантная левая печеночная артерия (одна звездочка на рис. Б) присутствует примерно в 20-25 % случаев. Ее следует выделить для возможного перекрытия притока в дальнейшем (Б). Аберрантная правая печеночная артерия (две звездочки на рис. Б) выявляются в 10—15 % случаев.
3. Обработка структур ворот печени и пересечение правой печеночной артерии. Чтобы выделить общий печеночный проток и правую ветвь печеночной артерии, печеночно-двенадцатиперстная связка препарируется влево от пузырного протока. Ни изоляции, ни даже выявления правого печеночного протока не требуется (А).
Для оценки адекватности артериального кровоснабжения левой половины печени, на правую печеночную артерию накладывается зажим «бульдог». Теперь можно легко оценить состоятельность левой ветви печеночной артерии, пальпируя ее через печеночно-двенадцатиперстную связку (Б). Перед идентификацией правой ветви воротной вены проводят поиск аберрантной правой печеночной артерии, которая может отходить от верхней брыжеечной артерии (артерия выявляется в 10-15 % случаев кзади и справа от воротной вены, обозначена двумя звездочками на рисунке Б, ЭТАП 2).
После получения четкого представления об артериальной анатомии правая печеночная артерия пересекается между лигатурами (С). При наличии аберрантной правой печеночной артерии ее также следует перевязать.

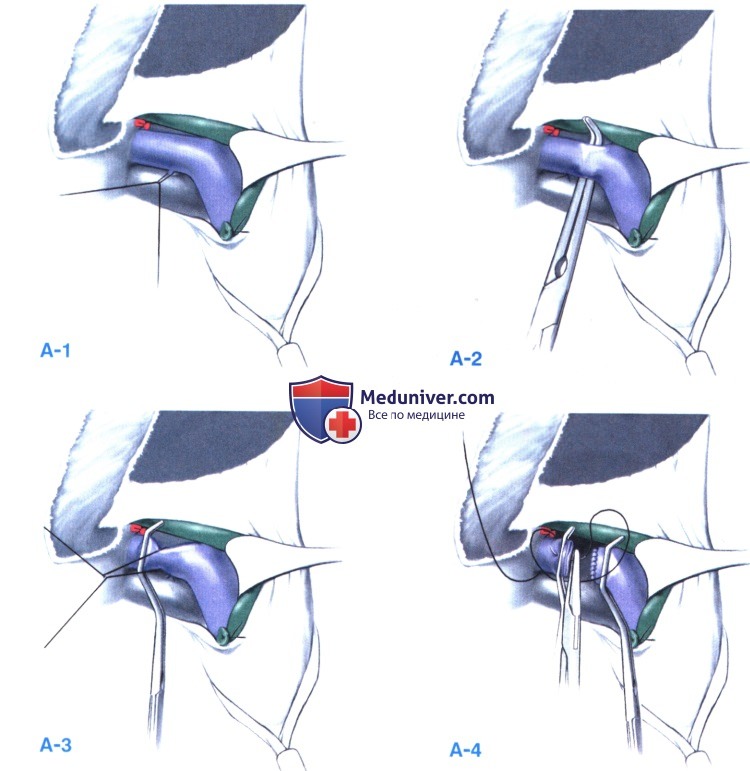
4. Пересечение правой ветви воротной вены. Бифуркация воротной вены должна быть четко локализована. К хвостатому от-ростку часто отходит короткая венозная ветвь. Лигируя ее, можно дополнительно получить около 2 см длины правой ветви воротной вены, что облегчит ее безопасную перевязку (А-1).
После освобождения правой ветви воротной вены от адвентициальной ткани за нее заводится согнутый под прямым углом зажим (А-2).
Дистальнее него накладывается сосудистый зажим (например, маленький зажим Сатинского), и правая ветвь воротной вены лигируется шелком 1-0. Чтобы избежать стеноза воротной вены и последующего тромбоза, расстояние до бифуркации должно составлять около 5 мм (А-3).
В других случаях (например, при короткой правой ветви) маленький зажим Сатинского накладывается на проксимальный сегмент вены, и над этим зажимом вена обшивается непрерывным швом из Prolene 6-0 (А-4). Еще одной альтернативой является использование в этом месте сосудистого сшивающего аппарата, однако обычно небольшое окно в воротах печени, через которое выполняется диссекция, скорее располагает к перевязке, чем к прошиванию аппаратом. Воротная вена с уходящей стороны перевязывается с прошиванием, поскольку обычная лигатура может соскочить, вызвав кровотечение. Теперь можно наблюдать демаркационную линию между правой и левой половинами печени.
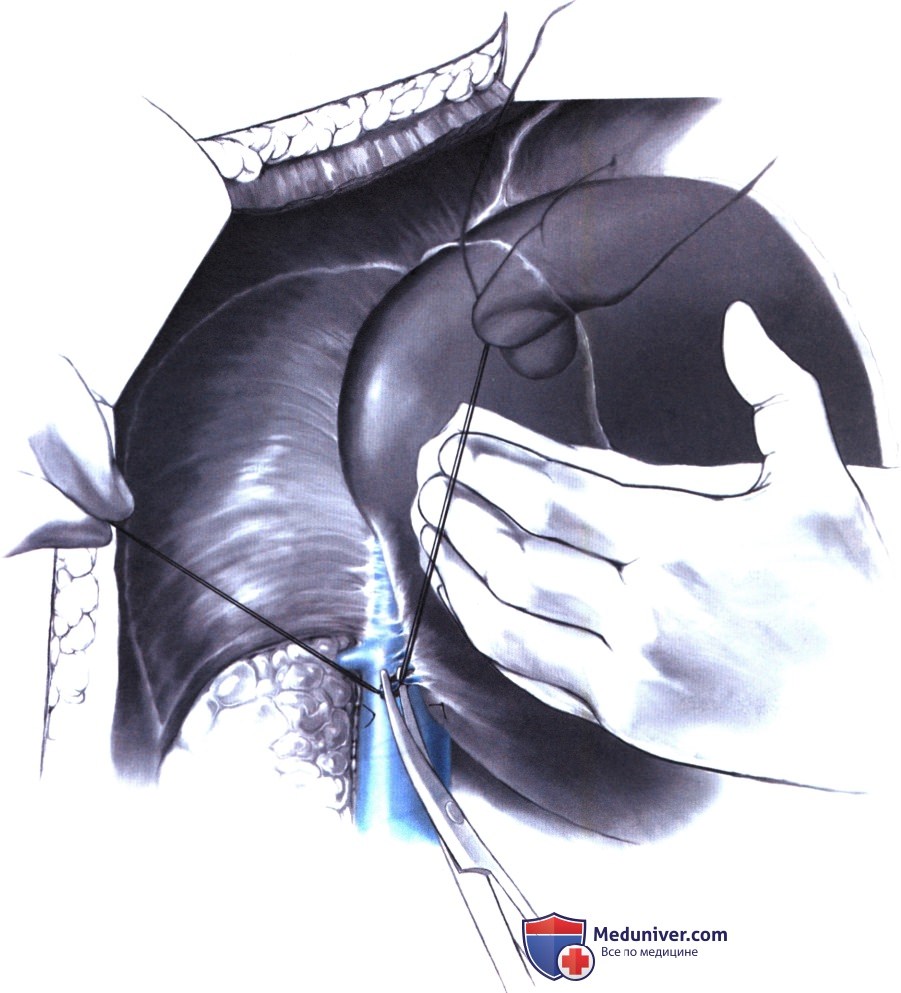
5. Пересечение коротких печеночных вен. Короткие печеночные вены справа пересекаются между лигатурами. Клипирования следует избегать, особенно со стороны полой вены, так как после повышения ЦВД в послеоперационном периоде клипса может соскочить.
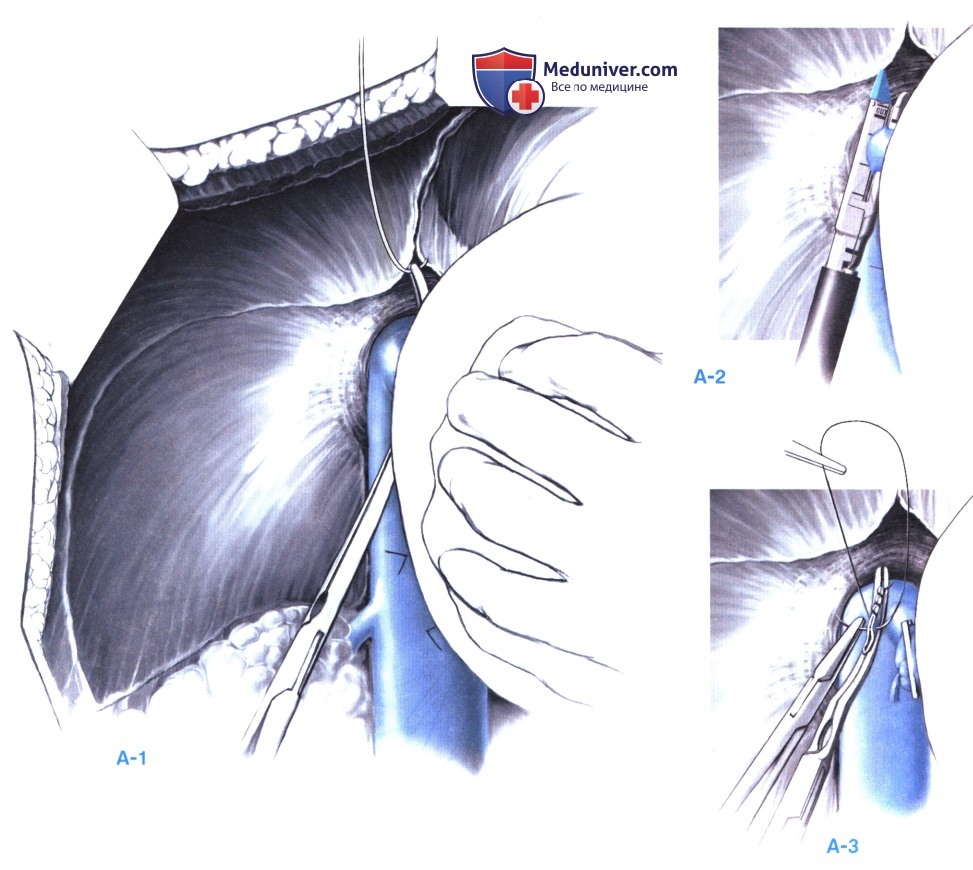
6. Пересечение правой печеночной вены. Выше и ниже ствола полой вены зажимом Келли выделяется правая печеночная вена (этот сосуд отделяется от средней и левой печеночных вен) (А-1). Вокруг правой печеночной вены обводится шелковая лигатура 1-0 или сосудистая петля. Пересечение можно выполнить сосудистым сшивающим аппаратом (А-2). Альтернативно вена может быть пережата сосудистым ложковидным зажимом, а ее проксимальная печеночная сторона перекрыта шелковой лигатурой 1-0 в сочетании с большой клипсой (А-3). Если, несмотря на комбинацию лигатуры и клипсы кровотечение не прекращается, его можно легко остановить, надавив пальцем на пересеченную правую печеночную вену. Со стороны полой вены над зажимом выполняется прошивание непрерывным полипропиленовым швом 4-0. После надежного перекрытия сосуда со стороны полой вены его уходящую часть можно перевязать с прошиванием.
7. Пересечение паренхимы печени. На нижний край печени, по сторонам от демаркационной линии, накладываются два шва-держалки (шелк 2-0). При этом необходимо убедиться, что уровень ЦВД низкий (ниже 3 мм рт. ст.). Если уровень ЦВД выше, следует попросить анестезиолога понизить его. Капсула печени рассекается диатермокоагуляцией с заходом на несколько миллиметров в зону ишемии (А). Иногда по онкологическим соображениям линия резекции продлевается на сегмент 4.
Диссекция паренхимы начинается у нижнего края между швами-держалками. Применяемые методы диссекции паренхимы описаны в соответствующей главе. По необходимости, для длительного или перемежающегося перекрытия притока используется маневр Прингла. Диссекция продолжается кзади, затем вниз с сохранением средней печеночной вены.
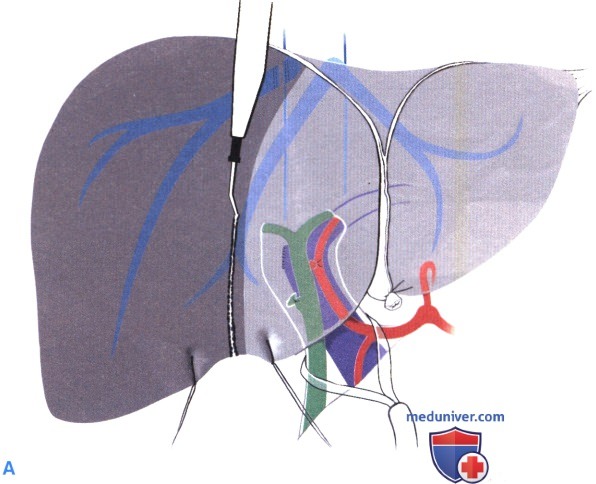
Показана методика с применением биполярных щипцов и зажима Келли (Б).
Между полой веной и печенью можно провести ленту, которая позволит поднимать печень, обеспечивая лучшую экспозицию (также см. главу, посвященную вывешивающему маневру при правосторонней гемигепатэктомии). В качестве альтернативы хирург может расположить свою левую руку между полой веной и печенью. Каждый обнаруженный печеночный проток или сосуд (> 3 мм) лигируется с левой стороны и пересекается. В воротах правый печеночный проток отделяется от бифуркации выше хвостатого отростка.
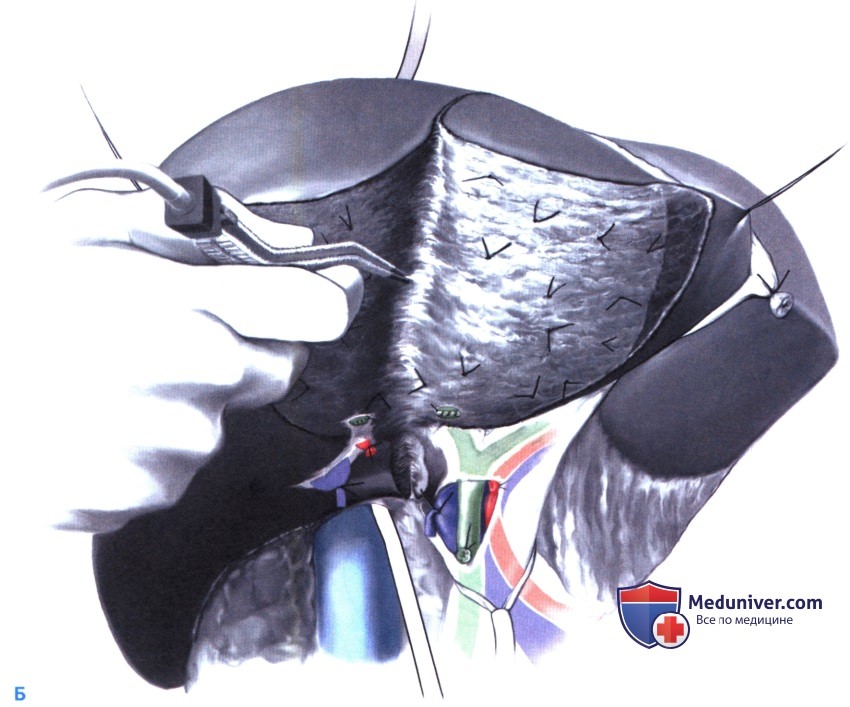
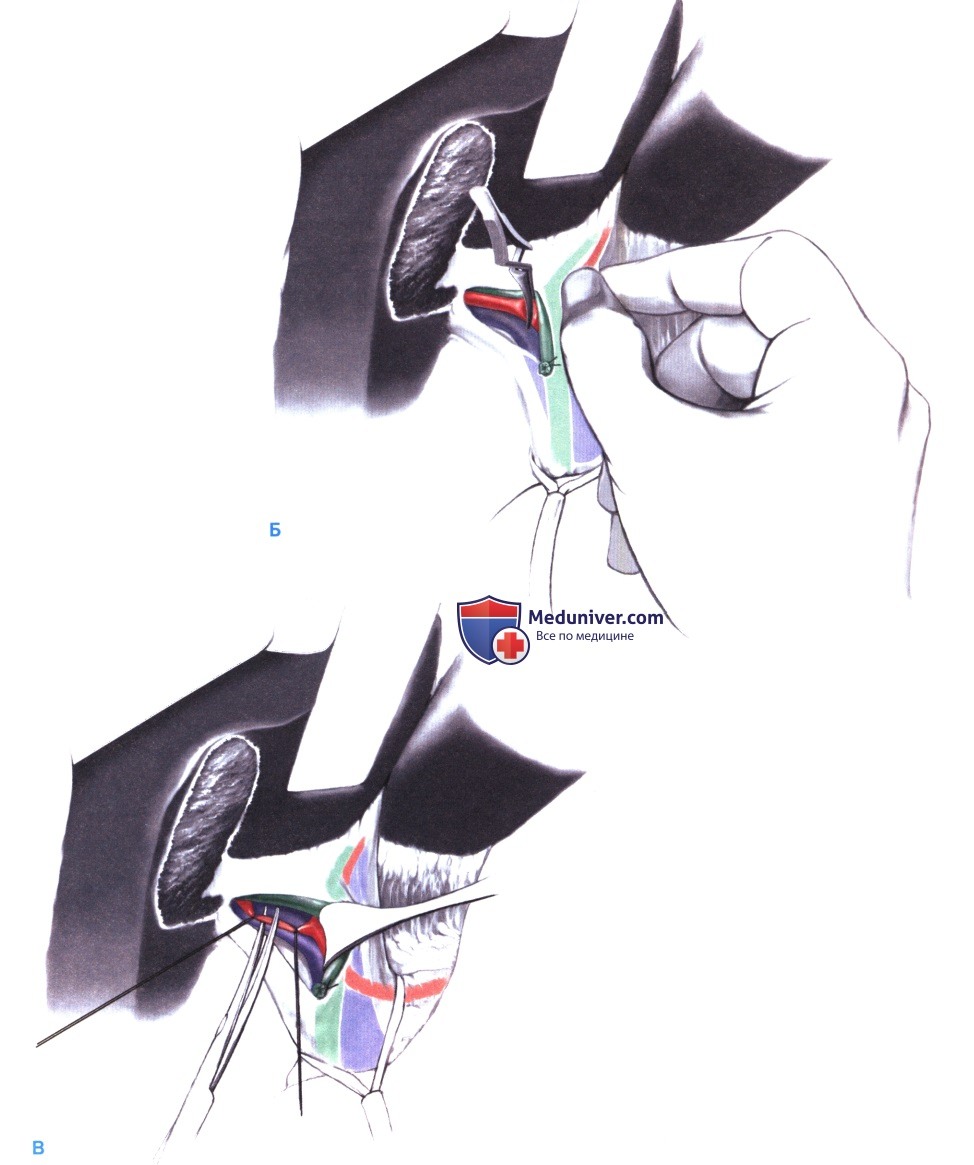
В случае диффузного кровотечения на поверхность резекции накладывается марлевый тампон, после чего на протяжении нескольких минут создается легкое давление. Любой кровоточащий участок на срезе печени должен быть лигирован с прошиванием. В конце операции тампон удаляется и тщательно осматривается. Места подтекания желчи (соответствующие желтым помаркам на марлевом тампоне) обшиваются PDS 4-0 или 5-0. Некоторые хирурги для выявления подтекания желчи используют введение метиленовой сини в общий желчный проток. Чтобы предотвратить ротацию левой половины печени, серповидная связка подшивается на место (В). Брюшная полость ушивается без дренажа.
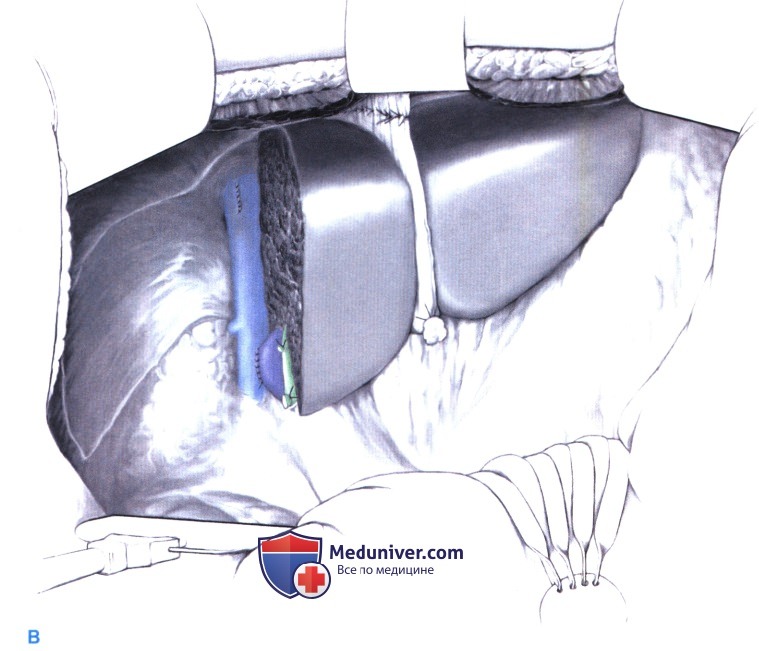
8. Селективная перевязка ножки к сегменту 4. После мобилизации правой половины печени и лигирования правых ветвей печеночной артерии и воротной вены выполняется аккуратная тупая диссекция вдоль левой воротной ветви (А-1). Затем выделяется ножка к сегменту 4, которая перевязывается (А-2).
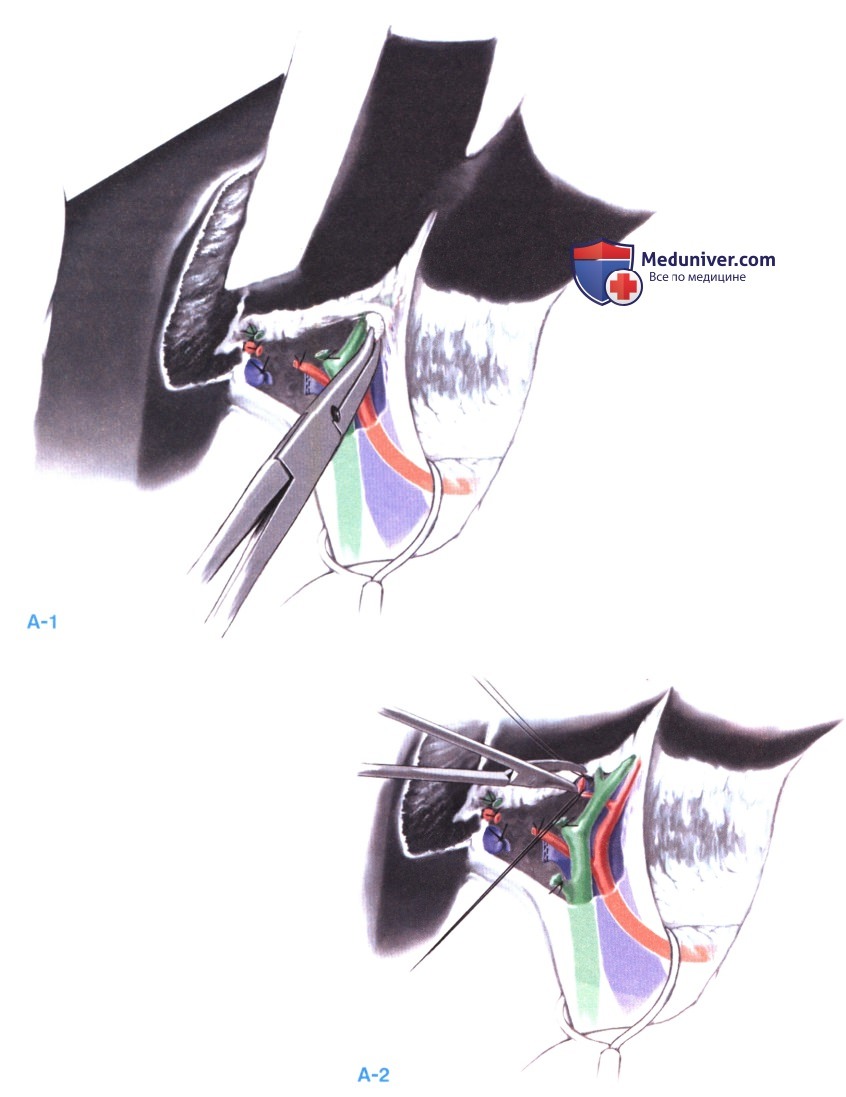
9. Экспозиция правой печеночной вены и пересечение паренхимы. Правая печеночная вена выделяется снизу и отмечается резиновой лентой, как при правосторонней гепатэктомии. Если пересечение предполагается выполнить с вывешивающей техникой, сверху можно выделить правую и среднюю печеночные вены.
Границей резекции для расширенной правосторонней гепатэктомии является правая сторона серповидной связки. Так как круглая связка несет в себе зародышевое соединение пуповины с левой печеночной веной, ее можно использовать как направляющую. Она захватывается зажимом Келли и отводится влево, а справа накладывается шов-держалка (А). Для определения точной распространенности заболевания и уточнения сосудистой анатомии обычно используется интраоперационное ультразвуковое исследование.
Рассечение ткани начинается сразу же справа от круглой связки. Все ветви, идущие от правой стороны круглой связки к печени, требуют отдельной перевязки (Б). Теперь ножка к сегменту 4 может быть отдельно перевязана, если этого не было сделано раньше (этот подход может оказаться лучшим при опухолях, охватывающих левый воротный футляр). Правый печеночный проток и желчный проток к сегменту 4 также перевязываются.
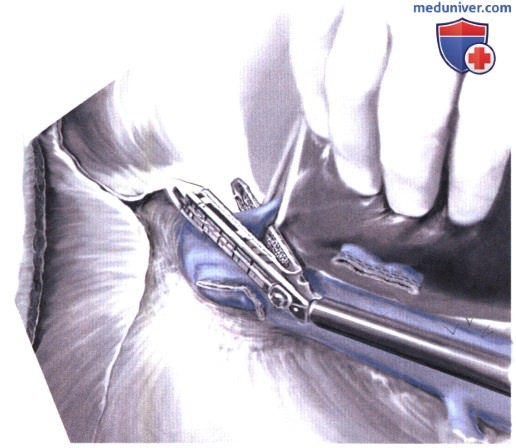
10. Перевязка правой и средней печеночных вен. Теперь может быть выделена средняя печеночная вена. Так как правая печеночная вена была подготовлена ранее, обе вены можно пересечь с помощью сосудистого сшивающего аппарата после завершения пересечения паренхимы.
Заметьте, что средняя и левая печеночная вена обычно имеют общий ствол. Убедитесь, что левая печеночная вена сохранена!
Если необходимо, в дополнение к расширенной правосторонней гемигепатэктомии в едином блоке может быть резецирована и хвостатая доля (сегменты 1, 9).
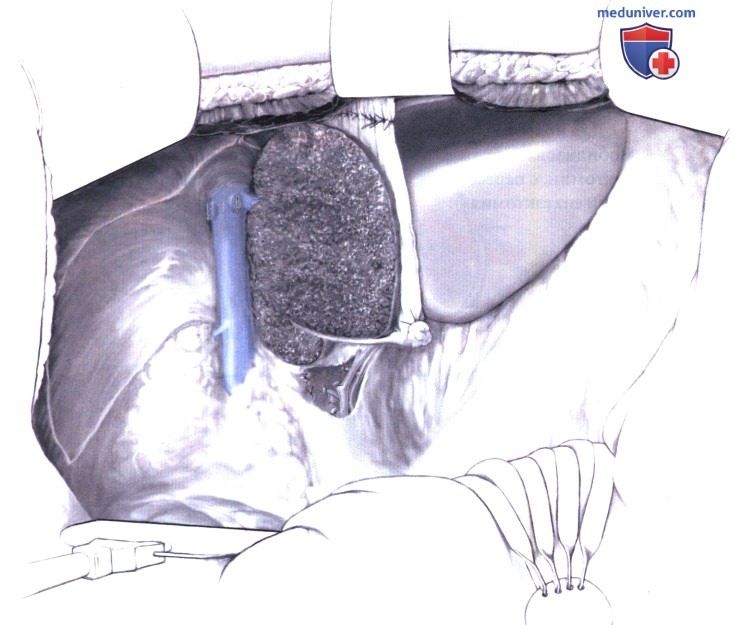
11. Восстановление прикрепления серповидной связки. Для предотвращения ротации оставшейся части печени, которая может привести к синдрому Бадда-Киари (прекращению венозного оттока от печени), серповидную связку нужно подшить на прежнее место. Эта ротация является фатальным осложнением после расширенной резекции правой части печени.
Видео правосторонней резекции печени с эмболизацией воротной вены (гемигепатэктомии)
- Рекомендуем следующую статью "Расширенная левосторонняя гемигепатэктомия (левая трисекционэктомия): этапы"
Редактор: Искандер Милевски. Дата публикации: 9.2.2020

