Лапароскопическая резекция желудка: показания, противопоказания, этапы
Лапароскопическая резекция желудка должна максимально воспроизводить открытое вмешательство. Это касается оперативной техники, а также тех соображений, которыми руководствуются, определяя показания к резекции. Для предотвращения кровотечения или непроходимости при злокачественных опухолях желудка может быть показана паллиативная резекция.
а) Показания для лапароскопической резекции желудка:
- Злокачественные опухоли (рак, стромальная опухоль желудочно-кишечного тракта)
- Доброкачественные опухоли (например, стромальная опухоль желудочно-кишечного тракта, апудома)
- Артериовенозные пороки развития
- Рецидивирующая язвенная болезнь
б) Противопоказания для лапароскопической резекции желудка:
- Тяжелая сердечная недостаточность (невозможность перенести пневмоперитонеум)
- Сепсис
- Тяжелая коагулопатия
- Ожирение (ИМТ>40) (относительное)
- Операции на верхнем этаже брюшной полости в анамнезе (относительное)
- Т4 или распространенные опухоли (относительное)
в) Предоперационное обследование/подготовка к операции. См. статью на сайте «Гастрэктомия со стандартной лимфаденэктомией».
г) Оборудование и инструментарий:
- Два монитора
- Три троакара 10 или 12 мм, два троакара 5 мм
- Один 15-мм троакар (необязательно) для проведения 60-мм сшивающего аппарата и контейнера для извлечения препарата
- 30-градусный лапароскоп
- Монополярный или биполярный коагулятор
- Устройство для гемостаза (LigaSure, Ultracision)
- Стандартные инструменты для лапароскопической хирургии, включая окончатые зажимы и эндоскопический зажим Бэбкока
- Инструмент для наложения сосудистых клипс
- Эндоскопический сшивающий аппарат (45-60 мм, с белыми, синими и зелеными кассетами)
- Печеночный ретрактор
- Сосудистые петли
- Гастроскоп (необязательно, для выявления небольших очаговых образований)
- Контейнер для извлечения препарата
д) Операция:
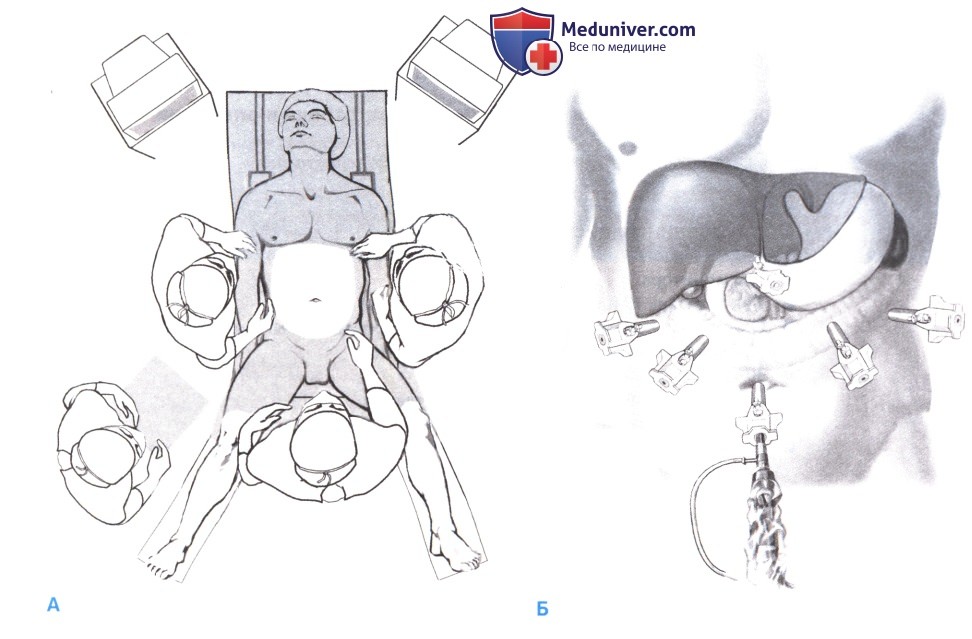
1. Положение пациента и установка троакаров. Положение пациента:
Пациент укладывается на спину. Хирург становится между ног пациента, первый ассистент - слева, второй ассистент - справа от пациента. Операционная сестра находится слева или справа от хирурга (А).
Наложение пневмоперитонеума и осмотр брюшной полости:
Пневмоперитонеум накладывается в области пупка. У пациентов с ожирением пупок смещен в каудальном направлении, поэтому в таких случаях первый троакар может вводиться краниальнее пупка. При злокачественном поражении брюшная полость осматривается с целью выявления диссеминации опухоли по брюшине и в другие органы. Для полноценного осмотра и выполнения биопсии вводится один или несколько дополнительных троакаров. Перевод пациента в положение Тренделенбурга может облегчить осмотр каудальной поверхности брыжейки поперечноободочной кишки и связки Трейтца.
Введение троакаров (Б):
Общее количество и расположение троакаров зависит от уровня резекции. Введение троакара под мечевидным отростком необходимо только при выполнении высоких резекций желудка. Этот троакар должен вводиться слева от серповидной связки, что особенно важно при обследовании кардиального отдела и пищеводножелудочного перехода.
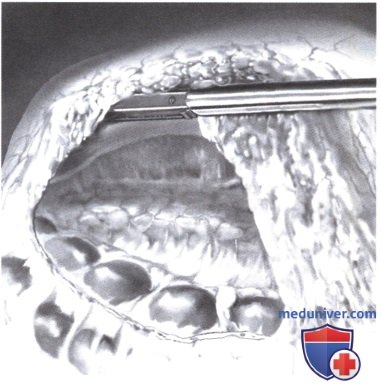
2. Вскрытие полости малого сальника. Для определения резектабельности опухоли (лапароскопической) требуется вскрытие сальниковой сумки острым отделением большого сальника от поперечноободочной кишки. В случае доброкачественного заболевания сальниковую сумку можно открыть проще, создав окно в большом сальнике, например, с помощью Ultracision. Если в злокачественный процесс вовлекается поджелудочная железа, в большинстве случаев требуется переход к открытому доступу. При злокачественном заболевании, если опухоль резектабельна, сальниковая сумка рассекается до тех пор, пока желудочно-сальниковая связка не будет полностью отделена на протяжении от печеночного до селезеночного изгиба.
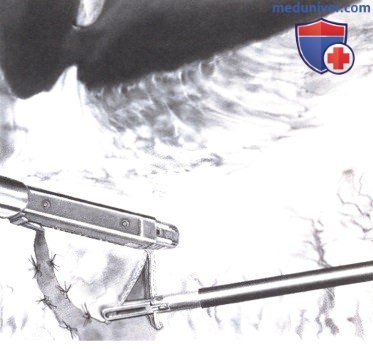
3. Резекция доброкачественных новообразований. При доброкачественных заболеваниях сшивающим аппаратом выполняется клиновидная резекция. В тех случаях, когда опухоль со стороны серозной оболочки желудка не видна, резекция выполняется под гастроскопическим обзором. Если опухолевидное образование располагается на малой кривизне желудка, необходимо рассечь желудочно-печеночную связку.
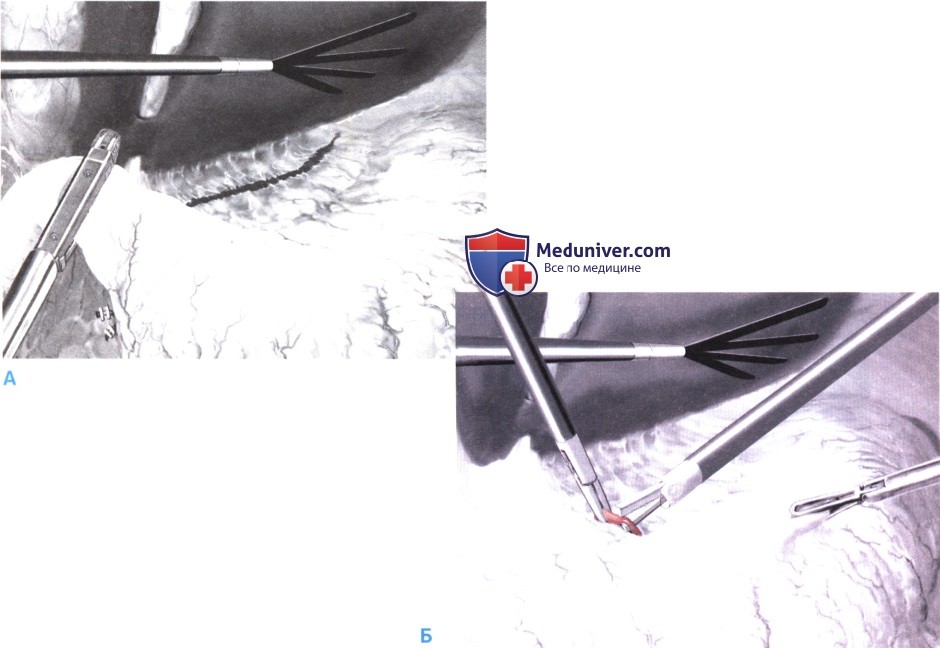
4. Пересечение двенадцатиперстной кишки и резекция желудочно-печеночной связки. После отделения большого сальника, на уровне двенадцатиперстной кишки выделяются и клипируются правые желудочно-сальниковые сосуды, '[’очное положение привратника показывает вена Мейо (препилорическая вена). Обнаружение привратника можно облегчить путем аккуратной пальпации зажимом в постпилорической зоне. Повреждение паренхимы поджелудочной железы может вызвать панкреатит, поэтому следует соблюдать осторожность. Острая диссекция по задней поверхности постпилорической части двенадцатиперстной кишки создает пространство для введения 45-мм сшивающего аппарата. Для повышения безопасности при введении сшивателя, можно использовать сосудистую петлю. Перед закрытием сшивающего аппарата следует удостовериться, что ни сосудистая петля, ни клипсы не находятся между его браншами (А).
Ассистент отводит печень, чтобы открыть доступ к малому сальнику. Желудочно-печеночная связка вскрывается на уровне печеночно-двенадцатиперстной связки. Правая желудочная артерия пересекается с помощью Ultracision (Б). Ассистент отводит печень, обнажая ее ворота. Малый сальник рассекается по ходу общей, собственной и левой печеночной артерии с захватом лимфатических узлов пилорической группы кверху до правой перикардиальной группы. Такая лимфаденэктомия в едином блоке - часть резекции уровня D2 и не является обязательной. На добавочную или аберрантную левую печеночную артерию, отходящую от левой желудочной артерии, при необходимости можно безопасно наложить клипсы. В качестве альтернативы, эту лимфаденэктомию можно выполнить после пересечения желудка.
5. Пересечение левых желудочных сосудов. Задняя поверхность желудка отделяется от передней поверхности поджелудочной железы острым рассечением сращений. Чтобы облегчить манипуляции с желудком на этом этапе, можно использовать сосудистую петлю. Селезеночная артерия в большинстве случаев определяется краниальнее поджелудочной железы. Еще краниальнее выделяются и пересекаются между клипсами или сшивающим аппаратом левые желудочные сосуды. На этом этапе лимфодиссекция D2 предполагает выполнение стволовой лимфаденэктомии.

6. Пересечение желудка. Линейное пересечение желудка производится на 5 см проксимальнее опухоли (А). Если опухоль нельзя обнаружить со стороны серозной оболочки желудка, то для определения точной линии резекции необходима интраоперационная гастроскопия. В случае локализации опухоли высоко в теле желудка может потребоваться рассечение желудочно-селезеночной связки с короткими желудочными сосудами ультразвуковым устройством типа Ultracision (Б).
При лимфаденэктомии D2 требуется удаление лимфоузлов желудочно-селезеночной связки и лимфоузлов вокруг печеночной артерии. Если лимфоузлы не были удалены в едином блоке, то это можно осуществить на данном этапе (В).
После пересечения желудка препарат помещается в контейнер для его безопасного извлечения. Извлечение производится через минилапаротомию, выполнить которую можно, сделав разрез в косметически оправданном месте (например, по Пфанненштилю). В качестве альтернативы можно выполнить срединную минилапаротомию в верхних отделах живота. В последнем случае анастомоз можно наложить открытым способом.

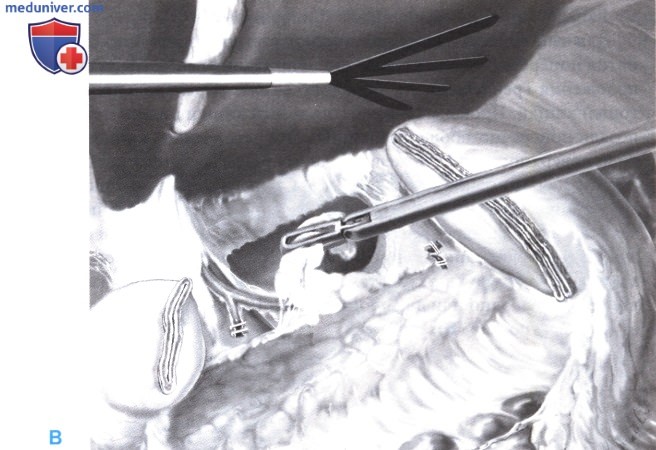
7. Анастомоз. Открытый анастомоз:
Через небольшой срединный разрез можно выполнить стандартную реконструкцию по Бильроту II или Y-образную - по Ру (А).
Лапароскопический анастомоз (Бильрот II):
Для выполнения лапароскопической гастроеюностомии «бок в бок», путем поднятия поперечно-ободочной кишки и придания пациенту на операционном столе положения Трен дел енбурга, обнажается связка Трейтца и проксимальная часть тощей кишки. Проксимальная петля тощей кишки поднимается кверху спереди или позади поперечно-ободочной кишки. Эта петля тощей кишки подшивается к передней поверхности культи желудка двумя рассасывающимися серозно-мышечными швами, на расстоянии примерно 2 см. Стенка желудка и кишки прокалывается диатермическим инструментом. Следует проследить, чтобы прокол стенки желудка был выполнен через все ее слои. Проколы расширяются, и сквозь них вводится эндоскопический сшивающий аппарат, одна бранша которого заводится в желудок, а другая - в тощую кишку. Затем, в зависимости от размера кассеты (60 или 45 мм), производится одно или два прошивания. Для введения 60-мм сшивателя используется 15-мм троакар (Б).

8. Ушивание остаточного отверстия. Разрез, оставшийся в стенке желудка и кишки после прошивания аппаратом, закрывается однорядным рассасывающимся мультифиламентным швом. Закрывать этот разрез сшивающим аппаратом не рекомендуется, поскольку при этом может быть легко нарушена целостность анастомоза, так как гарантировать включение в линию скобочного шва всей стенки желудка и кишки с обеих сторон остаточного отверстия без сужения анастомоза достаточно трудно.

е) Послеоперационные исследования. См. статью на сайте «Гастрэктомия со стандартной лимфаденэктомией».
ж) Послеоперационные осложнения:
1. Ближайшие:
- Недостаточность анастомоза (включая недостаточность культи двенадцатиперстной кишки)
- Острый панкреатит
- Хилезный асцит (особенно после резекций D2)
2. Отдаленные (при всех показаниях к операции):
- Желчный рефлюкс-гастрит (особенно после реконструкции по Бильроту II)
- Пептическая язва тощей кишки
3. Отдаленные (при злокачественном заболевании):
- Местный рецидив (культя двенадцатиперстной кишки или линия резекции желудка)
- Отдаленные метастазы
з) Советы опытного хирурга:
- Для проведения желудка или двенадцатиперстной кишки в сшивающий аппарат, вместо сосудистой петли можно использовать толстую рассасывающуюся нить. Даже если такая нить будет включена в линию скобок, это не нарушит целостности анастомоза.
- У худых пациентов иногда можно извлечь один из 10- или 12-мм троакаров и ввести 60-мм степлер или контейнер для удаления препарата непосредственно через рану, без использования 15-мм троакара.
- Ушивание лучше выполнять, введя по иглодержателю с каждой стороны эндоскопа, установленного по средней линии, под углом 60-90° друг к другу.
- Рекомендуем следующую статью "Гастроэнтеростомия: показания, противопоказания, этапы"
Редактор: Искандер Милевски. Дата публикации: 4.2.2020

