УЗИ при варикоцеле
а) Мужское бесплодие. У мужчин с нарушением фертильности УЗИ дает диагностическую информацию и позволяет сравнивать изменения до и после лечения. Кроме того, последние данные литературы свидетельствуют о том, что допплерография позволяет оценить интратестикулярный кровоток и функцию яичка.
б) Варикоцеле. Варикоцеле — это расширение вен яичка и гроздевидного сплетения в семенном канатике. При двустороннем варикоцеле более выраженное расширение чаще наблюдается слева, вероятнее всего, из-за длины левой яичковой вены и угла впадения в почечную вену. Левая яичковая вена на 8—10 см длиннее правой, с пропорциональным повышением давления. В некоторых исследованиях показано, что варикоцеле более чем в 80% случаев имеет двусторонний характер.
Врожденное отсутствие или несостоятельные венозные клапаны считаются основной причиной варикоцеле. В исследованиях обнаружено, что у мужчин с несостоятельными клапанами яичковой вены или их отсутствием может не определяться варикоцеле, и наоборот, у мужчин с варикоцеле могут быть состоятельные венозные клапаны. Расширение яичковой вены может приводить к функциональной несостоятельности в результате потери кооптации, даже при исходно нормальных клапанах.
Тем не менее при анатомическом анализе по-прежнему сложно определить причинно-следственное отношение, и по данным последних исследований, гистологические изменения стенки вен гроздевидного сплетения линейно коррелируют со степенью варикоцеле (рис. 1).
Варикоцеле чаще всего выявляют при обследовании мужчин с бесплодием и, реже, с болью в мошонке. Варикоцеле встречается у 15% фертильных мужчин и 30—40% мужчин с первичным бесплодием, а также у 80% пациентов со вторичным бесплодием. Клинически значимое варикоцеле связано с нарушением качества эякулята, уменьшением количества сперматозоидов, их подвижности и количества сперматозоидов с нормальной морфологией.
В частности, в эякуляте обычно определяется увеличение числа суженных (удлиненных) головок с увеличением количества незрелых (круглых) форм.
Пальпируемое варикоцеле может проявляться гипо- или атрофией яичка, нарушениями в гонадотропной оси, гистологическими изменениями в яичке, нарушением сперматогенеза и бесплодием. Точный механизм, посредством которого варикоцеле вызывает патологические изменения, в настоящее время не установлен. Тем не менее предполагается, что влияние варикоцеле на сперматогенез обусловлено увеличением температуры в яичке, гипоксией, рефлюксом надпочечниковых или почечных метаболитов и выработкой свободных радикалов кислорода.
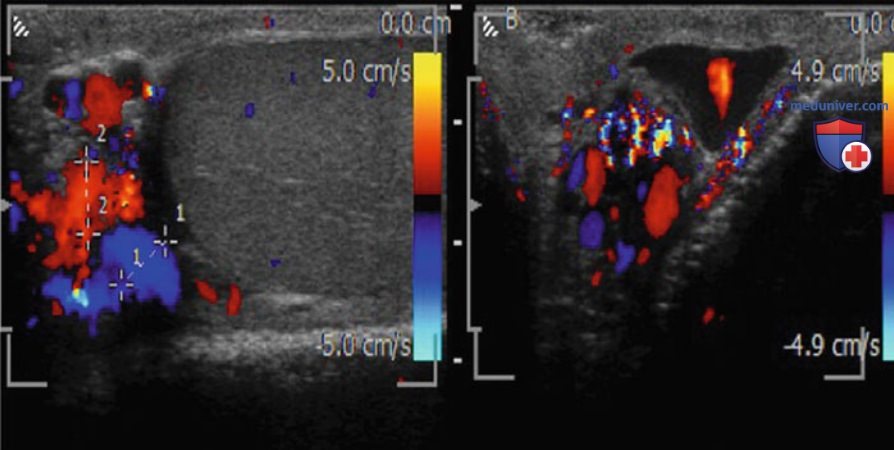
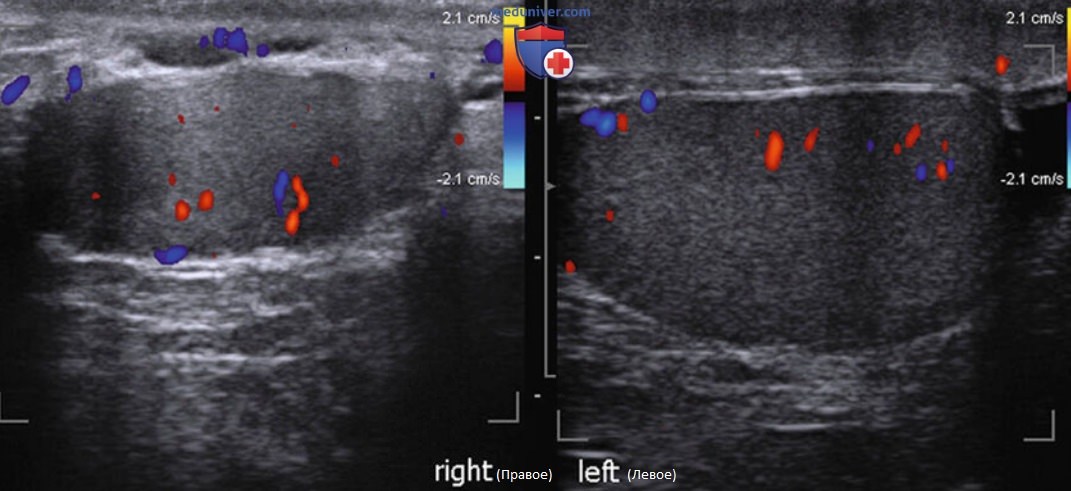
Ультразвуковая картина включает множественные гипоэхогенные серповидные трубчатые структуры различного диаметра, чаще всего локализующиеся на верхней и заднелатеральной поверхности яичка. УЗИ в режиме цветового допплера играет важную роль в выявлении и определении размера варикозно-расширенных вен, а также дифференциации внутрияичкового варикоцеле от расширения сети яичка. Наличие двустороннего варикоцеле лучше всего подтверждается на УЗИ органов мошонки (рис. 2, 3).
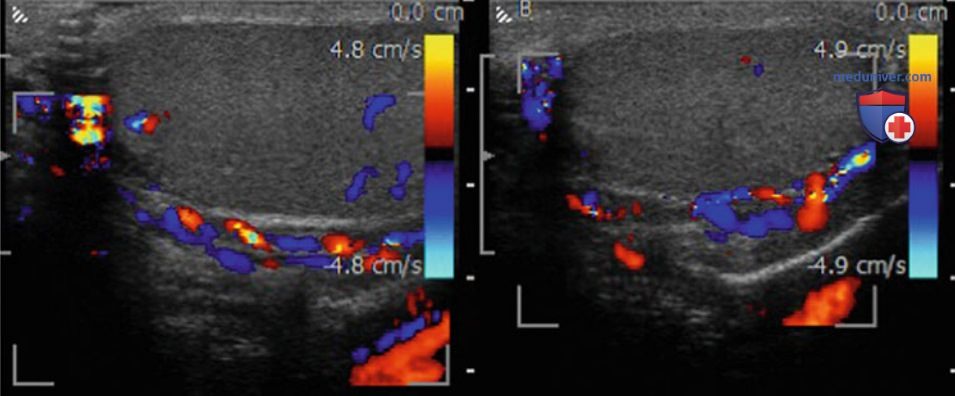
Тархан и соавт. обнаружили у пациентов с клинически значимым варикоцеле после микрохирургической перевязки повышение скорости кровотока в яичковой артерии и снижение РИ в интратестикулярных ветвях. Тем не менее при сравнении пациентов с субклиническим варикоцеле не выявлено статистически значимых различий между группой хирургического лечения и контрольной группой в отношении скорости кровотока и РИ.
Резистентность интратестикулярных артерий после перевязки варикоцеле снижается, отражая увеличение кровотока в яичке. Проведение УЗИ в режиме цветовой допплерографии перед операцией позволяет получить важную диагностическую информацию о влиянии варикоцеле на функцию яичка и эффективности хирургического лечения.
Тархан и соавт. оценивали влияние варикоцелэктомии на кровоток в яичке и качество эякулята у пациентов с левосторонним варикоцеле и показали увеличение средних показателей скорости кровотока в левой яичковой артерии (пиковая систолическая и конечно-диастолическая скорость) и снижение РИ в интратестикулярных артериях слева.
При этом не выявлено статистически значимых различий между до-и послеоперационными параметрами кровотока в интратестикулярных артериях справа.
При анализе эякулята через 3 мес после операции наблюдалось статистически значимое повышение концентрации сперматозоидов, процента сперматозоидов с нормальной морфологией и общей концентрации подвижных сперматозоидов.
Пинггера и соавт. показали, что средний РИ интратестикулярных артерий составляет 0,54 у мужчин с нормальным количеством сперматозоидов и 0,68 — со сниженным. Эти данные свидетельствуют о том, что РИ >0,6 коррелирует со снижением количества сперматозоидов.
При быстром появлении варикоцеле и его сохранении в положении на спине показано выполнение других методов визуализации забрюшинного пространства для определения этиологических факторов.
в) Нарушение качества эякулята и азооспермия. Низкое качество эякулята может быть признаком различных заболеваний, включая варикоцеле, обструкцию протоков и опухоль яичка, которые не всегда выявляются при физикальном обследовании, но диагностируются на УЗИ. Благодаря неинвазивному характеру и возможности оценки в режиме реального времени УЗИ часто проводят при обследовании мужчин с патоспермией для выявления или исключения патологии, особенно при неубедительных данных физикального обследования или подозрении на патологию яичек.
У мужчин с азооспермией УЗИ в качестве метода диагностики первой линии часто позволяет дифференцировать обструктивную или необструктивную азооспермию. У пациентов с врожденным двусторонним отсутствием семявыносящих протоков УЗИ позволяет оценить другие дефекты мезонефрального развития и сопутствующую патологию, например врожденную агенезию почки.
Ромео и соавт. описали повышение уровня ингибина В у пациентов с неоперированным варикоцеле. Уровень ингибина В напрямую коррелирует с объемом яичка, поскольку он отражает функцию клеток Сертоли и целостность семенных канальцев. Показано, что после варикоцелэктомии уровень ингибина снижается, что способствует улучшению параметров эякулята.
Операция по поводу варикоцеле приводит к улучшению показателей спермограммы примерно у 70% пациентов, при этом чаще всего наблюдается увеличение подвижности.
Эверс и соавт. провели анализ Кокрановской базы, в котором оценивали влияние лечения варикоцеле на частоту наступления беременности у пар с субфертильностью. Результаты показали, что не получено убедительных данных о том, что лечение варикоцеле повышает вероятность наступления зачатия у мужчин с отсутствием других причин субфертильности.
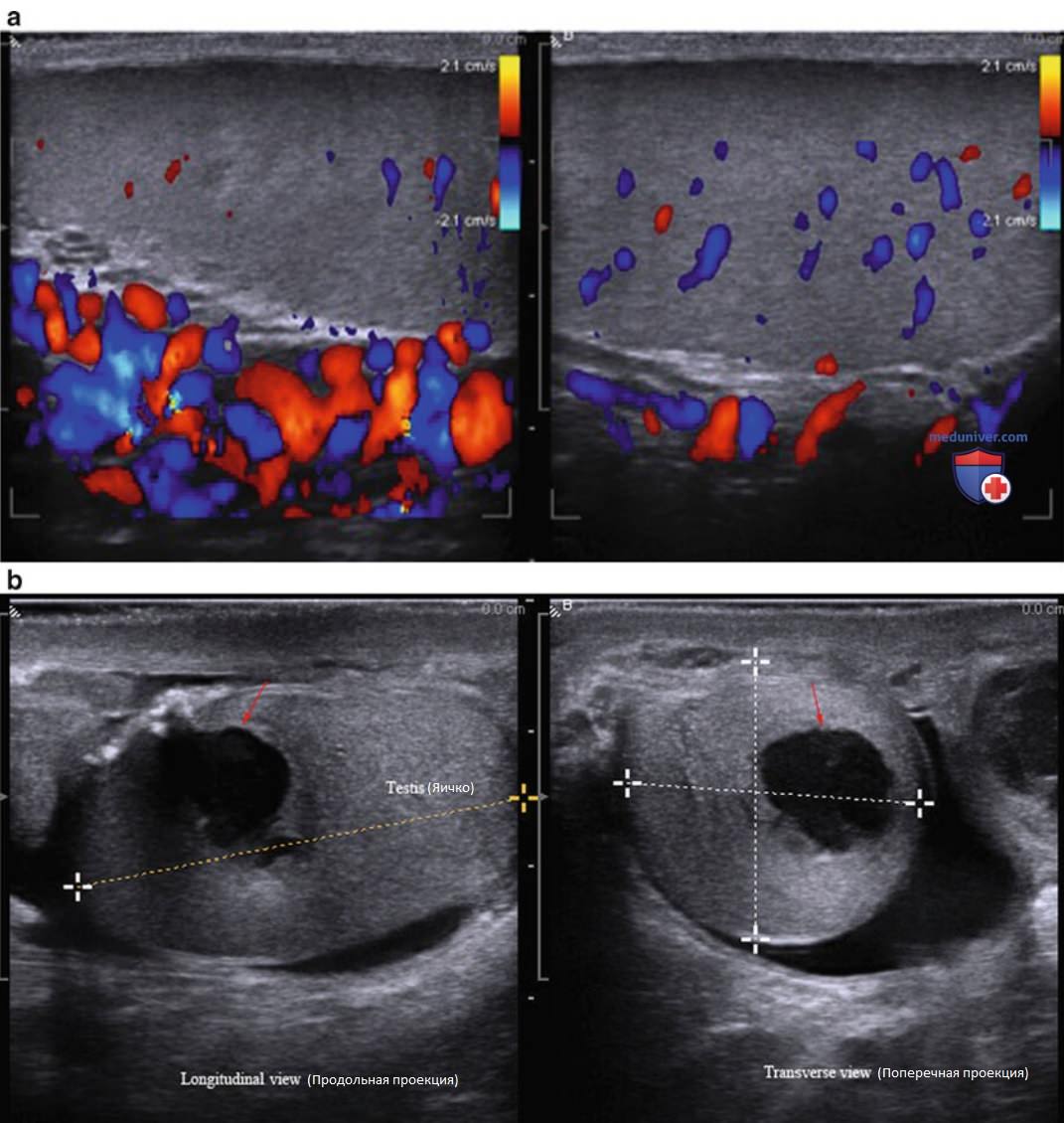
г) Биопсия яичка. Биопсия яичка — диагностическое вмешательство, которое используют для дифференциальной диагностики обструктивной и необструктивной азооспермии. Биопсию яичка также проводят для выделения сперматозоидов с последующей криоконсервацией или фертилизацией in vitro. Наиболее частое осложнение биопсии яичка или выделения сперматозоидов из яичка — интратестикулярная гематома (см. рис. 3).
д) Антиспермальные антитела. Примерно у 10% мужчин с субфертильностью выявляются антиспермальные антитела по сравнению с 2% и менее мужчин с нормальной фертильностью. УЗИ органов мошонки позволяет определить ряд основных причин появления антиспермальных антител, включая обструктивную азооспермию, врожденное отсутствие семявыносящих протоков, эпидидимит, травму половых органов и крипторхизм.
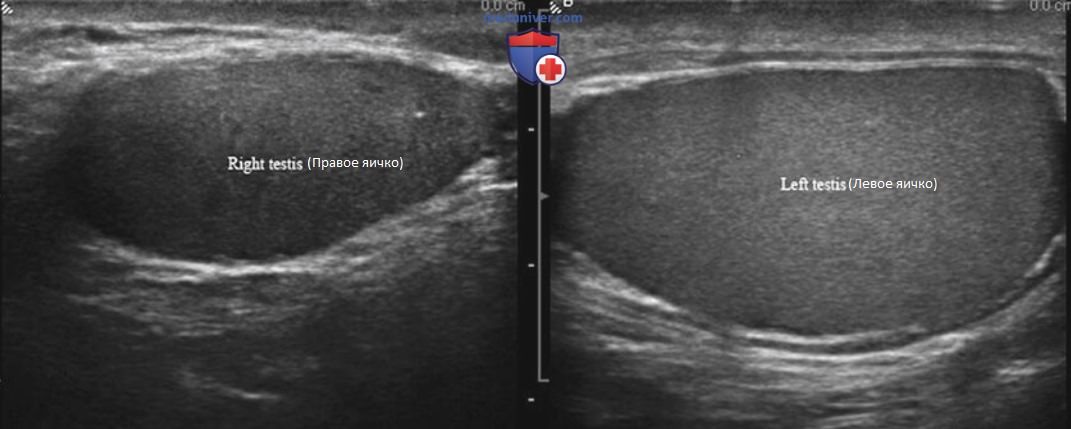
е) Атрофия яичка. Атрофия может быть связана с возрастом, травмой, перекрутом, инфекцией, воспалением, гипотиреоидизмом, лекарственной терапией или хроническими заболеваниями. Хотя ультразвуковая картина может быть различной и зависит от причины атрофии, обычно она характеризуется снижением эхогенности яичка с нормальным по структуре придатком (рис. 4, 5).
Видео УЗИ при варикоцеле - оценка, протокол исследования
- Рекомендуем ознакомиться далее "УЗИ при травме яичка"
Редактор: Искандер Милевски. Дата публикации: 6.7.2023

