УЗИ при узле щитовидной железы (узловом зобе и раке щитовидной железы)
УЗИ — высокочувствительный метод, позволяющий выявлять узлы размером от 2-3 мм. Распространенность непальпируемых узлов щитовидной железы (ЩЖ) у лиц старше 60 лет, обнаруженных только при УЗИ, составляет 50-60%. Поэтому перед врачом стоят сложные задачи: выявить образования, которые с большой вероятностью могут оказаться злокачественными и должны быть пропунктированы (ТАБ), и распознать те, которые можно динамически наблюдать с помощью УЗИ. Кроме того, эхографическая картина ЩЖ при диффузных заболеваниях, таких как БГ и тиреоидит Хашимото, отличается от таковой при нормальной ЩЖ, но асимметричные и фокальные поражения при данных заболеваниях иногда трудно дифференцировать от узлового зоба.
Эхоструктура нормальной щитовидной железы (ЩЖ) гомогенна, она ярче, чем окружающие мышцы. Обычно ЩЖ отделена от прилежащих тканей тонкой яркой линией — так при УЗИ выглядит капсула железы. Сонные артерии и яремные вены находятся латерально от ЩЖ. Сзади, обычно с левой стороны, расположен содержащий воздух пищевод, с хорошо видимой мышечной стенкой. Сзади от перешейка расположена трахея с ее хрящевыми кольцами.
Пальпируемые узлы щитовидной железы (ЩЖ): научно-практические руководства, недавно опубликованные ААСЕ и АТА, рекомендуют проводить УЗИ всем пациентам с пальпируемыми узлами ЩЖ, за исключением пациентов с низким уровнем тиреотропного гормона. Это объясняется следующим.
- Подтверждение наличия пальпируемого узла с помощью УЗИ. Узел щитовидной железы (ЩЖ) — очаговое поражение, отличающееся от окружающей его паренхимы. У одного из шести пациентов с пальпируемым узлом на УЗИ образований не находят, и, соответственно, необходимости в проведении ТАБ не возникает.
- Выявление непальпируемых узлов, которые могут потребовать проведения ТАБ. При УЗИ у 50% пациентов с эхографически подтвержденными пальпируемыми узлами ЩЖ выявляются дополнительные непальпируемые узлы. Однако лишь 20% этих узлов >1 см.
- Определение точности ТАБ с пальпаторным контролем. В том случае, если узел более чем на 50% кистозный или расположен на задней поверхности железы, точность ТАБ с пальпаторным контролем снижается из-за возможности получения недостаточного материала при биопсии и, как результат, неинформативной цитологии. Поэтому предпочтительным вариантом является УЗИ-ТАБ.
- Определение сонографических характеристик узлов ЩЖ. Различные эхографические характеристики ассоциируются с более высокой вероятностью злокачественного характера образования ЩЖ (табл. 1). Поэтому, если размеры узла пограничные для проведения ТАБ или есть несколько узлов, принять решение о назначении ТАБ может помочь УЗИ.
- Нормальная щитовидная железа (ЩЖ) при физикальном обследовании. УЗИ не является скрининговым методом при обследовании пациентов с нормальной ЩЖ при пальпации и не должно проводиться вместо физикального обследования. Из этого правила есть исключения. УЗИ в качестве скрининга рекомендовано в двух группах пациентов с повышенной предрасположенностью к раку ЩЖ.
- Лучевая терапия головы и шеи в анамнезе. Пациенты, проходившие курс внешней лучевой терапии в связи с доброкачественными заболеваниями: увеличением тимуса или аденоидов, акне или родимыми пятнами в младенчестве, детстве или подростковом периоде — значительно чаще имеют образования в ЩЖ, как доброкачественные, так и злокачественные, и в связи с этим им рекомендовано проведение УЗИ с профилактической целью. Такие методы лечения прекратили применять в начале 1960-х гг.
В настоящее время рак щитовидной железы (ЩЖ) как последствие лучевой терапии встречается у лиц, которые в возрасте младше 18 лет проходили облучение головы, шеи или верхнего средостения при болезни Ходжкина, профилактическое облучение головного мозга при острых лейкозах и облучение всего тела перед трансплантацией костного мозга. Обычно у таких пациентов в среднем через 13-15 лет после лучевой терапии развивается ПРЩЖ, но отмечены случаи развития онкологического процесса через 30 лет после облучения, что обусловливает необходимость долговременного наблюдения за такими пациентами.
Кроме того, проведение УЗИ рекомендовано в качестве скринигового метода у лиц младше 16 лет, подвергшихся облучению после Чернобыльской катастрофы, в связи с повышенной встречаемостью рака ЩЖ в этой группе пациентов.
- Случаи рака щитовидной железы (ЩЖ) у прямых родственников, включая ПРЩЖ. Данные современных исследований показывают, что до 10% случаев ПРЩЖ могут быть обусловлены наследственной предрасположенностью. Членам семей 53 пациентов с немедуллярным раком ЩЖ было проведено УЗИ ЩЖ. В 10% был выявлен рак ЩЖ (медиана — 10 мм, диапазон — 3-21 мм), в половине случаев — мультифокальный. При наследственном медуллярном раке ЩЖ (как изолированном, так и при множественной эндокринной неоплазии II типа) выполнять УЗИ рекомендуется только пациентам с мутацией протоонкогена RET для оценки состояния ЩЖ и шейных ЛУ.
При семейном аденоматозном полипозе и его варианте, синдроме Гарднера, а также при болезни Каудена, также известной как синдром множественной гамартомы, повышается частота доброкачественных образований и рака ЩЖ. Однако в настоящее время никаких методических указаний по УЗ-скринингу в этих группах не разработано.
а) Ультразвуковые характеристики образований щитовидной железы. УЗИ позволяет определить не только наличие, месторасположение и размеры узлов, но и выявить их характеристики. За последние 10 лет было получено множество сведений о применении сонографических характеристик образований ЩЖ в качестве маркеров злокачественности. Однако эти исследования были проведены по разной методологии и не включали все характеристики. Некоторые различия можно объяснить техническим прогрессом в УЗИ ЩЖ: если в более ранних исследованиях применялись датчики с частотой 7 МГц, то в более современных — 12-14 МГц.
Основными причинами расхождения в результатах исследований являются различия в организации исследований. К примеру, доброкачественный характер образования может быть установлен при цитологическом или гистологическом исследовании, поэтому количество выявленных раков ЩЖ в этих исследованиях варьирует от 4 до 32%. Классификация сонографических характеристик в различных исследованиях тоже различается. В одних исследованиях эхогенность рассматривается только у солидных образований, в других — у солидного компонента кистозных образований.
В большинстве исследований периферический ободок рассматривается как дихотомический признак, который может быть или отсутствовать, в других же выделяется частичный ободок. В одних исследованиях все кальцификаты рассматривались вместе, в других — разделялись на подгруппы. Наконец определение указанных качественных ультразвуковых признаков всецело зависит от их интерпретации врачом, особенно при описании границ узлов.
Ниже приводится описание набора УЗ-характеристик образований щитовидной железы (ЩЖ) с выделением признаков, наиболее часто встречающихся при раке ЩЖ. Эти характеристики приведены в табл. 1. В ней же приводятся медианы чувствительности и специфичности метода при выявлении рака. Данные взяты из 14 опубликованных исследований. Все включенные в метаанализ исследования соответствуют следующим критериям:
- исследовано >100 узлов;
- проанализировано >3 характеристик;
- определены чувствительность и специфичность метода при выявлении рака щитовидной железы (ЩЖ).
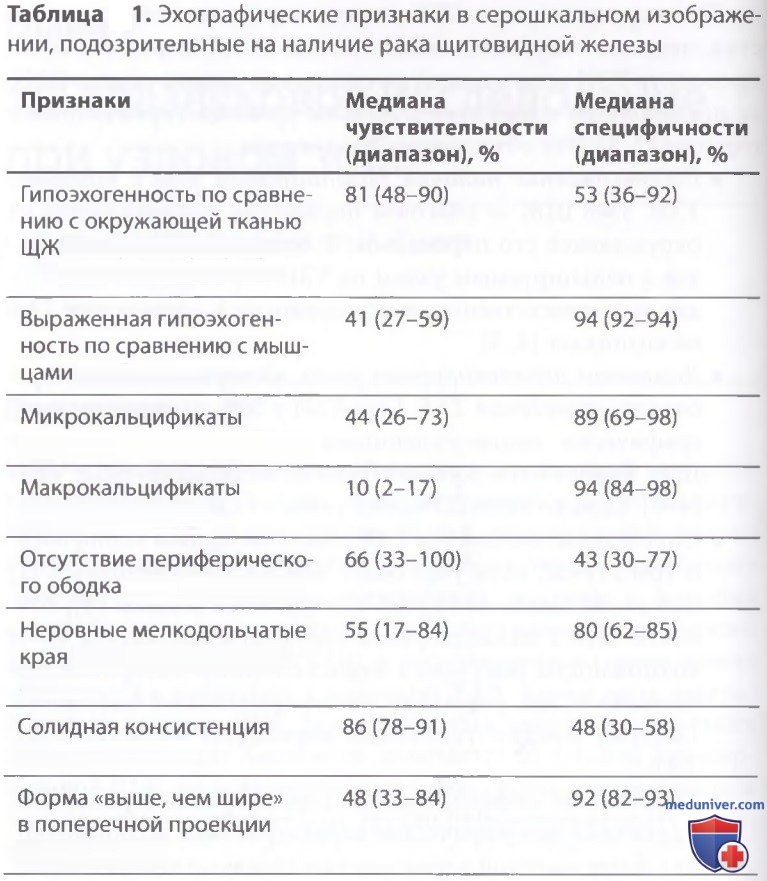
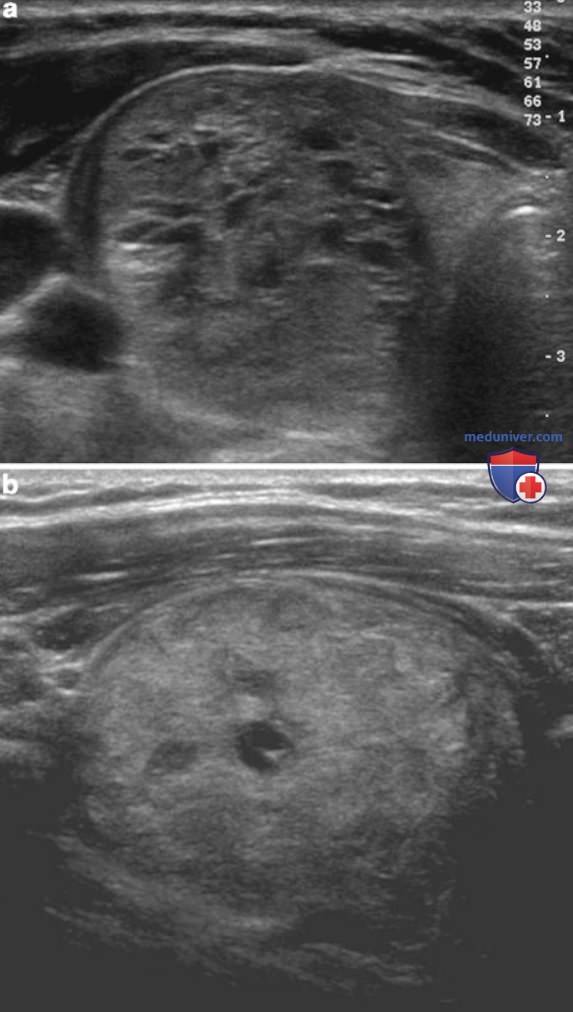
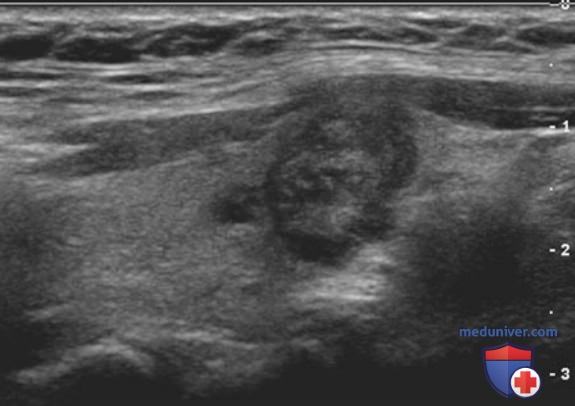
Эхогенность узла означает его яркость по сравнению с нормальной паренхимой щитовидной железы (ЩЖ). Нормальная ЩЖ при УЗИ имеет гомогенную, гиперэхогенную, яркую структуру по сравнению с окружающими мышцами. Узлы могут быть гипо-, изо- или гиперэхогенными. Гипоэхогенность часто встречается при злокачественных процессах, предположительно, она соответствует микрофолликулярной структуре при гистологическом исследовании, тогда как макрофолликулярные образования выглядят как изо- или гиперэхогенные (рис. 1).
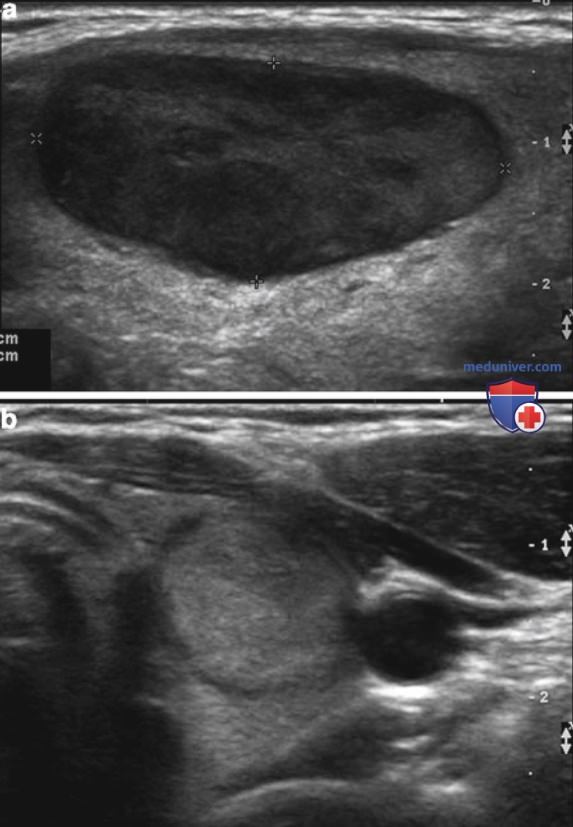
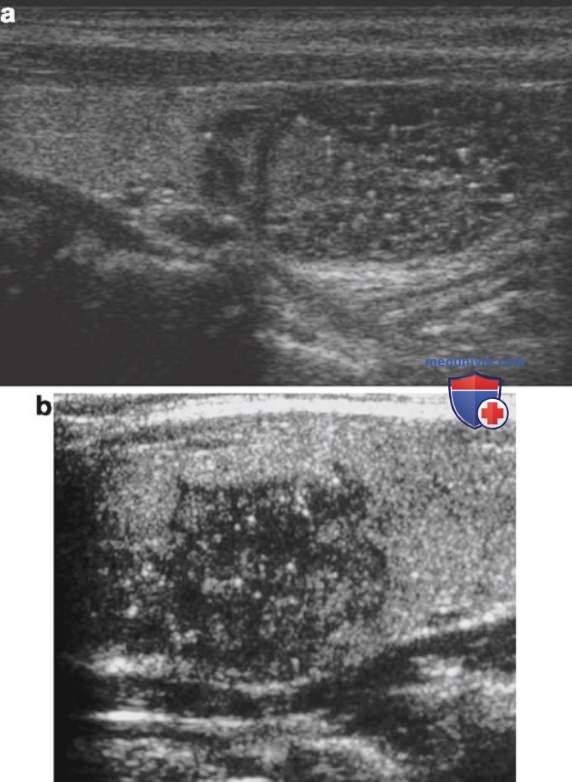
Кистозная жидкость определяется как анэхогенная, со свободным прохождением звуковых волн и акустическим усилением позади. Истинные кисты размерами более 1,5-2 см встречаются редко, менее 2% от всех образований, такие кисты всегда доброкачественные. Часто множественные мелкие (<1 см) кистозные узлы выглядят как простые кисты или содержат яркие эхогенные фокусы. Яркие фокусы часто связаны с «хвостом кометы» или реверберационным артефактом внутри кистозного узла (рис 2). Независимо от наличия артефакта «хвост кометы» мелкие кисты, предположительно, соответствуют неопухолевой доброкачественной узловой гиперплазии и заполнены коллоидом.
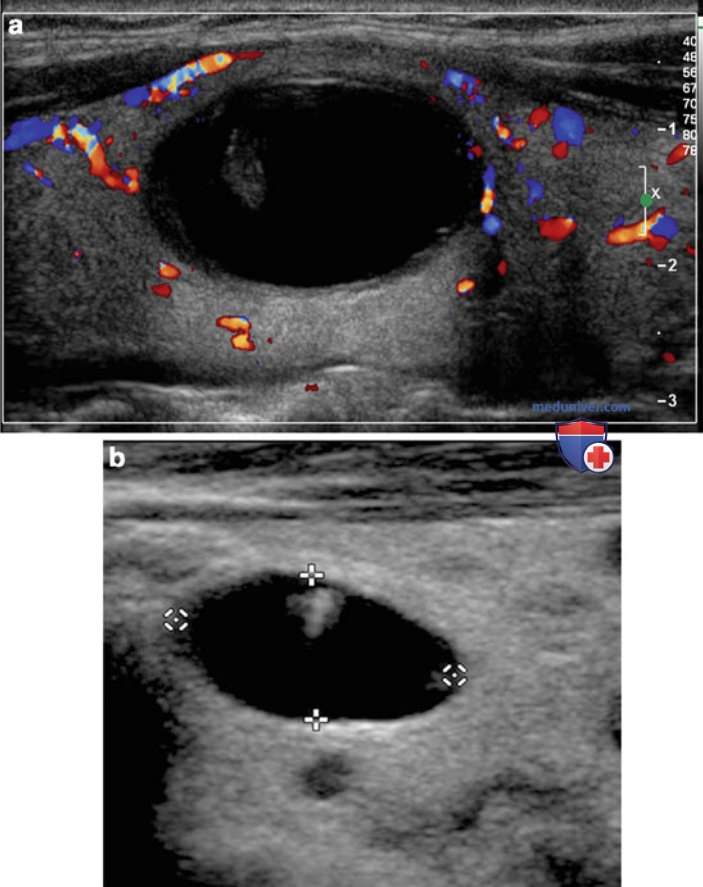
По одной из теорий, артефакт «хвост кометы» возникает из-за взаимодействия звуковых волн с белками коллоида.
В сложных узлах с преобладанием кистозного компонента, но имеющих и солидный компонент, жидкость является проявлением регрессивных изменений и, возможно, кровоизлияния. Также в их состав может входить детрит, неотличимый от жизнеспособных тканей при УЗИ в режиме серой шкалы, но при ЦДК кровотока детрит аваскулярный. Аспират с большими примесями крови не позволяет достоверно отличить доброкачественную опухоль от злокачественной. Прозрачная желтоватая жидкость обычно соответствует доброкачественному процессу, но в некоторых случаях она может быть получена и при раке ЩЖ.
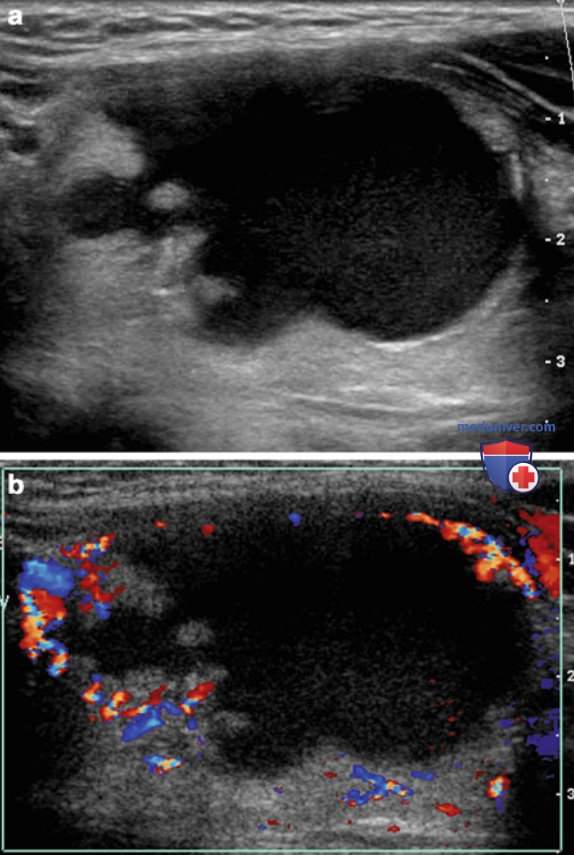
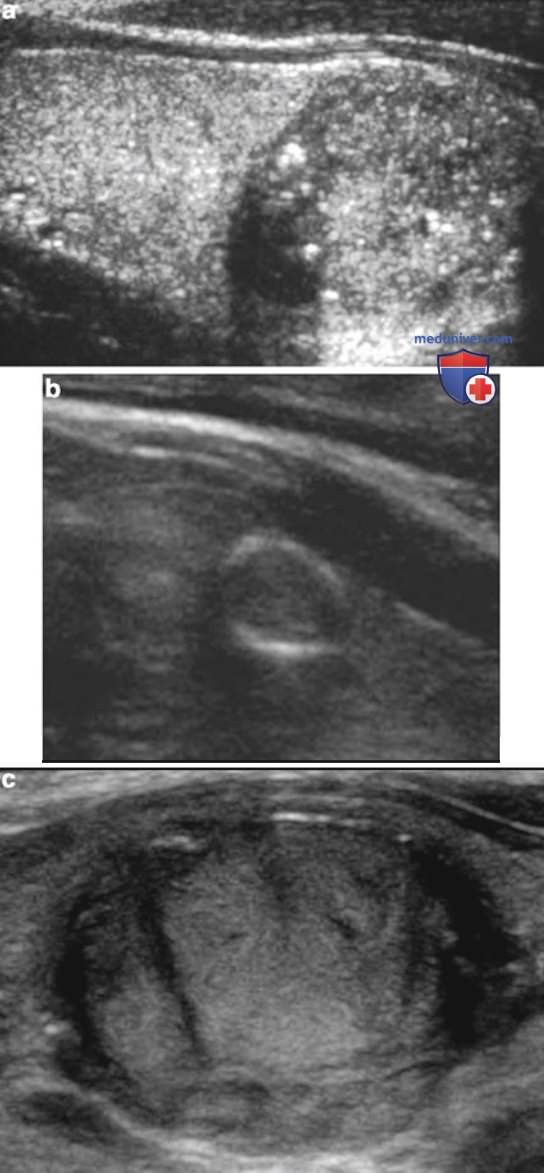
В недавнем сообщении из клиники Мейо проанализированы УЗ-находки у 360 пациентов, оперированных по поводу рака щитовидной железы (ЩЖ); лишь у 9 (2,5%) из них опухоль состояла из кистозного компонента более чем на 50%, при этом в 8 из этих случаев при УЗИ определялся хотя бы один из следующих подозрительных признаков: микрокальцификаты, интранодулярная васкуляризация, плотный пристеночный компонент в узле, толстая стенка, окружающая кистозную зону (рис. 3). Поэтому, если в составе сложного узла есть солидный компонент, при УЗИ оценивают характеристики этого плотного компонента.
Эхогенность узла трудно определить в двух ситуациях. Первая: при сочетании с тиреоидитом Хашимото — в этом случае паренхима железы, окружающая узел, имеет гетерогенную структуру, что затрудняет оценку эхогенности узла. Вторая: примерно 1/3 узлов более чем на 25% состоят из кистозного компонента и еще в 1/4 случаев кистозный компонент занимает <25%. Таким образом, 55% узлов имеют кистозный компонент, и эхогенность определяют по солидному компоненту.
Это не вызывает затруднений, если кистозная область четко отделена от солидной. Однако в некоторых случаях узлы обладают смешанной эхогенностью из-за большого количества мелких кист (<5 мм), отграниченных тонкими стенками, равномерно перемежающих плотные ткани, придавая ей строение, сходное с губкой или медовыми сотами. Такое строение в большей степени свойственно доброкачественным гиперпластическим узлам (рис. 4). В подобных губчатых узлах могут обнаруживаться эхогенные очаги, которые представляют собой отражения от перегородок или задних стенок мелких внутренних кист. Эти яркие фокусы не следует путать с микрокальцификатами.
В подозрительных солидных узлах яркие точки, соответствующие микрокальцификатам, расположены в гипоэхогенной солидной строме (рис. 5).
Кроме того, губчатый узел может выглядеть изо- или гиперэхогенным. Такой узел необходимо отличать от сложного узла с отдельными жидкостными зонами и истинно плотным компонентом изо- или гиперэхогенным. Во втором случае речь может идти об истинно неопластическом росте из фолликулярных клеток или клеток Гюртле, и для дифференциации доброкачественного или злокачественного поражения необходимо гистологическое исследование (см. рис. 4, б).
Недавно проведенное исследование, в котором было пропунктировано 800 узлов под контролем УЗИ, показало, что только полностью кистозные образования не могут оказаться злокачественными, а кистозно-солидные некальцинированные узлы имеют 3-процентный риск злокачественности. Однако узлы смешанной структуры, имеющие губчатую структуру, и узлы с изолированными жидкостными зонами не были разделены.
Кальцификаты обнаруживают в 30% узлов, они делятся на несколько категорий. Микрокальцификаты выглядят как маленькие эхогенные точки и имеют большую специфичность (в некоторых исследованиях до 96%), чем чувствительность при выявлении рака ЩЖ (см. рис. 5, б). Кроме того, вариабельность результатов при обнаружении микрокальцификатов разными врачами достаточно низкая. Есть предположение, что микрокальцификаты представляют собой скопление псаммомных телец — слоистых шаровидный образований, свойственных большинству случаев ПРЩЖ.
Значительно реже они встречаются в доброкачественных узлах и при тиреоидите Хашимото. Грубые или плотные кальцификаты диаметром >2 мм имеют акустическую тень. Эти кальцификаты, встречающиеся и в доброкачественных, и в злокачественных образованиях, находятся в зонах фиброза, дегенеративных изменений тканей и некроза. Однако крупные кальцификаты в сочетании с микрокальцификатами или находящиеся в центре гипоэхогенного узла могут свидетельствовать о злокачественном процессе (рис. 6, а). Третий тип кальцификатов — периферическая кальцификация, или «яичная скорлупа», ранее считавшаяся признаком доброкачественного узла (рис. 6, б). Она встречается и в злокачественных узлах. Особенно неблагоприятным признаком является прерывистая кальцификация, говорящая о возможном инвазивном росте опухоли (рис 6, в).
Края. УЗИ с использованием высокочастотного датчика высокого разрешения позволяет подробно обследовать границу узла и окружающей паренхимы. Инфильтрирующие, игольчатые или дольчатые края (см. рис. 5, б, 6, а) могут быть признаками неинкапсулированного инвазивного рака ЩЖ. Очень важно различать инфильтрирующие края от нечетких, так как зачастую края небольших гиперпластических узлов довольно нечеткие, но они не являются инфильтрирующими.
Вариабельность мнений разных специалистов при обнаружении этого признака очень велика, что, вероятно, и приводит к низкой оценке этого признака при прогнозировании рака в некоторых исследованиях.
Периферический ободок (halo) — это гипоэхогенный ободок, окружающий узел. Считается, что так представлены компрессированные сосуды по периферии узла. Поскольку доброкачественные пролиферирующие узлы растут медленно и не являются опухолями, по мере роста они смещают окружающие кровеносные сосуды. Не имеющие настоящей капсулы зоны узловой гиперплазии местами могут даже сливаться с окружающей паренхимой ЩЖ.
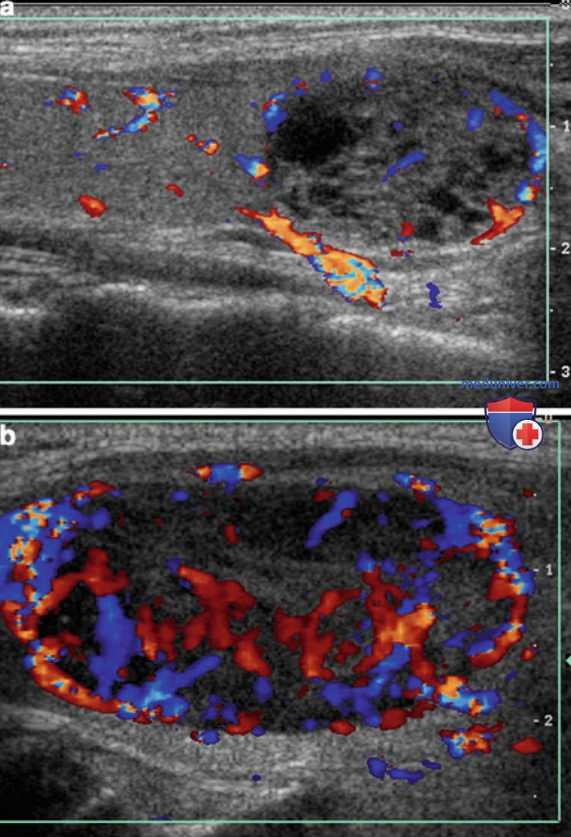
Тонкий halo, который при цветовой допплерографии (ЦД) демонстрирует периферическую васкуляризацию узла, находят в половине доброкачественных узлов и значительно реже при раке щитовидной железы (ЩЖ), обладающем инвазивным ростом (медиана чувствительности отсутствия halo для выявления рака ЩЖ составляет 66%) (рис. 7). Однако в настоящее время при использовании высокоразрешающего УЗИ описан второй тип halo — утолщенный неровный аваскулярный ободок, который может соответствовать фиброзной капсуле, окружающей очаг неоплазии из фолликулярных клеток или клеток Гюртле (рис. 7, в).
Васкуляризация образования в щитовидной железе (ЩЖ) видна при ЦДК, основанном на определении допплеровского смещения и позволяющем в контрольном объеме определить направление и скорость кровотока. Технические недостатки ЦДК — помехи в виде шума и зависимость от угла. В последнее время для оценки узлов применяется энергетический допплер. В данном методе используется информация об амплитуде сигналов допплеровского спектра. Энергетический допплер более чувствителен при выявлении кровотока в мелких сосудах, который не определяется при ЦДК кровотока.
К тому же энергетический допплер относительно независим от угла, и шум может быть отнесен к однородному фону, вместо того чтобы проявляться случайным цветом, как при ЦДК кровотока.
При использовании ЦДК кровотока васкуляризация образований может быть классифицирована следующим образом: отсутствие (тип 1), перинодулярная (тип 2) (см. рис. 7, б, рис. 8, а) или пери- и интранодулярная (тип 3) (рис. 8, б). Хотя в раннее опубликованных работах выраженная интранодулярная васкуляризация рассматривалась как подозрительный признак, недавнее сообщение, в котором были представлены результаты анализа 1 тыс. образований, не подтвердило ее независимую связь с ПРЩЖ; также в этом исследовании оценивали серошкальные характеристики: гипоэхогенность, форму с преобладанием высоты над шириной в поперечной проекции и плохо очерченные контуры. Интранодулярная васкуляризация отмечалась в 31% доброкачественных узлов и лишь в 17% случаев ПРЩЖ.

Возможно, расхождения в сообщениях о васкуляризации могут быть связаны с определенным типом рака. В мелких папиллярных опухолях, описанных Мун и соавт., васкуляризация может отсутствовать, тогда как интранодулярная васкуляризация более свойственна фолликулярному раку.
Форма с преобладанием высоты над шириной в поперечном срезе. Отмечено, что при раке щитовидной железы (ЩЖ) соотношение переднезаднего размера образования к поперечному размеру в поперечном срезе >1. Этот признак был изучен в нескольких исследованиях. Данные соответствуют результатам, полученным при изучении рака молочной железы. Непропорционально выраженный рост в переднезаднем направлении считается признаком агрессивного роста, не свойственного нормальным тканям. Этот признак не очень чувствителен при выявлении рака ЩЖ, но его специфичность варьирует от 82 до 93%; наиболее часто он встречается в маленьких раках, <1 см.
б) Эластография — недавно разработанный метод, позволяющий оценивать жесткость тканей в зависимости от степени их деформации под воздействием внешней силы. Метод основан на том, что более мягкие ткани деформируются сильнее, чем жесткие, и это позволяет определить их консистенцию. Известно, что злокачественные процессы часто сопровождаются изменениями, повышающими жесткость тканей, — на этом основан диагностический потенциал эластографии. Этот метод можно использовать в качестве дополнительного инструмента для диагностики рака ЩЖ, особенно при неопределенных результатах цитологического исследования узлов (см. отдельную статью на сайте - просим пользоваться формой поиска выше).
Другие признаки. При стандартном исследовании выявляют две другие находки, весьма подозрительные на наличие рака. Первый — измененные шейные ЛУ В рекомендациях АТА и ААСЕ по обследованию пациентов с узловым зобом говорится, что исследование шейных ЛУ должно быть частью стандартного УЗИ ЩЖ, если узлы ЩЖ имеют подозрительные УЗ-признаки. Метастазы в шейные ЛУ на УЗИ могут проявляться по-разному: кистозными и гиперэхогенными участками, точечными кальцификатами, повышенной периферической васкуляризацией и округлой формой (см. отдельную статью на сайте - просим пользоваться формой поиска выше). Наиболее трудны для оценки ЛУ в центральной зоне.
Второй признак — инвазия за капсулу щитовидной железы (ЩЖ), которая иногда может визуализироваться при распространении опухоли по передней или задней поверхности через капсулу ЩЖ, в норме, определяемой как яркий белый контур, окружающий ЩЖ. В таких случаях опухоль имеет плохо очерченный край, прерывающий капсулу (рис. 9). Крайне редко виден рост в просвет трахеи.
в) Ограничения УЗИ. Учитывая ограниченную роль отдельных УЗ-признаков при прогнозировании рака щитовидной железы (ЩЖ), некоторые исследователи изучали возможности комбинации этих признаков при оценке риска рака. В принципе, при увеличении специфичности чувствительность снижается. Например, хотя очень мало (<4%) доброкачественных узлов будут гипоэхогенными, с микрокальцификатами, но и лишь небольшая часть раков ЩЖ (26-31%) будет иметь такие же характеристики. Таким образом, если бы аспирация проводилась только в подобных узлах, не было бы диагностировано >70% всех злокачественных опухолей.
Сочетание ультразвуковых характеристик, имеющее максимальную чувствительность и специфичность, — это солидность и гипоэхогенность, 65% раков имеют эти признаки, но такая же картина наблюдается и у 30% доброкачественных образований.
Кроме того, в 66% всех случаев ПРЩЖ присутствует как минимум один признак, не свойственный злокачественным опухолям, а 69% доброкачественных узлов имеет хотя бы один подозрительный УЗ-признак.
К тому же вариабельность чувствительности отдельных УЗ-признаков при прогнозировании рака ЩЖ может зависеть от его гистологического варианта. ПРЩЖ по сравнению с фолликулярным раком чаще выглядит как солидное гипоэхогенное образование, не имеющее ободка. Фолликулярные раки чаще изо-гиперэхогенные, с halo (90%), при этом ободок неровный, прерывистый (60%). Кроме того, у двух самых распространенных гистологических подтипов ПРЩЖ, фолликулярного и классического, наблюдаются разные УЗ-картины. Для классического варианта более свойственна гипоэхогенность, микрокальцификаты и игольчатые края.
УЗ-картина доброкачественных образований. Другой подход к использованию УЗ-признаков для прогнозирования рака — распознавание образований без известных подозрительных признаков при стандартном исследовании. Используя теорему Байеса для определения посттестовой вероятности, которая вычисляется после получения результата диагностического теста, можно рассчитать риск злокачественности для образований ЩЖ без подозрительных признаков: гипоэхогенности, формы с преобладанием высоты над шириной, инфильтрирующих краев и кальцификатов (микро- и макрокальцификатов). Учитывая, что распространенность рака ЩЖ составляет около 7-9% в популяции, из 1 тыс. узлов с УЗ-картиной доброкачественного образования только 9 окажутся злокачественными.
Таким образом, для обнаружения 9 случаев рака щитовидной железы (ЩЖ) потребуется провести 1 тыс. ТАБ узлов, в которых отсутствуют все 4 критерия.
Только при двух эхографических картинах отсутствуют все 4 признака злокачественности, в частности при описанных выше губчатых узлах (см. рис. 4, а). В сообщении Бонавита и соавт. все 210 неваскуляризованных губчатых узлов оказались доброкачественными, а в докладе Мун и соавт. лишь 1 из 360 случаев рака ЩЖ имел губчатую структуру на УЗИ. Второй эхографический вариант образований ЩЖ, считающихся доброкачественными, — это полностью кистозные образования. Они, хотя и редки (<2%), фактически всегда доброкачественны. В рекомендациях АТА и ААСЕ полностью кистозные и губчатые узлы рассматриваются как имеющие низкий риск наличия рака, для них используют более мягкие показания, касающиеся размеров образования, к ТАБ (если она вообще проводится), чем для образований с неопределенной УЗ-картиной или высоким риском наличия рака.
Задача УЗИ — оценка образований щитовидной железы (ЩЖ) с прогнозированием степени риска наличия рака для принятия решения о проведении ТАБ, особенно для маленьких узлов, среди которых очень распространены медленнорастущие микрокарциномы. Таким образом, при УЗИ в режиме серой шкалы узел высокого риска будет выглядеть как солидный, выраженно гипоэхогенный, с микрокальцификатами, нечеткими границами и формой с преобладанием высоты над шириной. Узел неопределенного риска может быть гипоэхогенным без микрокальцификатов, с ровными границами, изо- или гиперэхогенным, преимущественно солидной структуры. Поэтому важно осознавать, что УЗИ не заменяет ТАБ с цитологическим исследованием, скорее, эти методы дополняют друг друга. Ниже приведены клинические ситуации, иллюстрирующие совместное использование этих методов для принятия клинического решения.
1. Первая ситуация. Для узлов <2 см, по рекомендациям АТА и ААСЕ, пороговый размер образования для проведения ТАБ определяется на основании УЗ-характеристик. Для маленьких узлов (<1,5 см), когда с финансовой точки зрения целесообразность ТАБ сомнительна, рациональнее принимать решение, исходя из УЗ-характеристик (гипоэхогенности, микрокальцификатов, неровных краев или повышенной васкуляризации), а не руководствуясь пороговым значением размера узла >1 см.
2. Вторая ситуация. Если есть показания к ТАБ при многоузловом зобе, УЗ-признаки помогут выбрать узел/узлы для пункции. В первую очередь следует провести ТАБ гипоэхогенного солидного васкуляризованного узла размером 1,6 см, даже при наличии неваскуляризованного узла со смешанной эхогенностью размером >3,7 см.
г) Изменения в размерах. После цитологического заключения о доброкачественном характере образования рекомендации по ведению пациентов включают периодическое измерение размеров узла с повторением ТАБ в случае их роста. Так как при оценке размеров узла УЗИ точнее физикального обследования, изменения размеров следует определять этим методом. Однако общепризнанные критерии оценки роста узла при помощи УЗИ отсутствуют. В недавнем отчете по узловому зобу, опубликованном Society of Radiologists in Ultrasound, говорится, что «участники дискуссии не пришли к соглашению о том, как определять существенный рост и как его контролировать».
Некоторые группы исследователей считают значимым увеличение объема узла на 15%. По результатам исследований, вариабельность результатов определения объема узла разными врачами составляет около 45-50%. Воспроизведение того же самого среза узла при динамическом наблюдении может быть затруднительно. Руководство АТА предлагает определять рост как увеличение двух из трех размеров узла не менее чем на 20% с минимальным увеличением площади по крайней мере на 2 мм2. Данная методика может быть подходящей — такие критерии соответствуют увеличению объема узла как минимум на 44%, что превышает приведенную вариабельность результатов и позволяет оценить реальное изменение размеров.
В настоящее время не существует УЗ-признака или группы признаков, имеющих достаточную чувствительность для выявления всех злокачественных опухолей. Тем не менее некоторые признаки и их сочетания имеют высокую прогностическую значимость, позволяющую понять, каким является образование — доброкачественным или злокачественным. Клиническое мышление, оценка индивидуальных факторов риска и проведение УЗИ в сочетании с ТАБ и цитологическим исследованием обеспечивают оптимальную диагностику при узловом зобе.
Видео урок пример УЗИ щитовидной железы и прилежащих образований шеи
- Рекомендуем ознакомиться далее "УЗИ лимфатических узлов шеи и их картирование"
Редактор: Искандер Милевски. Дата публикации: 12.6.2023

