УЗИ паращитовидных желез в норме и при патологии
Первичный гиперпаратиреоз (ПГПТ) — распространенное заболевание, в США ежегодно выявляется около 100 тыс. новых случаев. Явное увеличение частоты выявления этого заболевания связывают с широким рутинным применением многоканальных анализаторов. Начиная с 1970 г. это привело к выявлению заболевания на субклинической стадии. Технологический прогресс в создании многоканальных анализаторов и доступность биохимических анализов крови изменили представление о манифестации ПГПТ.
В большинстве случаев заболевание выявляется задолго до развития клинических симптомов или повреждения органов-мишеней. Более чем в 85% случаев причиной заболевания является солитарная аденома ПЩЖ. Точная локализация аденомы позволяет провести минимально инвазивную операцию, часто в дневном стационаре или с краткосрочной госпитализацией и реабилитацией.
а) Хирургическая анатомия паращитовидных желез. Паращитовидные железы (ПЩЖ) были описаны в 1852 г. сэром Ричардом Овеном (Richard Owen), когда он произвел первое документированное вскрытие индийского носорога. В норме ПГЦЖ имеют овоидную или бобовидную форму и размер приблизительно 3 мм. Верхние ПЩЖ меньше нижних; расположены они парами. ПЩЖ кровоснабжаются ветвями артерий ЩЖ и окружены слоем фиброзно-жировой ткани.
Несмотря на современные возможности УЗИ, неувеличенные паращитовидные железы у пациентов с нормальным обменом кальция, как правило, не визуализируются, что связано с их малыми размерами. Знание типичного расположения и вариантов нормального строения и локализации ПЩЖ — основа их успешного выявления и удаления при гиперплазии или аденоме.
В одном патологоанатомическом исследовании наличие четырех паращитовидных желез было обнаружено в 91% случаев, 3 — в 5% случаев и 5 — в 4% случаев. Крайне редко, менее чем в 5% случаев, определяются множественные железы. Расположение ПЩЖ широко варьирует, что обусловлено их эмбриогенезом: происходя из третьего и четвертого глоточных карманов, в дальнейшем они мигрируют в нижние отделы шеи. Верхние ПЩЖ развиваются из четвертого глоточного кармана и мигрируют каудально вместе с ультимобранхиальными тельцами, дающими начало парафолликулярным С-клеткам ЩЖ.
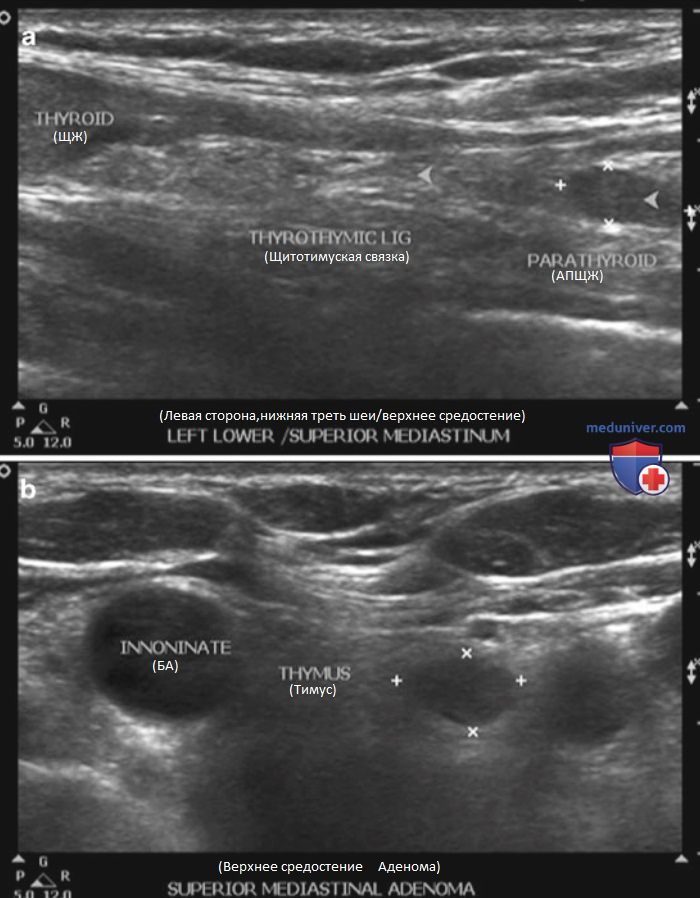
Верхние ПЩЖ обычно расположены вдоль верхних 2/3 долей щитовидной железы, по задней поверхности. По сравнению с нижними ПЩЖ расположение верхних относительно постоянно. Аномалии расположения верхних ПЩЖ включают их локализацию в задней глоточной и трахеопищеводной бороздах. Третий глоточный карман дает начало нижним ПЩЖ и тимусу, которые в последующем мигрируют в нижние отделы шеи. В 45% случаев нижние ПЩЖ обнаруживаются в пределах 1 см от нижнего полюса ЩЖ, в 17% случаев — близко к нижней границе ЩЖ, в 26% случаев — вдоль щитовидно-тимусной связки, рядом с верхней частью тимуса, в 2% случаев — внутри медиастинальной части тимуса.
Атипичные варианты расположения включают локализацию в бифуркации сонных артерий (внутри оболочки сонной артерии), в паренхиме ЩЖ и позадиглоточном пространстве. В связи с большим количеством возможных вариантов расположения точная визуализация ПЩЖ — ключ к успешной минимально инвазивной операции при их патологии.
б) Определение расположения. УЗИ паращитовидных желез не является методом постановки диагноза первичного гиперпаратиреоза (ПГПТ). Его следует применять только для определения расположения желез. До применения любых методов визуализации каждому пациенту необходимо провести соответствующие биохимические анализы и оценить показания к оперативному лечению.
Для выявления измененных паращитовидных желез наиболее широко используются два метода: сцинтиграфия с 99Тс-MIBI (функциональное исследование) и УЗИ (анатомическое исследование). Эти методы одинаково эффективны, обладают своими преимуществами и недостатками. Большинство радиоизотопных исследований может только указать на сторону расположения измененных ПЩЖ, тогда как УЗИ предоставляет точную информацию о их расположении. Очень удобно применение УЗИ врачом-эндокринологом при подозрении на наличие у пациента аденомы ПЩЖ.
Исследование безопасно, не сопряжено с лучевой нагрузкой, оборудование, необходимое для этого исследования, доступно, а сама процедура занимает мало времени. Таким образом, экономятся силы и средства. К недостаткам УЗИ ПЩЖ можно отнести выраженную зависимость от опыта оператора.
Ниже описаны методика УЗИ паращитовидных желез, УЗ-характеристики аденом ПЩЖ, показания и техника проведения биопсии ПЩЖ.
в) Методика ультразвукового исследования паращитовидных желез. Для успешной визуализации увеличенных ПЩЖ крайне важно придать пациенту правильное положение. Пациента следует расположить на твердой поверхности с подушкой под шеей (кверху от плеч и верхней части спины) для полного разгибания шеи. С целью увеличения комфортности процедуры под голову следует подложить сложенное полотенце. При наличии заболеваний позвоночника с ограничением подвижности шеи (анкилозирующий спондилит и т.д.) проведение адекватного исследования может стать невозможным.
После нанесения геля на линейный датчик (3-5 см) его устанавливают на переднюю поверхность шеи в типичное место расположения ЩЖ. Анатомические структуры шеи следует изучить в нескольких проекциях и на разных уровнях. Для УЗИ ЩЖ большинство врачей используют многочастотные датчики (5-15 МГц). Исследование ПЩЖ не требует специального оборудования. Более низкая частота позволяет визуализировать глубоко расположенные структуры шеи. В начале осматривают области типичного расположения ПЩЖ: заднюю поверхность обеих долей, около нижних полюсов и книзу от них, обращая внимание на образования, похожие на увеличенные ПЩЖ.
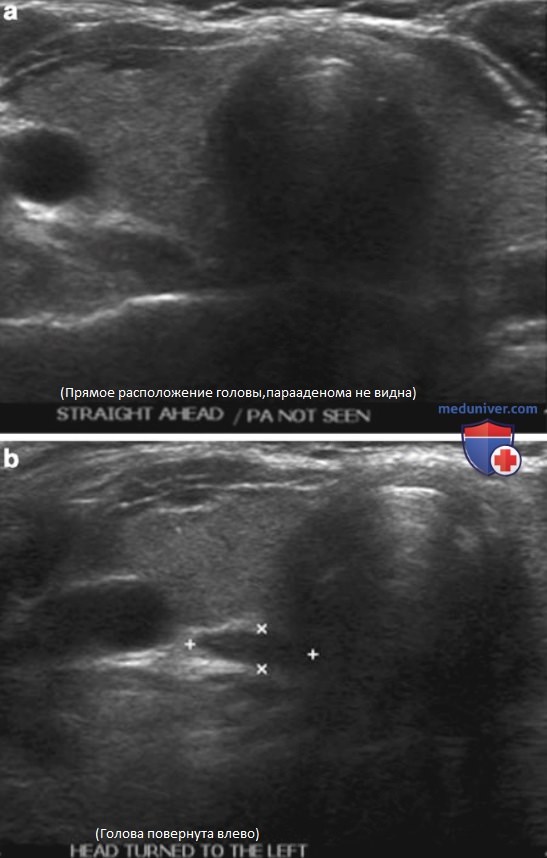
В связи с вариабельностью расположения паращитовидных желез визуализация опухолей может быть затруднена, особенно при их расположении в трахеопищеводной борозде или локализации аденом нижних ПЩЖ в средостение. Подобное образование можно сделать доступным для визуализации, попросив пациента покашлять, натужиться, глубоко дышать, задержать дыхание или повернуть голову в сторону (рис. 1). Эти приемы позволяют увидеть атипично расположенную аденому и правильно поставить диагноз.
г) Ультразвуковое исследование при синдромах множественной эндокринной неоплазии и хронической почечной недостаточности:
- Множественная эндокринная неоплазия: ПГПТ может встречаться при MEN 1 и MEN 2а синдромах. В этих случаях часто поражены несколько желез. Поскольку при хирургическом вмешательстве обязательна ревизия всех желез, даже если до операции найдено одностороннее поражение, целесообразность применения УЗИ или сцинтиграфии с 99Tc-MIBI сомнительна. Однако проведение УЗИ при множественной эндокринной неоплазии может быть показано пациентам при неэффективности оперативного лечения.
- Почечная недостаточность: у пациентов с хронической почечной недостаточностью чаще всего поражаются все ПЩЖ в различной степени. И в этом случае УЗИ обладает ограниченной ценностью, так как во время операции хирург осматривает все ПЩЖ. Однако УЗИ предоставляет важную информацию при наличии противопоказаний к оперативному лечению и планировании абляции этанолом. Поскольку при хронической почечной недостаточности увеличены сразу несколько желез, данная патология предоставляет прекрасную возможность попрактиковаться в их визуализации.
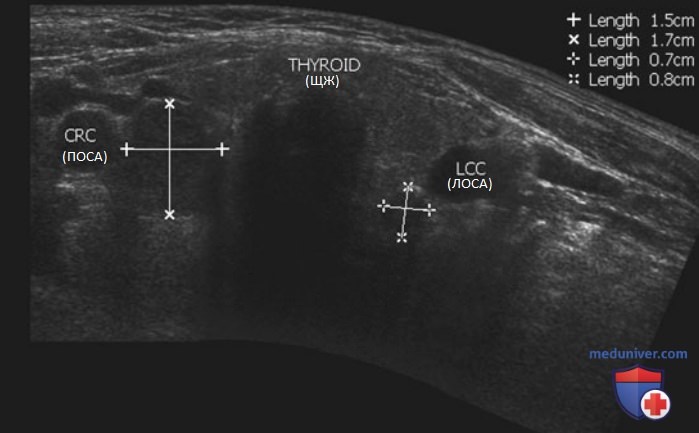
д) Ультразвуковые признаки аденом паращитовидных желез. Ультразвуковые признаки аденом ПЩЖ приведены ниже. К ним относят следующие (рис. 2-10 и рис. 13).
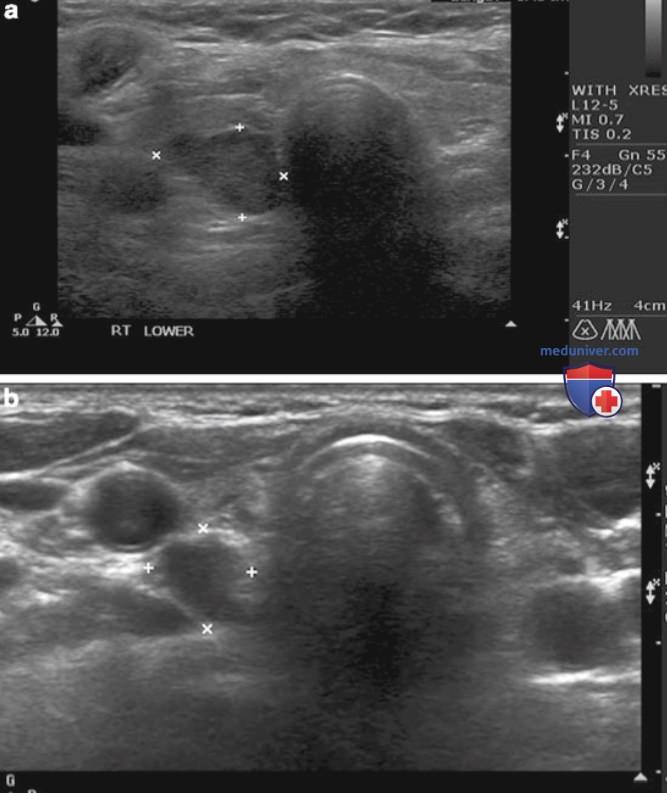
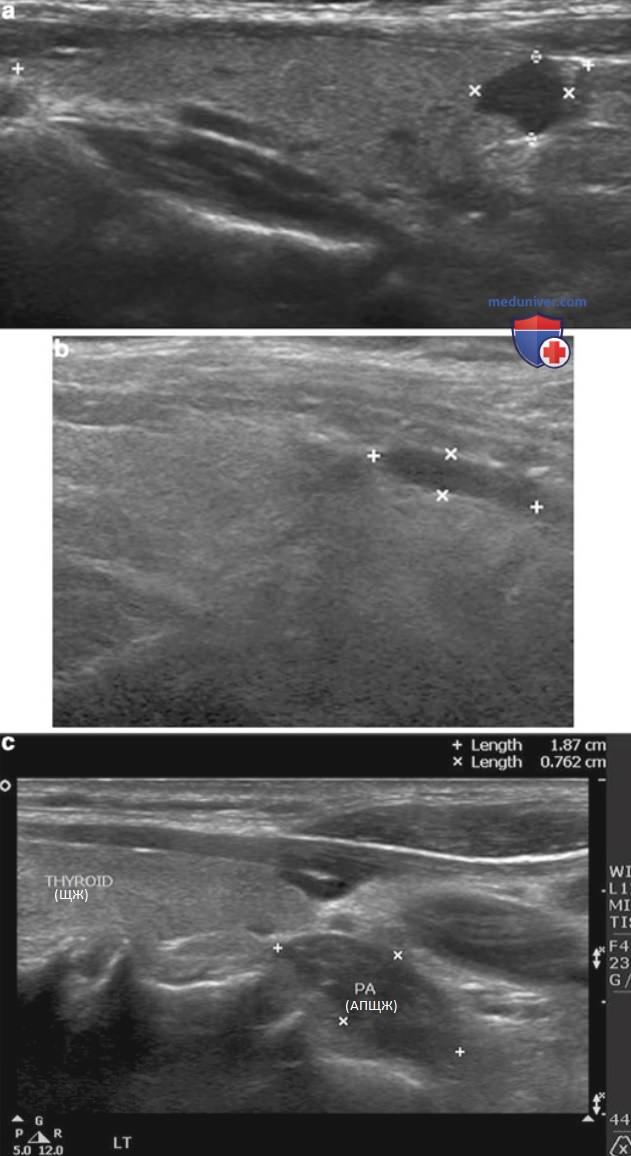
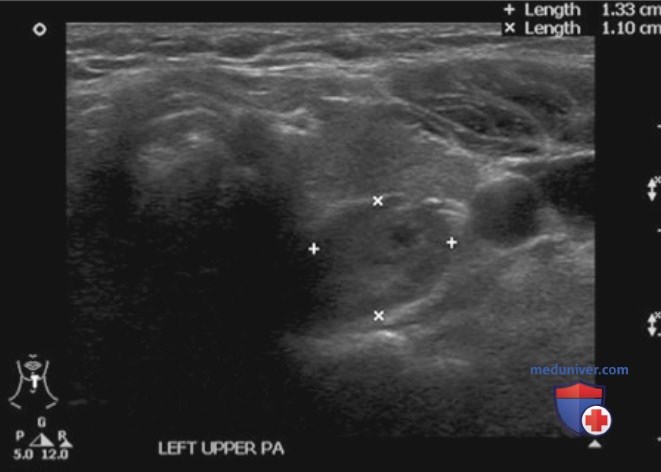
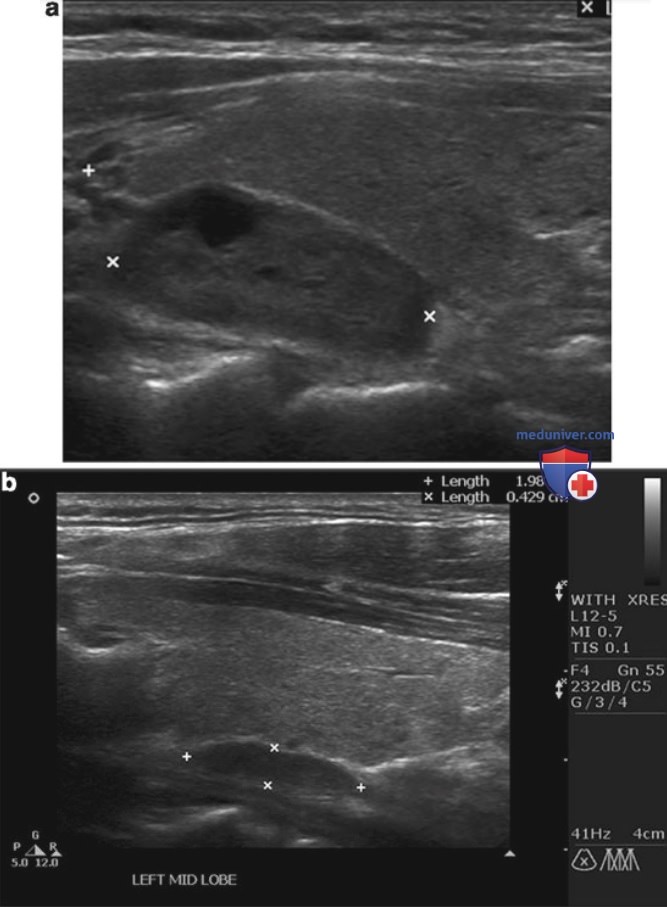
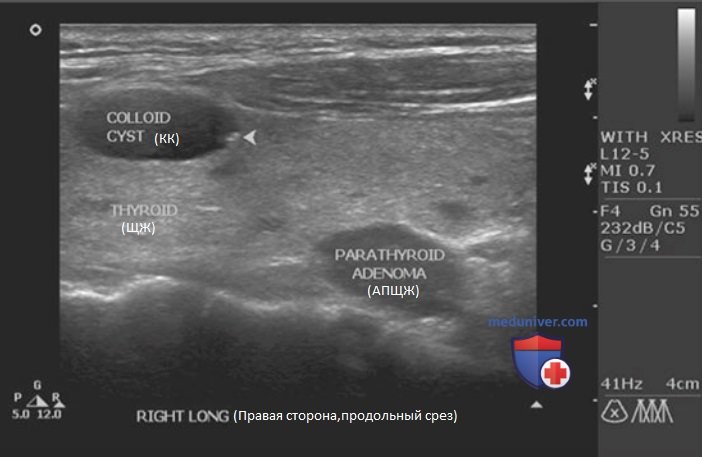
- Расположение вне ткани ЩЖ и признак вдавливания. В большинстве случаев аденомы ПЩЖ расположены по задней поверхности ЩЖ, за пределами ее капсулы. Эти образования прилежат к капсуле ЩЖ по задней поверхности. Выявление образования по задней поверхности ЩЖ при гиперкальциемии с высокой вероятностью позволяет говорить о том, что это ПЩЖ. Достаточно часто на задней поверхности капсулы ЩЖ определяется выемка от аденомы ПЩЖ — признак вдавливания. При этом хорошо визуализируется эхогенная граница между ПЩЖ и ЩЖ, которая соответствует фиброзно-жировой капсуле.
Примерно в 2-5% случаев аденома ПЩЖ располагается внутри ЩЖ, при УЗИ она неотличима от узла ЩЖ. Частота интратиреоидной локализации выше при поражении нескольких желез: 15% у пациентов с гиперплазией и в 3% при поражении одной ПЩЖ.
- Гомогенно гипоэхогенная текстура — это типичный признак аденом ПЩЖ. По сравнению с ЩЖ увеличенные ПЩЖ наиболее часто имеют гомогенно гипоэхогенную эхотекстуру.
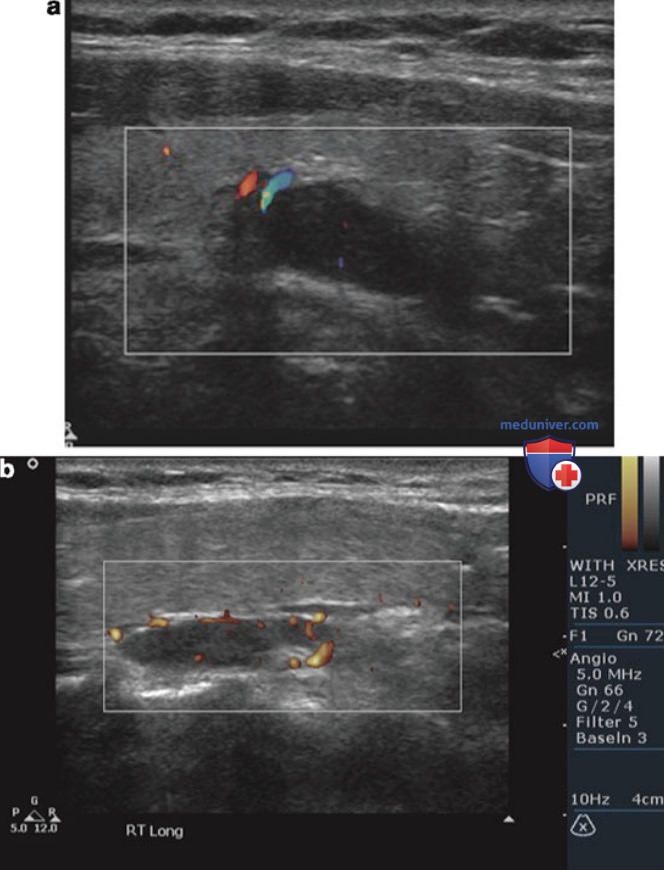
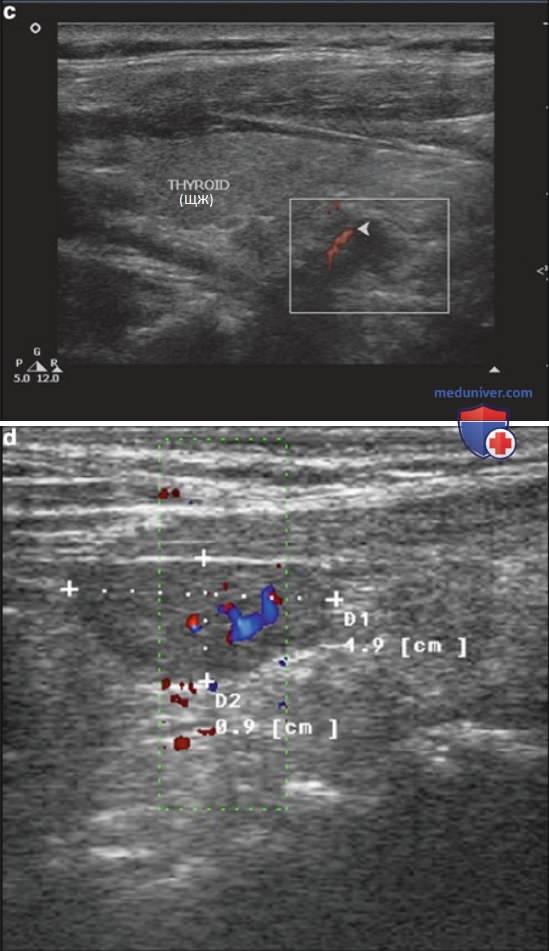
- Сосудистая ножка и кровоток: в 83% аденом ПЩЖ имеется отдельная питающая аденому артерия (на полюсе). Помимо визуализации артерии на полюсе описаны и другие варианты: сосудистая дуга и диффузный кровоток в аденоме (см. рис. 6).
- Разнообразие форм: поскольку аденомы ПЩЖ подвержены сдавливанию окружающими структурами, они имеют много вариантов формы (см. рис. 3-5).
е) Проблемы визуализации образований паращитовидных желез при гиперкальциемии. В руках опытного специалиста УЗИ ПЩЖ обладает высокой чувствительностью и специфичностью. Несмотря на это, патологические образования ПЩЖ не удается выявить в 10-20% случаев. Вероятными причинами этого могут быть локализация в задних отделах шеи, расположение аденом верхних ПЩЖ в позадиглоточном пространстве, аденом нижних ПЩЖ в средостение или гиперплазия ПЩЖ. В одном исследовании наблюдали расположение аденом ПЩЖ в задних отделах шеи в 58% случаев отрицательных результатов УЗИ и сцинтиграфии.
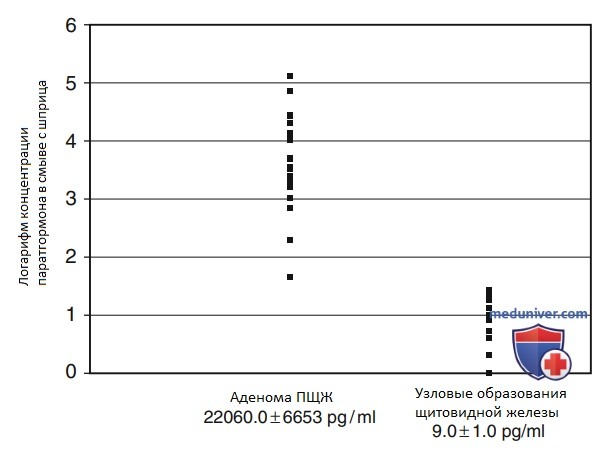
1. Инсиденталома паращитовидных желез. Опухоли ПЩЖ без клинических проявлений могут быть случайно выявлены при УЗИ шеи. Это редкие находки. Поставить диагноз «опухоль ПЩЖ» можно с помощью ТАБ с определением уровня паратгормона (ПТГ) в смыве.
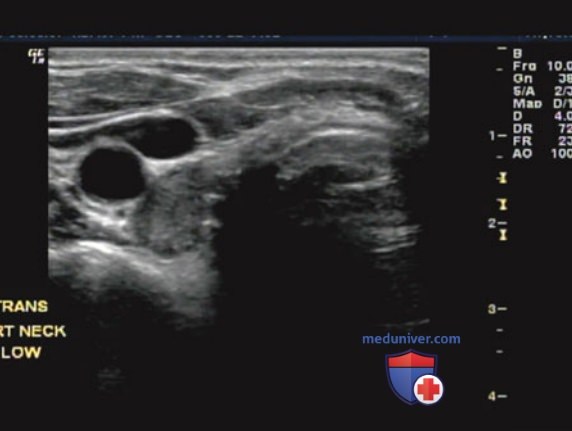
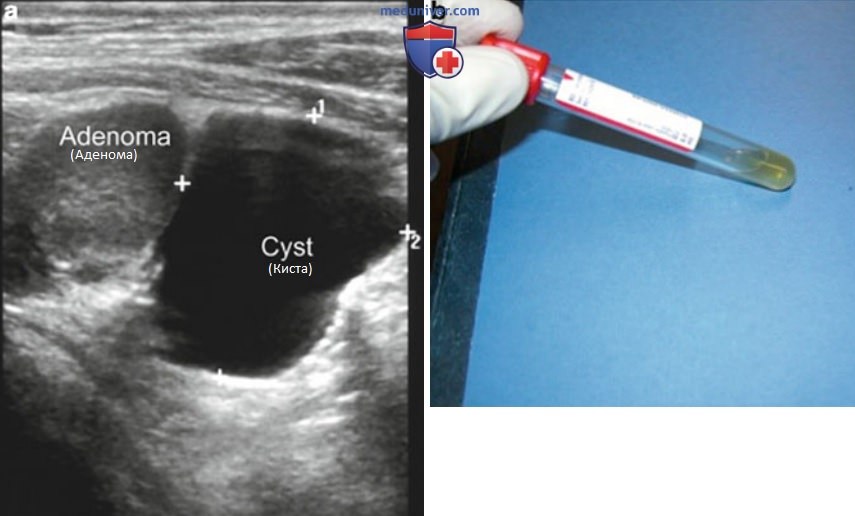
2. Кистозные аденомы паращитовидных желез. Кистозные аденомы ПЩЖ встречаются очень редко. Простые кисты ПЩЖ, без гиперкальциемии, у пациента могут быть случайно обнаружены при исследовании ЩЖ. Частичные кистозные изменения аденомы ПЩЖ приведены на рис. 12. Определение уровня ПТГ в аспирате позволяет уточнить природу этих кист (рис. 16).
ж) Биопсия образований паращитовидных желез. Биопсия образования, предположительно из ПЩЖ, с получением смыва для исследования ПТГ, может быть безопасно проведена в кабинете УЗИ (см. рис. 11). Высокое содержание ПТГ в аспирате подтверждает диагноз с высокой степенью специфичности и позволяет отличить образования ПЩЖ от узлов ЩЖ, расположенных в задних отделах. Нецелесообразно проводить биопсию при выявлении образования с типичными признаками аденомы ПЩЖ и размерами >1,5 см. Показания к ТАБ: двусторонние или множественные образования, безуспешная операция в анамнезе, отрицательные результаты сцинтиграфии с "Тс-MIBI, атипичная локализация, сопутствующий многоузловой зоб, а также подготовка к чрескожной манипуляции.
Кроме того, проведение ТАБ оправдано при выявлении инсиденталомы ПЩЖ при УЗИ шеи. Часто при тиреоидите Хашимото определяются увеличенные ЛУ центрального отдела шеи (рис. 14). Эти реактивно увеличенные ЛУ не следует путать с аденомами ПЩЖ. При отсутствии клинических симптомов на мысль о тиреоидите Хашимото может навести изменение эхотекстуры ЩЖ. Реактивная лимфоаденопатия часто множественная, она может определяться в нескольких областях вокруг ЩЖ, при этом ворота увеличенных ЛУ обычно хорошо визуализируются.
Техника проведения биопсии ПЩЖ подобна ТАБ ЩЖ с некоторыми отличиями. Мы рекомендуем использовать иглы 27 или 25 G и стараться выполнить биопсию за меньшее число попыток. Также следует избегать техники сильного, пронзающего укола. Использование игл большего калибра при многократных проколах может привести к развитию фиброза железы или ее капсулы, что затруднит последующее хирургическое удаление. При использовании соответствующих игл меньшего калибра не наблюдаются гистологические изменения, которые могли бы быть вызваны биопсией. Учитывая глубокое расположение ПЩЖ, для проведения биопсии могут потребоваться более длинные иглы. Опухоли ПЩЖ могут быть подвижными, может потребоваться резкий, быстрый укол для того, чтобы проникнуть за капсулу.
Аспираты из образований ПЩЖ часто сильно разбавлены кровью, и применяют всасывание для того, чтобы кровянистая жидкость попала в иглу. Основная задача ГАБ — получить аспират для определения уровня ПТГ. Отсутствие кровянистого аспирата типично для образований не из ПЩЖ, чаще всего для ЛУ центральной области шеи.
Последовательность действий при работе с аспиратом.
- Сделайте 1-2 мазка из материала, полученного при ТАБ, промойте остаток образца 2 мл изотонического раствора хлорида натрия.
- Жидкость следует немедленно отцентрифугировать, отделив надосадочную жидкость от клеточного остатка, и перед отправкой в лабораторию заморозить.
- До получения ответа из лаборатории о содержании ПТГ отправлять мазки на цитологическое исследование нецелесообразно. Цитологическое исследование проводят только при низком уровне ПТГ в аспирате. Подобная тактика позволяет с некоторой вероятностью дифференцировать аденомы ПЩЖ от случайно обнаруженных ЛУ с метастазами, расположенных в задних отделах. Метастазы в центральные ЛУ шеи, как правило, множественные в отличие от аденомы ПЩЖ.
Большинство лабораторий в США могут определить уровень интактного ПТГ в биоптате. Лучше всего оставшуюся клеточную массу заморозить и сохранить. Ее можно поместить в изотонический раствор хлорида натрия и сохранить на случай потери отправленного препарата. В нашей лаборатории феномен хук-эффекта не наблюдался при определении ПТГ с использованием вышеописанной методики, несмотря на чрезвычайно высокое повышение уровня ПТГ. При подозрении на аденому ПЩЖ цитологический анализ предоставляет крайне мало информации. Вне зависимости от наличия или отсутствия клеток ПЩЖ уровень ПТГ будет повышен во всех аспиратах, полученных с помощью ТАБ. Если пункционную биопсию образования, расположенного за ЩЖ, проводят через нее, в 30% случаев в препарате находят клетки ЩЖ.
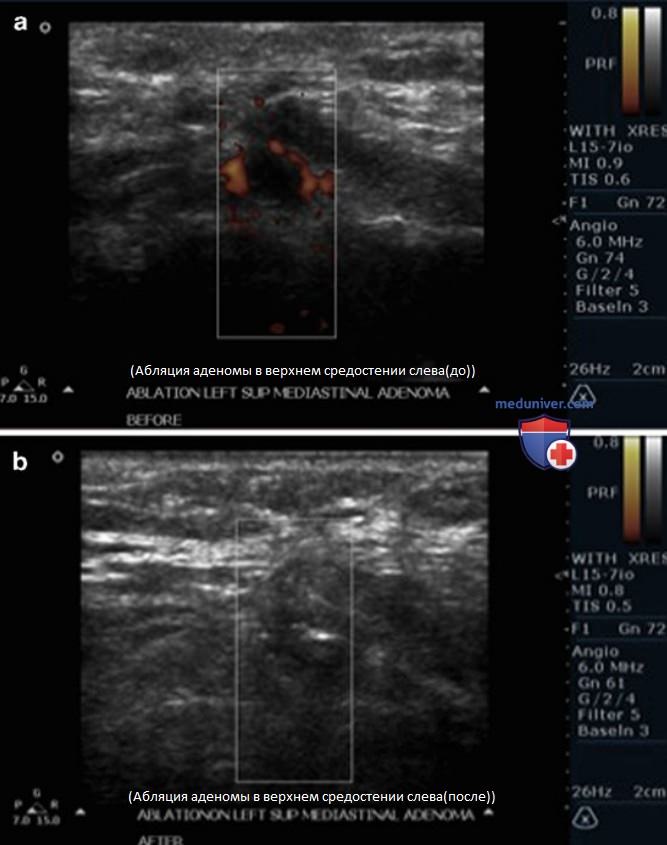
з) Абляция паращитовидных желез и их аденом этанолом. Основным видом лечения аденом ПЩЖ является их хирургическое удаление. При нескольких неудачных операциях или слишком высоком риске, связанном с наркозом, возможно проведение абляции этанолом под контролем УЗИ. Абляцию выполняют с помощью иглы калибром 27 или 25 G. Признаки успешно проведенной абляции — утрата васкуляризации по данным допплерографии и повышение эхогенности аденомы (см. рис. 15).
и) Сопутствующие заболевания щитовидной железы. УЗИ ПЩЖ позволяет выявить сопутствующие узловые образования ЩЖ различной природы. Это дает информацию хирургу о патологии ЩЖ и учитывается при проведении операции. Не все поражения ЩЖ можно выявить на операции; сцинтиграфия с 99Тс-MIBI при этом не информативна.
к) Резюме. Выявление аденом ПЩЖ с помощью УЗИ имеет ряд преимуществ. К ним относятся отсутствие ионизирующего излучения, малое время исследования и его низкая стоимость. Также под контролем УЗИ возможно проведение биопсии и абляции избранных объектов.
Важно выявить сопутствующую патологию ЩЖ (узловой зоб, рак) у пациентов с предстоящей операцией на ОЩЖ. Столь же важно определение уровня кальция перед операцией на ЩЖ из-за частого сочетания патологии ЩЖ и ПЩЖ.
Видео УЗИ анатомия щитовидной железы
- Рекомендуем ознакомиться далее "УЗИ в хирургии узлового зоба, рака щитовидной железы и заболеваний околощитовидных желез"
Редактор: Искандер Милевски. Дата публикации: 12.6.2023

