Симптомы гнойного воспаления позвоночника и его лечение
Остеомиелит костей аксиального скелета составляет около 2-7% случаев этого заболевания. Предрасполагающими факторами к развитию заболевания являются сахарный диабет, нарушения питания, злоупотребление различными веществами, ВИЧ-инфекция, злокачественные новообразования, длительный прием глюкокортикоидов, почечная недостаточность и септицемия.
Острые неспецифические инфекционные заболевания позвоночника встречаются нечасто, а их диагностика и лечение нередко начинаются с опозданием. В группе высокого риска в этом плане находятся пациенты пожилого возраста, страдающие различными сопутствующими заболеваниями, и пациенты с иммунодефицитами.
а) Патогенез. В 50-60% всех случаев заболевания возбудителем инфекции является Staphylococcus aureus, однако у пациентов с иммунодефицитами чаще выявляется грам-отрицательная флора, например Escherichia coli и Pseudomonas. Обычными путями распространения инфекции являются:
(1) гематогенный перенос возбудителей из отдаленного очага инфекции или
(2) инокуляция возбудителя при проведении различных инвазивных процедур (инъекции в области позвоночника или вмешательства на дисках).
Инфекционный процесс первично локализуется, как правило, в замыкательных пластинках тел позвонков, а затем распространяется на соседний межпозвонковый диск и окружающую губчатую костную ткань позвонка. Вдоль передней продольной связки процесс может распространяться и на соседние позвонки или окружающие мягкие ткани: от грудного отдела позвоночника вдоль поясничной мышцы в мягкие ткани паховой области, от поясничного отдела позвоночника в ягодичную область, крестцово-подвздошный и тазобедренный суставы.
Распространение инфекции в позвоночный канал наблюдается редко, однако если оно все же имеет место и формируется эпидуральный абсцесс, то в подобных случаях показано неотложное оперативное вмешательство! Даже несмотря на выполненную в срок хирургическую декомпрессию позвоночного канала, у пациентов на всю жизнь остаются в той или иной степени выраженные парезы.
б) Симптомы и клиника гнойного воспаления позвоночника. Основным симптомом заболевания является болевой синдром в зоне поражения, который порой отличается значительной интенсивностью, постоянный и сопровождается спазмом паравертебральной мускулатуры и ограничением движений в соответствующем отделе позвоночника. В области пораженного сегмента может отмечаться болезненность при пальпации. Частым симптомом при поражении грудного отдела позвоночника является межреберная невралгия.
В анамнезе у пациентов в прошедшие несколько недель могут быть различные инвазивные вмешательства на позвоночнике или инфекционный процесс какой-либо другой локализации. Для исключения других локализаций инфекционного процесса (кожа, ЛОР-органы, грудная клетка, таз) необходимы тщательный сбор анамнеза и всестороннее клиническое обследование.
Часто наблюдаются системные признаки воспалительного процесса (лихорадка, тахикардия), однако они не всегда бывают значительно выраженными. Особенно затруднена диагностика заболевания у детей, нередко у них нарушается походка и развивается ограничение движений позвоночника, а при поражении поясничного отдела позвоночника может наблюдаться абдоминальная симптоматика.
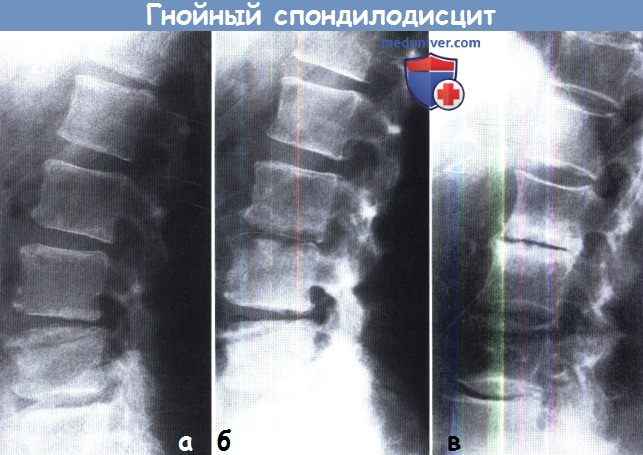
Типичными рентгенологическими признаками являются снижение высоты межпозвонкового диска, неровность контуров дискового «пространства»,
эрозии замыкательных пластинок и реактивный склероз окружающей костной ткани. Прогрессирование описанных изменений показано на рис. (а) и (б). Реактивные изменения костной ткани, показанные на рис. (в), могут закончиться формированием костного блока на уровне поражения.
Во многих случаях невозможно точно сказать, что первично поражается в том или ином случае — межпозвонковый диск или костная ткань.
в) Лучевая диагностика. Рентгенологические изменения могут отсутствовать в течение нескольких недель, поэтому, если диагноз по прошествии некоторого периода времени остается неясным, рентгенологическое исследование следует повторять. Ранними рентгенологическими признаками являются снижение высоты межпозвонкового диска, изменение формы дискового пространства, эрозии замыкательных пластинок и реактивное новообразование костной ткани. Также на рентгенограммах могут быть обнаружены признаки отека мягких тканей.
Рано развивающееся снижение высоты межпозвонкового диска позволяет отличить остеомиелит позвоночника от метастатического его поражения, при котором, несмотря на порой значительные костные деструктивные изменения, диски остаются интактными.
При радионуклидном исследовании отмечается повышение активности изотопа в зоне поражения, однако этот признак неспецифичен.
МРТ позволяет выявить характерные изменения замыкательных пластинок позвонков, межпозвонковых дисков и паравертебральных мягких тканей, данный метод диагностики отличается высокой чувствительностью, однако также неспецифичен.
Аналогичные изменения могут наблюдаться при дисцитах. Нередко правильный диагноз помогает установить игольная биопсия, однако возбудителя инфекции удается высеять далеко не всегда.
г) Прочие методы исследования. Число лейкоцитов, уровень С-реактивного белка (С-РБ) и скорость оседания эритроцитов (СОЭ) обычно повышаются, в высоких титрах могут определяться антистафилококковые антитела. Также необходимо проводить агглюгинационные пробы с антигенами Salmonella и Brucella, особенно у пациентов, проживающих в эндемичных районах или недавно вернувшихся из них.
При наличии лихорадки необходимо исследовать кровь на гемокультуру, хотя на ранних стадиях заболевания посевы крови могут оказаться отрицательными.
д) Лечение гнойного воспаления позвоночника. Если гемокультура не дает положительного результата, то выполняется игольная биопсия очага с последующим бактериологическим исследованием пунктата и определением чувствительности флоры к антибиотикам. Лечение начинают после постановки клинического диагноза инфекционного процесса, оно включает постельный режим, обезболивание и внутривенную антибактериальную терапию с использованием препаратов широкого спектра действия, которые могут быть заменены на другие после получения результатов бактериологического исследования и чувствительности микрофлоры.
В качестве антибиотика выбора могут понадобиться ванкомицин или линезолид, поскольку в настоящее время все чаще встречаются инфекции, вызванные метициллин-резистентным золотистым стафилококком (MRSA).
Антибактериальная терапия продолжается на протяжении 4-6 недель и, если отмечается положительная динамика (клиническое улучшение, снижение уровня СРВ, СОЭ, числа лейкоцитов), то по окончании парентеральной антибактериальной терапии антибиотики назначаются перорально еще на 6-8 недель, а пациента активизируют с использованием наружных стабилизирующих ортезов.
Продолжительность антибактериальной терапии зависит от клинических, гематологических показателей и данных рентгенологического исследования. В процессе лечения для успешного исхода последнего необходимо обеспечить адекватное питание пациента и лечение сопутствующих заболеваний.
Надобность в хирургическом лечении возникает редко. Показаниями к открытой биопсии и декомпрессии являются (1) безуспешность попыток получения результатов о характере флоры путем игольной биопсии и недостаточная эффективность проводимого консервативного лечения или ее отсутствие, (2) неврологические осложнения, (3) необходимость дренирования абсцессов мягких тканей. Операцию предпочтительно выполнять с использованием переднего доступа, в ходе операции удаляются все некротизированные и инфицированные ткани, при необходимости выполняется декомпрессия спинного мозга.
Опороспособность передней колонны позвоночника восстанавливается с использованием костных трансплантатов из ребра или гребня подвздошной кости. При нестабильности позвоночника возможен задний спондилосинтез. После операции позвоночник фиксируется корсетом до формирования костного блока. У пожилых лиц и пациентов с нммунодефицитами эффективна декомпрессия из задненаружного вне-плеврального/забрюшинного доступа с последующим спондилосинтезом. При первичном эпидуральном абсцессе показана ляминэктомия.
Исходы заболевания (при условии быстрого и эффективного лечения) обычно благоприятные. Характерной рентгенологической картиной при выздоровлении после перенесенного стафилококкового остеомиелита позвоночника является формирование спонтанного костного блока пораженных сегментов.
- Читать далее "Симптомы воспаления межпозвоночного диска (дисцита) и его лечение"
Оглавление темы "Болезни позвоночника":- Симптомы спастической кривошеи и ее лечение
- Особенности анатомии шейного отдела позвоночника
- Причины боли в грудном, поясничном отделах позвоночника и их обследование
- Симптомы сколиоза позвоночника и его диагностика
- Симптомы идиопатического сколиоза и его лечение
- Симптомы кифоза позвоночника. Когда необходимо лечить кифоз?
- Симптомы болезни Шейерманна (подросткового кифоза) и его лечение
- Причины появления горба у пожилых и его лечение
- Симптомы гнойного воспаления позвоночника и его лечение
- Симптомы воспаления межпозвоночного диска (дисцита) и его лечение

