Симптомы идиопатического сколиоза и его диагностика
Идиопатический тип сколиоза составляет порядка 80% всех случаев этого заболевания. Деформация часто носит семейный характер, а частота тяжелых форм заболевания (деформации более 30°, требующие лечения) в популяции составляет 3 на 1000; менее выраженные деформации наблюдаются намного чаще.
В зависимости от возраста, в котором отмечается начало заболевания, сколиоз разделяют на три группы: подростковый, ювенильный и инфантильный. Сегодня чаще используется другая, более простая классификация: ранний сколиоз, т.е. до достижения ребенком пубертатного возраста), и поздний сколиоз (по достижении пубертата).
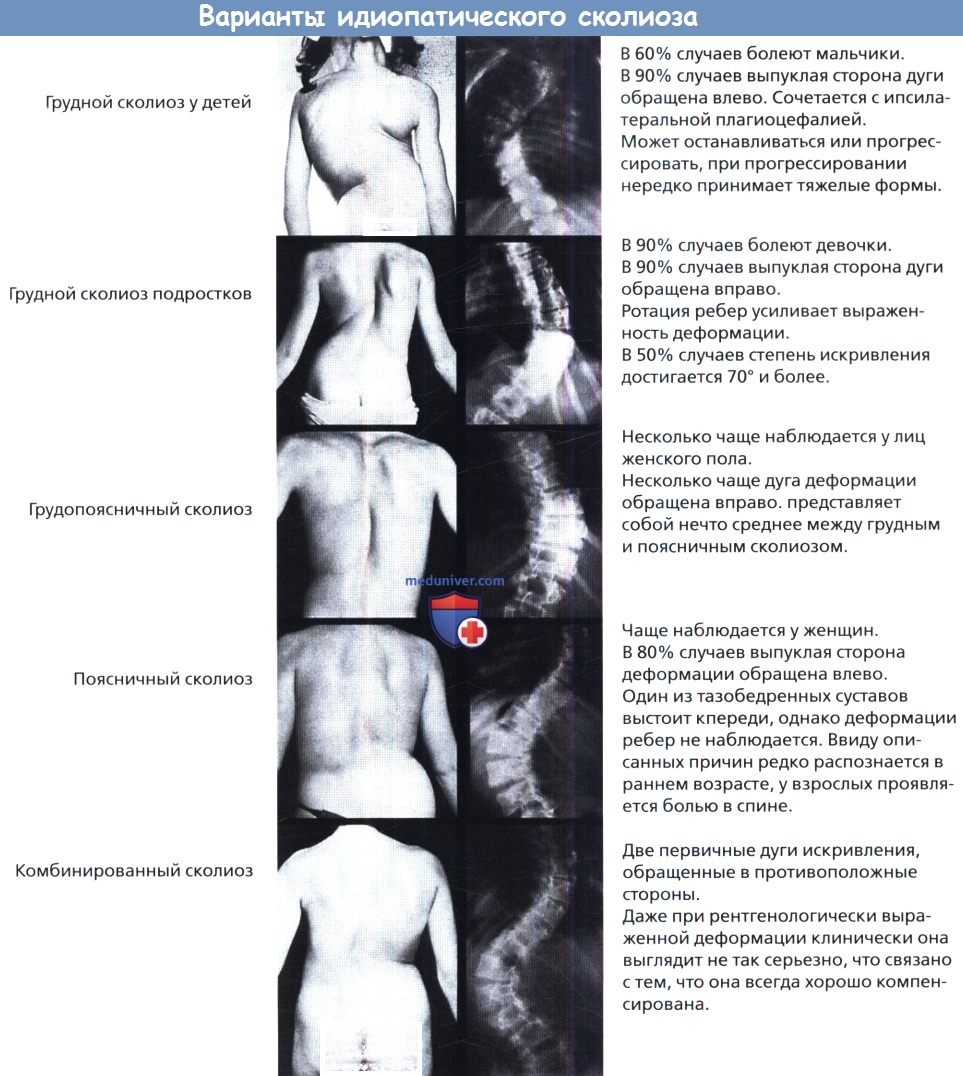
а) Поздний идиопатический сколиоз (подростковый, в возрасте 10 лет и старше). Это наиболее распространенный тип сколиоза, составляющий порядка 90% всех случаев заболевания и встречающийся чаще у девочек. Первичные дуги искривления на уровне грудного отдела позвоночника обычно обращены выпуклой стороной вправо, на уровне поясничного отдела позвоночника — влево, встречаются также промежуточные (грудо-поясничные) и комбинированные (две первичных дуги) типы искривления.
Прогрессирование деформации наблюдается не всегда, так, большинство деформаций менее 20° либо исправляются спонтанно, либо не прогрессируют. Однако если деформация начинает прогрессировать, то это прогрессирование продолжается в течение всего последующего периода роста ребенка (и, хотя и в гораздо меньшей степени, по его завершении). Весьма надежными в отношении прогрессирования деформации прогностическими факторами являются: (1) очень молодой возраст пациента, (2) значительная выраженность деформации, (3) незрелость скелета на момент установки диагноза — симптом Риссера (Lonstein и Carlson).
У детей, не достигших пубертатного периода, прогрессирование деформации чаще наблюдается в периоды быстрого роста тела.
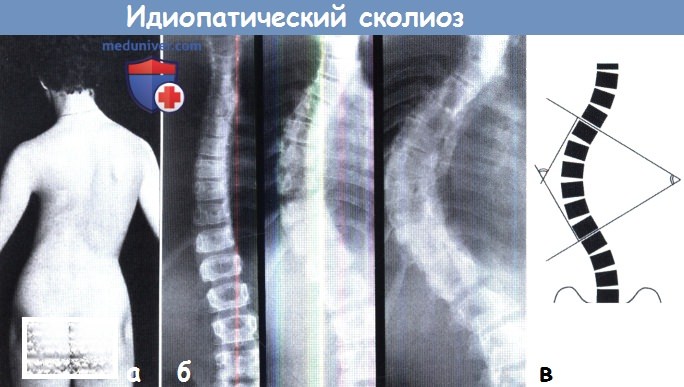
(а) Типичная деформация грудного отдела позвоночника.
(б) Серия рентгенограмм, отражающая прогрессирование деформации в течение четырех лет.
(в) Угол искривления определяется по рентгенограмме с использованием метода Кобба:
угол Кобба ограничен двумя линиями, соответствующими верхней замыкательной пластинке верхнего замыкающего дугу искривления позвонка и нижней замыкательной пластинке нижнего замыкающего дугу искривления позвонка.
Лечение идиопатического сколиоза. Задачами лечения являются:
(1) предотвращение перехода небольшой деформации в тяжелую,
(2) коррекция существующей деформации, если она беспокоит пациента.
Прежде чем решить вопрос, к какому методу лечения прибегнуть, консервативному или оперативному, может понадобиться предварительное наблюдение за динамикой состояния пациента.
В таких случаях пациенты осматриваются каждые 4-9 месяцев, через эти промежутки времени пациентов фотографируют, выполняют рентгенографию и на основании полученных данных судят о прогрессировании деформации.
1. Консервативное лечение. По достижении зрелости скелета и при приемлемом уровне деформации (обычно это означает, что величина деформации составляет менее 30° и деформация хорошо компенсирована) лечение, скорее всего, не требуется, за исключением случаев, когда рентгенография в динамике свидетельствует о прогрессировании деформации.
Обычно назначается лечебная физкультура, которая не позволяет скорректировать уже имеющуюся деформацию, однако способствует хорошему мышечному тонусу, а также, что немаловажно, вере пациента в благоприятный исход заболевания.
В течение достаточно долгого времени для лечения прогрессирующего сколиоза с величиной деформации в пределах 20-30° использовалось ортезирование. Брейс Милуоки представляет собой устройство для коррекции грудного сколиоза, состоящее из тазового корсета, соединяемого с помощью регулируемых стальных опор с кольцевой опорой на уроне шейного отдела позвоночника, несущей на себе опорные площадки для подбородка и затылочной области.
Целью этого ортеза является восстановление нормального лордоза поясничного отдела позвоночника и активное вытяжение и восстановление формы грудного отдела позвоночника. Брейс Бостон представляет собой подмышечный ортез, обеспечивающий поддержку поясничного и грудо-поясничного отдела позвоночника. Оба этих устройства могут использоваться с дополнительными опорными площадками, позволяющими осуществлять давление на определенную область. Хорошо отмоделированный ортез можно носить 23 часа в сутки без ограничения повседневной активности пациента (можно продолжать заниматься спортом и лечебной физкультурой).
Уже давно было замечено, что ортезирование не позволяет корригировать имеющуюся деформацию — в лучшем случае оно в какой-то мере позволяет предотвратить ее прогрессирование. Многие ортопеды в настоящее время отказались от этого метода лечения, аргументируя свое решение тем, что нет каких-либо надежных доказательств его эффективности. Поэтому сейчас многие отдают предпочтение выжидательной тактике и при прогрессировании деформации до определенной степени прибегают к хирургическому лечению.
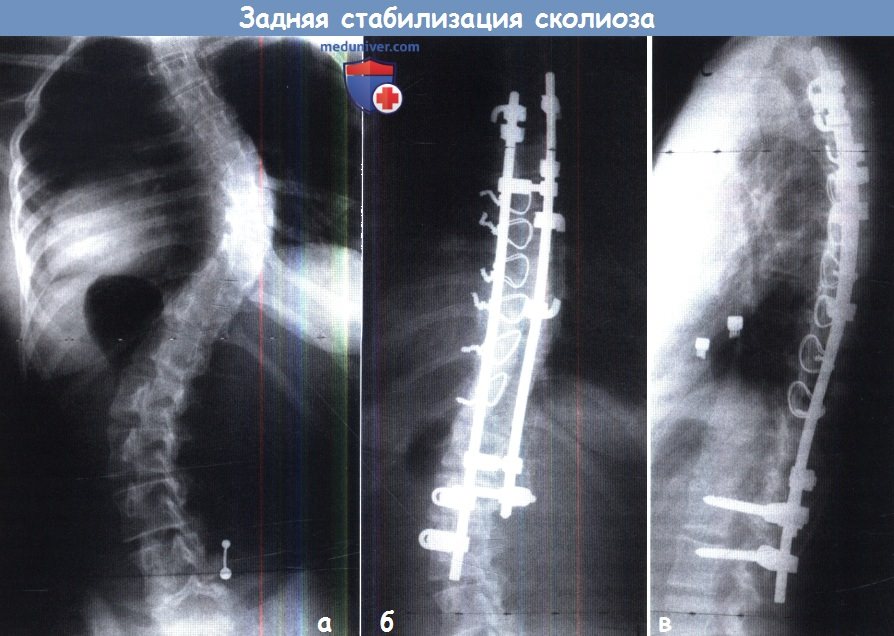
Идиопатический сколиоз, оперированный с использованием задней двухстержневой системы стабилизации.
2. Оперативное лечение. Операция показана в следующих случаях: (1) при деформациях более 30°, которые являются причиной значительного косметического дефекта, особенно у детей, не достигших пубертатного возраста и при ожидании дальнейшего прогрессирования деформации в периоды роста ребенка; (2) при менее выраженных деформациях, когда отмечается быстрое их прогрессирование. Компенсированный сколиоз с двумя первичными дугами искривления нуждается в хирургическом лечении только при величине деформации более 40° и дальнейшем прогрессировании деформации.
Задачами оперативного лечения являются:
(1) прекращение прогрессирования деформации,
(2) коррекция имеющейся деформации (в т.ч. ее ротационного компонента) с помощью тех или иных металлоконструкций,
(3) спондилодез всех сегментов первичной дуги искривления с использованием костно-пластических технологий.
Существуют следующие методики хирургического лечения.
а. Система Херрингтона. Оригинальная система включала применение на вогнутой стороне деформации стержня, к которому фиксировались подвижные крючки, с помощью которых захватывались верхний и нижний замыкающие дугу искривления позвонки и осуществлялась их дистракция. Если дуга искривления мобильна, то это позволяло исправить деформацию, после чего по всей длине дуги укладывался костно-пластический материал для формирования костного блока в этой зоне.
Основным недостатком оригинальной системы являлась невозможность коррекции ротационного компонента деформации на вершине дуги искривления, поэтому имеющаяся асимметрия ребер так и сохранялась практически в неизменном виде.
Система, включающая использование стержня и субламинарных проволочных швов (Luque). Эта система является модификацией системы Херрингтона. Проволочные швы проводятся под дужками позвонков на нескольких уровнях и фиксируются к стержню, расположенному на вогнутой стороне деформации. За счет моделирования стержня и фиксации проволочных швов так, чтобы они осуществляли тягу больше назад, чем в сторону, достигалась возможность достаточно значительной коррекции ротационного компонента деформации. Однако проволочные швы проводились в опасной близости с дуральным мешком, поэтому риск развития неврологических осложнений был значительно выше.
б. Система Котрель-Дюбуссе. Эта система сочетает в себе использование педикулярных винтов в качестве базы в области дистального конца дуги искривления с несколькими ламинарными крючками, которые устанавливаются на различных уровнях и позволяют осуществлять дистракцию или компрессию в пределах соответствующих сегментов. При наличии двух соединительных стержней один из них используется для дистракции на вогнутой стороне деформации, а другой — для компрессии на выпуклой; путем соответствующих манипуляций фиксатором можно также добиться коррекции деформации в сагиттальной плоскости.
Сообщалось, что эта система позволяет корригировать и ротационный компонент деформации. Данная система отличается достаточной ригидностью, что избавляет пациентов от необходимости наружной фиксации в послеоперационном периоде.
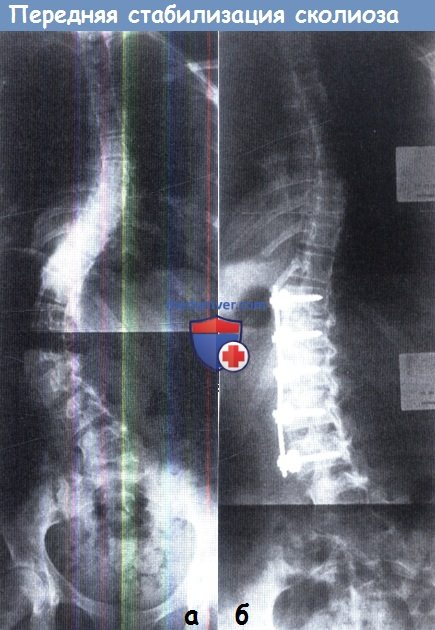
(а) У этой 14-летней пациентки имел место поясничный сколиоз с очень ригидной дугой искривления.
С целью коррекции имеющейся деформации планировалось двухэтапное хирургическое вмешательство, включающее передний и задний релизы и спондилодез.
(б) Рентгенограмма после передней стабилизации с использованием фиксатора Zielke.
в. Передняя стабилизация (Dwyer; Zielke; Kaneda). Ригидная деформация, а также деформация на уровне грудо-поясничного перехода, сопровождающаяся избыточным лордозированием поясничного отдела позвоночника может быть корригирована с использованием переднего доступа, заключающегося в удалении межпозвонковых дисков на протяжении всех образующих дугу искривления позвоночных сегментов с последующей коррекцией с помощью компрессирующего фиксатора (в качестве которого применяется гибкий трос или ригидный стержень, фиксируемый к винтам, введенным в тела позвонков) на выпуклой стороне деформации.
Для формирования костного блока соответствующих сегментов применяются костно-пластические методики. В ряде случаев требуется сочетание как передней, так и задней стабилизации.
Преимуществами описанной системы являются (1) обеспечение прочной фиксации и необходимость блокирования меньшего числа позвоночно-двигательных сегментов, (2) укорочение деформированного участка позвоночника (за счет удаления дисков и компрессии позвоночника), снижающее риск развития повреждения спинного мозга за счет дистракции позвоночника. В ряде медицинских центров трансторакальные корригирующие вмешательства по поводу сколиоза грудного отдела позвоночника в настоящее время выполняются эндоскопически с использованием нескольких рабочих портов, что позволяет в значительной мере снизить число проблем, связанных с открытыми оперативными вмешательствами на грудном отделе позвоночника и резекцией ребер.
Предостережение. Вне зависимости от того, какой из методов оперативного лечения используется, во время операции необходимо проводить постоянный мониторинг функции спинного мозга. В идеале для этой цели применяется измерение вызванных соматосенсорных и моторных потенциалов, проводимое непосредственно в ходе коррекции деформации позвоночника. Если возможность проведения такого мониторинга отсутствует, то применяется «проба с пробуждением»: глубина наркоза уменьшается до такой степени, чтобы пациент пришел в полусознательное состояние, после чего пациента просят подвигать стопой.
При появлении признаков нарушения функции спинного мозга фиксатор расслабляется или удаляется и затем устанавливается вновь, но с уже меньшей степенью коррекции. Воспоминаний у пациента о периоде пробуждения во время операции не сохраняется.
г. Реберный горб. Ни одна, даже самая совершенная система стабилизации позвоночника, не позволяет полностью устранить деформацию ребер, а ведь иногда именно эта деформация больше всего волнует пациента. При значительной выраженности она может быть корригирована с помощью костопластики, заключающейся в иссечении коротких сегментов нескольких ребер в области реберного горба (на выпуклой стороне деформации) вблизи реберно-поперечных сочленений.
д. Осложнения оперативного лечения. Неврологические осложнения. При современном уровне развития технологий частоту травм спинного мозга, сопровождающихся развитием необратимых параличей, удалось снизить до 1%. Однако с точки зрения пациентов, и это слишком много. Поэтому в каждом конкретном случае необходимо делать все возможное для обеспечения достаточной безопасности вмешательства.
Декомпенсация состояния позвоночника. Избыточная коррекция деформации может приводить к нарушению баланса позвоночника и декомпенсации его функции. Этого можно избежать путем тщательного предоперационного планирования и выбора подлежащих артродезированию уровней позвоночного столба.
Несостоятельность спондилодеза (ложный сустав). Несостоятельность спондилодеза встречается примерно в 2% случаев и может потребовать дополнительного хирургического вмешательства и костной пластики.
Несостоятельность фиксатора. Может наблюдаться несостоятельность фиксации ламинарных крючков и переломы стержней. Если подобная ситуация сопровождается развитием клинически выраженной несостоятельности спондилодеза, необходимо ревизионное хирургическое вмешательство, направленное на устранение обеих проблем.
Ортезирование в настоящее время используется не так широко, как раньше,
поскольку в свете опыта применения этого метода возникли обоснованные сомнения относительно его эффективности.
б) Ранний идиопатический сколиоз (ювенильный). Этот тип сколиоза наблюдается у детей в возрасте 4-9 лет и встречается редко. Клинические особенности данного заболевания похожи на идиопатический сколиоз подростков, однако прогноз в данной ситуации гораздо серьезней и хирургическое лечение может быть показано еще до достижения ребенком пубертатного возраста. Тем не менее, в раннем возрасте можно приостановить прогрессирование деформации с помощью ортезирования, а уже в возрасте 10 лет, когда вероятность успешного артродезирования позвоночника существенно выше, проводить хирургическую коррекцию.
в) Ранний идиопатический сколиоз (инфантильный). Этот тип сколиоза, наблюдающийся у детей младше трех лет, в Северной Америке встречается редко, также обстоят дела и в других странах, возможно это связано с тем, что большинству детей сегодня позволяют спать на животе. В основном данное заболевание встречается у мальчиков, при этом в большинстве случаев дуга искривления локализуется на уровне грудного отдела позвоночника и выпуклой стороной обращена влево.
В 90% случаев инфантильный сколиоз разрешается спонтанно, однако в случае прогрессирования деформация нередко приобретает весьма тяжелое течение. Вероятность прогрессирования деформации выше в тех случаях, когда реберно-позвоночный угол на вершине дуги искривления отличается от противоположной стороны более, чем на 20° (Mehta). Поскольку деформация грудной клетки влияет в том числе и на рост и развитие легких, у таких детей чаще наблюдаются нарушения функции сердечно-легочной системы.
Если риск дальнейшего прогрессирования оценивается как весьма вероятный, то с целью коррекции деформации и предотвращения ее дальнейшего прогрессирования применяются этапные элонгационно-деротационно-флексионные гипсовые повязки, которые накладываются под наркозом и используется до тех пор, пока деформация не разрешится или ребенок не достигнет того возраста, когда можно перейти на ношение брейса. Примерно с возраста четырех лет прогрессирование деформации значительно замедляется или прекращается вовсе, поэтому дальнейшее лечение может не потребоваться.
Если деформация продолжает прогрессировать, может быть показана хирургическая коррекция. Последняя заключается в иссечении дисков и спондилодезе сегментов на вершине деформации в сочетании с задним спондилодезом для предотвращения непропорционального роста задних отделов позвонков.
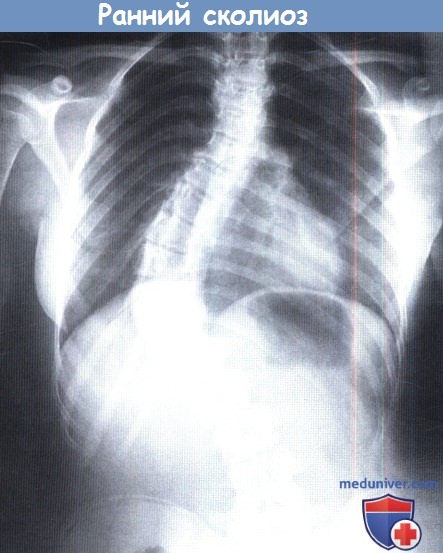
«Идиопатическое» искривление позвоночника у детей раннего возраста обычно разрешается самостоятельно,
однако в ряде случаев отмечается прогрессирование с развитием тяжелых деформаций.
Определение величины реберного-позвоночного угла на вершине дуги искривления на ранних стадиях развития деформации является хорошим прогностическим показателем дальнейшего течения заболевания (Mehta).
г) Остеопатический (врожденный) сколиоз. К развитию сколиоза могут приводить такие причины, как переломы и нарушение минерализации костей (например, при рахите или несовершенном остеогенезе), однако наиболее частой причиной врожденного сколиоза является та или иная аномалия развития позвоночника — гемипозвонки, клиновидные позвонки (дефекты развития позвоночника) и сросшиеся позвонки, которые иногда сопровождаются отсутствием ребер или сросшимися ребрами (нарушение сегментации).
В окружающих мягких тканях нередко наблюдаются ангиомы, невусы, избыточное оволосение, эпителиальные втяжения или избыточное развитие жировой клетчатки. Нередко имеет место spina bifida и аномалии развития внутренних органов, особенно сердца и почек. Такие дети нуждаются в тщательном клиническом обследовании с применением дополнительных методов лучевой диагностики с целью (1) выявления любых других врожденных аномалий развития и (2) оценки риска повреждения спинного мозга.
Врожденный сколиоз обычно характеризуется умеренно выраженной деформацией, однако в ряде случаев отмечается его прогрессирование с развитием тяжелых деформаций, чаще подобная ситуация наблюдается при одностороннем сращении позвонков (одностороннее нарушение сегментации позвонков). При выборе тактики лечения следует до тех пор, пока не будет доказано обратное, придерживаться мнения о том, что в будущем имеющаяся деформация будет только прогрессировать.
Прежде чем прибегнуть к хирургическому вмешательству, необходимо провести всестороннее рентгенологическое обследование для исключения других проявлений дизрафиче-ского статуса, в частности диастематомиелии и спаек спинного мозга, вмешательства по поводу которых должны быть выполнены до начала любой коррекции деформации.
Лечение. Лечение данного типа деформации намного более сложное и специализированное, чем лечение идиопатического инфантильного сколиоза. Прогрессирующая деформация (обычно характеризующаяся ригидностью дуг искривления) не позволяет ограничиться только одним ортезированием, а хирургическая коррекция сопряжена с высоким риском повреждения спинного мозга. Эти дети должны лечиться в специальных отделениях. Хирургическое лечение заключается в этапной резекции позвонков на вершине дуги искривления с последующей фиксацией и спондилодезом.
При вовлечении нескольких сегментов позвоночника операция может быть слишком опасной, поэтому по мере возможности от нее следует отказываться.
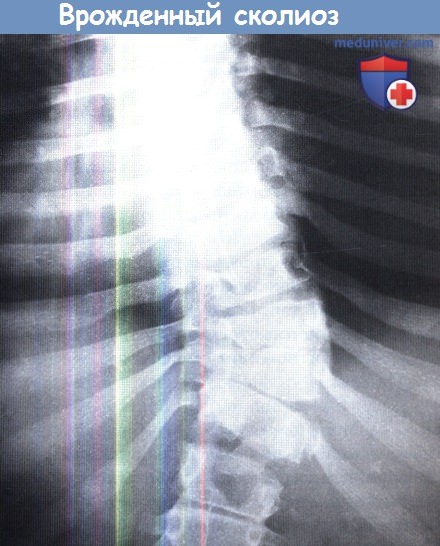
Нарушение сегментации и формирования позвоночника на уровне Т10, Т11 и Т12 сегментов стало причиной развития сколиотической деформации на этом уровне.
д) Нейропатический и миопатический сколиоз. К нейромышечным заболеваниям, которые могут сопровождаться формированием сколиоза, относятся полиомиелит, церебральный паралич, сирингомиелия, атаксия Фридрейха и, реже, нарушения функции дистальных двигательных нейронов спинного мозга и мышечные дистрофии. Деформация может формироваться в течение нескольких лет.
В типичном случае паралитическая дуга искривления длинная, выпуклостью обращена в стороны, где мышцы (паравертебральные, абдоминальные и межреберные) слабее и поначалу остается мобильной. В тяжелых случаях основной проблемой пациентов является потеря стабильности и баланса позвоночника, что значительно затрудняет или даже делает невозможной способность пациента находиться в положении сидя. Другими сопутствующими проблемами пациентов могут быть общая мышечная слабость и (в ряде случаев) нарушения чувствительности, которые значительно увеличивают риск развития пролежней.
Для того, чтобы оценить, насколько имеющаяся деформация поддается коррекции, выполняется рентгенография при вытяжении позвоночника.
Лечение. Выбор метода лечения зависит от степени функциональной недостаточности позвоночника и состояния пациента в целом. Незначительно выраженные деформации не требуют лечения вообще. Умеренно выраженные деформации с сохранением стабильности позвоночника лечат так же, как идиопатические формы сколиоза. Тяжелые деформации, сопровождающиеся изменением наклона таза и потерей баланса в положении сидя, нередко хорошо поддаются лечению путем подбора подходящего наружного фиксатора.
Если этого недостаточно, может быть показано хирургическое лечение. Последнее заключается в стабилизации всего парализованного сегмента позвоночника с применением передних и задних фиксирующих систем и спондилодеза.
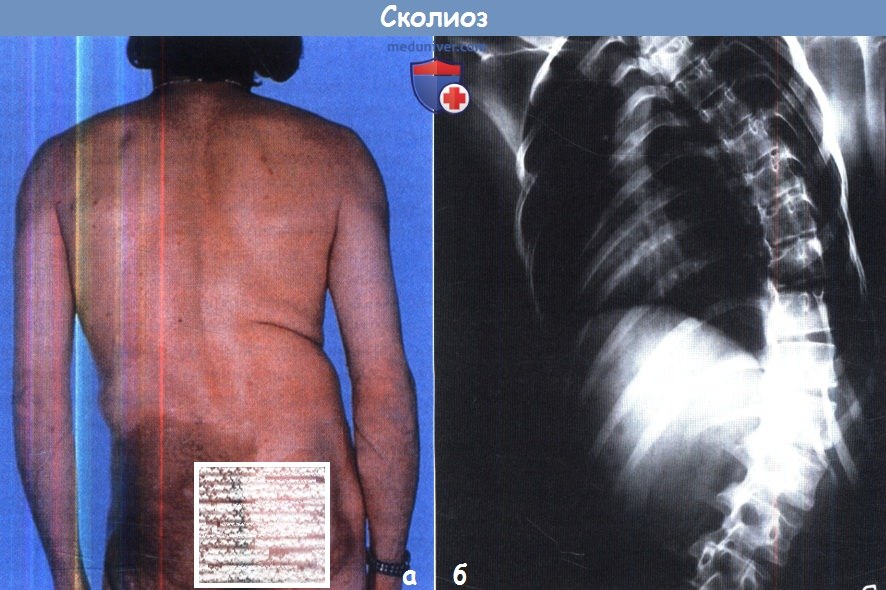
(а) У этого пациента имеет место короткое по протяженности структурное искривление позвоночника и множественные кожные поражения
— особенности, позволяющие предположить диагноз нейрофиброматоза.
(б) На данной рентгенограмме представлен случай типичного постполиомиелитического «паралитического» сколиоза,
для которого характерно формирование длинной С-образной дуги искривления.
е) Сколиоз и нейрофиброматоз. Примерно у одной трети пациентов, страдающих нейрофиброматозом, развивается деформация позвоночника, тяжесть которой может варьировать от легкой (не требующей какого-либо лечения) до выраженной и сопровождающейся поражениями кожи, развитием множественных нейрофиброматозных узлов, дистрофией костей скелета с поражением ребер и позвонков. Сколиотическая дуга обычно «короткая и остроугольная». Другими признаками, позволяющими заподозрить данный диагноз, является кожные поражения и любая другая патология костной системы.
Легкие случаи заболевания лечат так же, как идиопатический сколиоз. Более выраженные деформации обычно нуждаются в хирургическом лечении с использованием комбинированных передних и задних фиксаторов и спондилодеза. Как и при других формах нейрофиброматоза костей, рассасывание костного трансплантата и несостоятельность спондилодеза встречаются не так уж и редко.
- Читать далее "Симптомы кифоза позвоночника. Когда необходимо лечить кифоз?"
Оглавление темы "Болезни позвоночника":- Симптомы спастической кривошеи и ее лечение
- Особенности анатомии шейного отдела позвоночника
- Причины боли в грудном, поясничном отделах позвоночника и их обследование
- Симптомы сколиоза позвоночника и его диагностика
- Симптомы идиопатического сколиоза и его лечение
- Симптомы кифоза позвоночника. Когда необходимо лечить кифоз?
- Симптомы болезни Шейерманна (подросткового кифоза) и его лечение
- Причины появления горба у пожилых и его лечение
- Симптомы гнойного воспаления позвоночника и его лечение
- Симптомы воспаления межпозвоночного диска (дисцита) и его лечение

