Причины и механизмы развития остеонекроза
Давно известно, что аваскулярный остеонекроз головки бедренной кости является осложнением переломов шейки бедренной кости. В данном случае пусковым механизмом заболевания является разрыв сосудов, обеспечивающих питание головки бедренной кости. Остеонекроз сегмента головки бедренной кости также может быть характерным проявлением ряда нетравматических нарушений, среди которых чаще всего встречаются: инфекция, болезнь Пертеса, кессонная болезнь, болезнь Гоше, системная красная волчанка (СКВ), прием больших доз кортикостероидов, злоупотребление алкоголем. Независимо от причины, повлекшей за собой возникновение этого заболевания, выраженность его клинических проявлений и последующих изменений требуют к себе особого внимания.
Состояния приводящие к остеонекрозу нетравматического генеза:
1. Инфекционные:
- Остеомиелит
- Септический артрит
2. Гемоглобинопатии. Серповидно-клеточная анемия
3. Болезни накопления. Болезнь Гоше
4. Кессонная болезнь. Дисбарический остеоостеонекроз
5. Коагулопатии:
- Семейная тромбофилия
- Снижение фибринолитической активности
- Гиполипопротеинемия
- Тромбоцитопеническая пурпура
6. Другие:
- Болезнь Пертеса
- Прием глюкокортикостероидов
- Злоупотребление алкоголем
- СКВ (? Увеличение антифосфолипидных антител)
- Беременность ( Снижение фибринолитической активности (? жировой гепатоз)
- Анафилактический шок
- Воздействие ионизирующего излучения
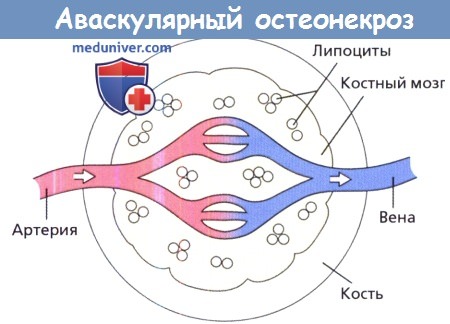
Внутри замкнутой костной полости находится миелоидная ткань костного мозга и капилляры.
Таким образом, любое увеличение объема костного мозга нарушает капиллярное кровообращение и может привести к развитию ишемии.
Причины и механизмы развития остеонекроза. Наиболее уязвимыми сегментами костей являются головка и мыщелки бедренной кости, головка плечевой кости, головка и тело ладьевидной и таранной кости. Расположенные на периферии сосудистой сети участки кости, такие подсуставные зоны, почти полностью покрыты хрящевой тканью, что ограничивает прохождение питающих сосудов. Субхондральные трабекулы отягощаются дополнительно в связи с тем, что они поддерживаются системой конечных артериол с ограниченными коллатеральными соединениями.
Другим фактором, который необходимо принимать во внимание, является отличие сосудов питающих кость и костный мозг. В отличие от артериальных капилляров, сосудистое русло в данных сегментах лишено адвентициального слоя, их проходимость напрямую зависит от объема и давления окружающего костного мозга, который заключен в жесткую кость. Система работает как закрытый футляр, в котором каждый элемент может расширяться только за счет других.
Местные изменения, такие как снижение кровотока, кровоизлияние или отек костного мозга в такой системе способны, соответственно, быстро запустить порочный каскад ишемии, реактивного отека или воспаления и набухания костного мозга, с нарастающим внутрикостным давлением и тем самым усугубляя ишемию.
Описанный выше процесс может быть вызван, по меньшей мере, четырьмя факторами:
1) прекращением артериального притока крови;
2) ретроградным снижением притока крови по артериолам вследствие венозного застоя;
3) тромбозом и
4) сдавлением капилляров вследствие отека костного мозга.
В большинстве случаев в процессе формирования ишемии принимает участие сразу несколько из этих факторов.
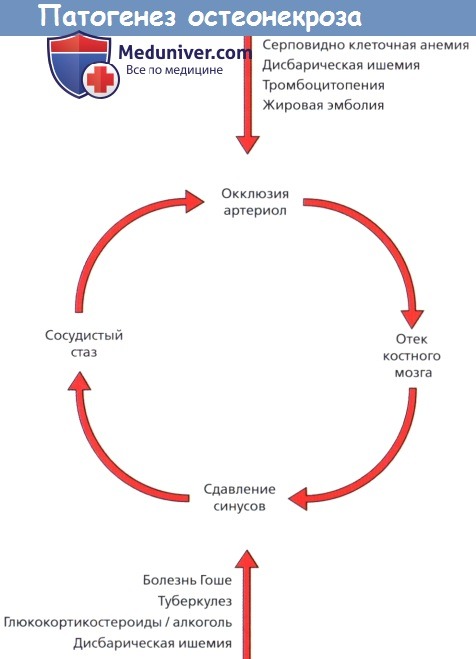
в формировании порочного круга капиллярного застоя и отека костного мозга.
а) Посттравматический остеонекроз. При травматическом остеонекрозе основную роль играет сосудистая анатомия. При переломах или вывихах бедра легко отрываются питающие головку бедра сосуды. Если это осложняется наличием повреждения или тромбоза сосудов круглой связки, развитие остеонекроза неизбежно. Не удивительно, что переломы головки бедра со смещением более чем в 20 % случаев осложняются остеонекрозом. Переломы без смещения или менее тяжелые повреждения также могут приводить к субхондральному некрозу, вызываемому тромбозом внутрикостных капилляров или окклюзией синуса из-за отека костного мозга.
Другие повреждения, вызывающие остеонекроз,— переломы ладьевидной и таранной костей. Важно, что в таких случаях всегда поражаются проксимальные отделы. Причиной является то, что главные сосуды входят в кости вблизи дистальных концов и проходят внутри от дистального до проксимального конца.
Ударные повреждения и костно-суставные переломы любой выпуклой суставной поверхности происходят таким же образом и часто вызывают локальные ишемические изменения. Такие небольшие повреждения часто определяют как «остеохондрозы», а за многими из них закрепились эпонимы, занимающие прочное место в анамнезе.
б) Нетравматический остеонекроз. Механизмы развития остеонекроза нетравматического генеза более сложны. Его формирование может включать в себя несколько путей: внутрисосудистый — вследствие внутрисосудистого стаза или тромбоза; внесосудистый — обусловленный сжатием капилляров вследствие отека костного мозга.
У пациентов с нетравматическим остеонекрозом наблюдаются различные механизмы развития внутрисосудистого тромбоза. Более 80% случаев связаны с приемом больших доз кортикостероидов или злоупотреблением алкоголем, а так же комбинацией этих факторов, ведущих к развитию гиперлипидемии и жировой дистрофии печени. Джонс высказал мнение, что жировая эмболия играет определенную роль в повреждении эндотелия капилляров, вызывая тем самым агрегацию тромбоцитов на внутренней поверхности сосуда и формирование тромбоза.
Glueck et al. предположили, что тромбофилия и снижение фибринолитической активности являются важными этиологическими факторами в развитии остеонекроза у взрослых и болезни Пертеса у детей. Так же упоминалось о роли других коагулопатий как факторов развития остеонекроза: Asherson et al., например, на связь антифосфолипидной недостаточности при СКВ, Francis указывал на повышение свертываемости у пациентов, страдающих серповидно-клеточной анемией. На сегодняшний день представляется весьма вероятным, что те или иные нарушения коагуляции могут играть, по меньшей мере, вспомогательную роль в развитии нарушений, сопровождающих нетравматический остеонекроз.
Внесосудистый путь так же может быть связан с применением высоких доз глюкокортикостероидов и злоупотреблением алкоголем, приводящих к увеличению объема костного мозга вследствие его жирового перерождения, что подтверждается гистологическими препаратами, полученными при эндопротезировании у пациентов с остеонекрозом. Ficat и Arlet утверждали, что увеличение объема костного мозга вследствие его жирового перерождения вызывает сжатие синусов, что ведет к формированию венозного застоя и ретроградной ишемии, приводящей в конечном итоге к гибели костных трабекул, иными словами, к формированию синдрома сдавления.
Вне зависимости от того, какой из механизмов становится первопричиной нетравматической ишемии кости, можно почти с полной уверенностью утверждать, что как внутрисосудистый, так и внесосудистый фактор играют роль в ранней стадии заболевания со взаимным усилением действия.
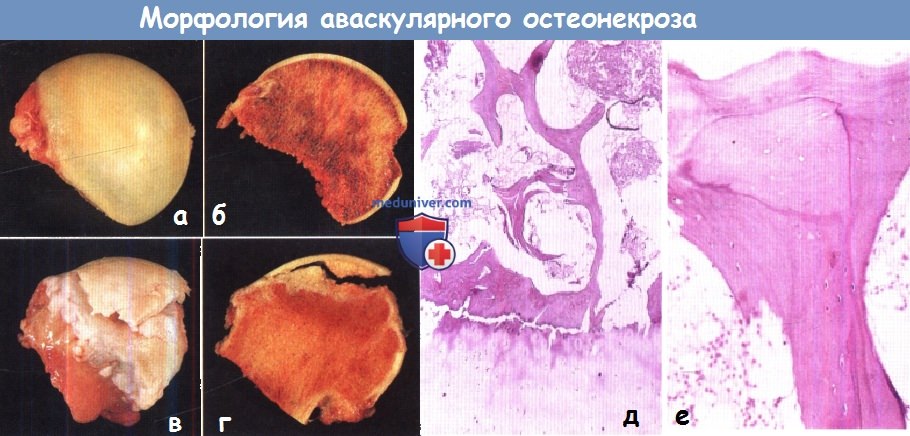
(а) Неизмененная головка бедренной кости. Суставной хрящ интактен, субхондральная кость хорошо васкуляризирована.
(в, г) Отслойка суставного хряща от субхондральной кости.
(г) Перелом с четким отграничением пораженного сегмента в верхнем полюсе головки бедренной кости.
(д) На гистологическом препарате представлены неповрежденные клетки хрящевой ткани и погибшие клетки субхондральной кости и костного мозга.
(е) Островки погибшей костной ткани, покрытые молодой костью.
Механизмы развития остеонекроза
Клетки кости погибают от аноксии через 12-48 часов, однако макроскопические изменения пораженного сегмента отсутствуют в течение несколько дней или даже недель. В этот период наиболее яркую картину гистологических изменений можно наблюдать в костном мозге: исчезновение контуров жировых клеток, воспалительная инфильтрация, отек костного мозга, появление гистиоцитов, иногда погибший участок костного мозга замещается недифференцированной мезенхимальной тканью.
Характерным проявлением сегментарного ишемического некроза является тенденция к восстановлению костной ткани: через несколько недель можно наблюдать образование новых кровеносных сосудов и остеобластов на границе погибшей и живой костной ткани. После выделения некротического участка сосудистые грануляции продвигаются от выживших трабекул, и новая кость накладывается на мертвую; это то самое увеличение минеральной массы, которое позднее приводит к рентгенологической картине повышенной плотности или «склерозу».
Репарация костной ткани происходит медленно, вероятно, не более чем на 8-10 мм вглубь очага остеонекроза. Со временем в наиболее сильно пострадавших от ишемии участках развиваются нарушения структуры. Обычно эти структурные изменения принимают форму линейных тангенциальных переломов в непосредственной близости от суставной поверхности, вероятно, под воздействием касательного напряжения.
Трещина может проходить через суставной хрящ, вызывая необходимость оперативного вмешательства для подъема «крышки» некротического сегмента, похожей на лопнувшую при варке вкрутую скорлупу яйца. Тем не менее, до последних стадий заболевания суставной хрящ сохраняет свою жизнеспособность и толщину. На заключительной стадии происходит фрагментация погибшей кости, что приводит вначале к деформации, а потом и к разрушению суставных поверхностей.
Ранее, когда диагностика остеонскроза была основана на рентгенологических признаках, считалось, что участок погибшей кости по объему всегда соответствовал очагу ишемии. Однако когда ранние стадии заболевания стало возможно диагностировать с помощью МРТ, это утверждение было опровергнуто.
Так, в Т1-взвешенном режиме диагностированный на момент начала заболевания участок ишемии редко увеличивался в размерах, более того, есть наблюдения о том, что при остеонекрозе нетравматического генеза он регрессировал, а иногда полностью исчезал (Sakamoto et al.). Структурные изменения кости в «стойких» очагах во многом зависят от места и протяженности некротизированного сегмента: повреждения за пределами обычной траектории нагрузки могут сохранить целостность структуры, тогда как большие сегменты, расположенные близко к нагружаемой поверхности, обычно приводят к гибели сустава в течение трех лет.
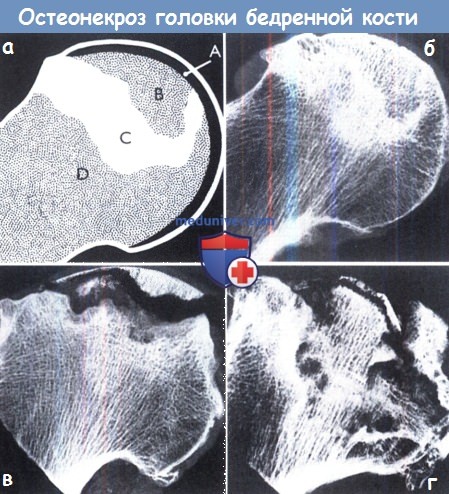
(а) Схематичное изображение зон, вовлеченных в патологический процесс.
(б-г) Рентгенологическая динамика патологического процесса. Суставной хрящ (А) остается неизменным в течение длительного времени.
В пораженном сегменте (В) структура костной ткани практически не изменена, может наблюдаться развитие микропереломов.
Новая костная ткань окружает мертвые трабекулы и вызывает выраженный остеосклероз (С).
За ее пределами кость остается неизменной (О). На более поздних стадиях происходит распад погибшей кости и разрушение суставной поверхности.
- Рекомендуем далее ознакомиться со статьей "Симптомы остеонекроза и его диагностика"
Оглавление темы "Остеонекроз":- Причины и механизмы развития остеонекроза
- Симптомы остеонекроза и его диагностика
- Классификация стадий остеонекроза
- Лечение остеонекроза и его профилактика
- Причины лекарственного остеонекроза и его симптомы
- Симптомы остеонекроза при серповидно-клеточной анемии и его лечение
- Симптомы остеонекроза при кессонной (декомпрессионной) болезни водолазов
- Симптомы остеонекроза при болезни Гоше и его лечение
- Симптомы остеонекроза после ионизирующего облучения
- Симптомы остеохондрита и его лечение

