Симптомы перелома проксимального конца большеберцовой кости и его лечение
а) Механизм перелома. Этот вид переломов возникает в результате комбинации вальгусной или варусной нагрузки с осевой (незначительные вальгусные усилия часто приводят к разрыву связок). Иногда это результат столкновения автомобиля и пешехода («бамперный перелом»), чаще в результате падения с высоты на колено, находящееся в положении вальгуса или варуса. Мыщелок большеберцовой кости ломается о противостоящий мыщелок бедренной, который остается интактным.
Направленность и степень смещения отломков перелома будет зависеть от вектора силы и состояния костной ткани в верхней части большеберцовой кости. Предлагается классификация Schatzker.
1 тип — вертикальный скол латерального мыщелка. Это перелом губчатой кости, чаще среди молодых людей. В сущности он без смещения или отломок смещается книзу и поворачивается; возможно повреждение латерального мениска за счет ущемления в плоскости перелома.
2 тип — вертикальный скол латерального мыщелка в сочетании с депрессией выступающей суставной частью мыщелка. Клиновидный отломок, который варьируется от части края мыщелка до латеральной суставной поверхности целиком с латеральным смещением. Сустав шире обычного и при отсутствии репозиции приводит к вальгусной деформации коленного сустава.
3 тип — депрессия суставной поверхности с интактным краем мыщелка. Противоположный второму типу, так как отсутствует скол края суставной поверхности. Фрагменты перелома крепко зажаты в субхондральной кости.
4 тип — переломы медиального мыщелка большеберцовой кости. Различают два вида:
(1) низкоэнергетический, перелом остеопорозной кости у пожилых (от незначительного воздействия), и
(2) высокоэнергетическое повреждение, приводящее к сколу мыщелка, который смещается косо от межмыщелкового возвышения в медиальную сторону.
Резкой варусной нагрузки достаточно для серьезного повреждения латеральной коллатеральной связки и тракционного повреждения n. peroneus. Серьезность этого повреждения нельзя недооценивать.
5 тип — переломы обоих мыщелков. Оба мыщелка сколоты, но сохраняется опора на сохранившийся между ними метаэпифиз в виде клина, который является продолжением опоры голени.
6 тип — сочетанное повреждение мыщелков и метаэпифиза большеберцовой кости. Это энергоемкая травма, приводящая к сильно раздробленным переломам. В отличии от пятого типа повреждения отсутствует прочный контакт между мыщелками большеберцовой кости и ее остовом.
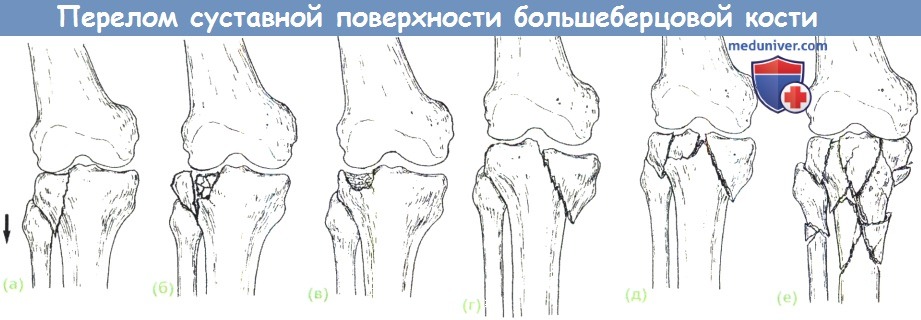
(а) Тип 1 — простой скол латерального мыщелка.
(б) Тип 2 — скол латерального мыщелка с депрессией центральной части.
(в) Тип 3 — депрессией латерального мыщелка с потерей контакта.
(г) Тип 4 — перелом медиального мыщелка
(д) Тип 5 — перелом медиального и латерального мыщелков с сохранением центральной части суставной поверхности большеберцовой кости.
(е) Тип 6 — Комбинированное поражение мыщелков и метафиза.
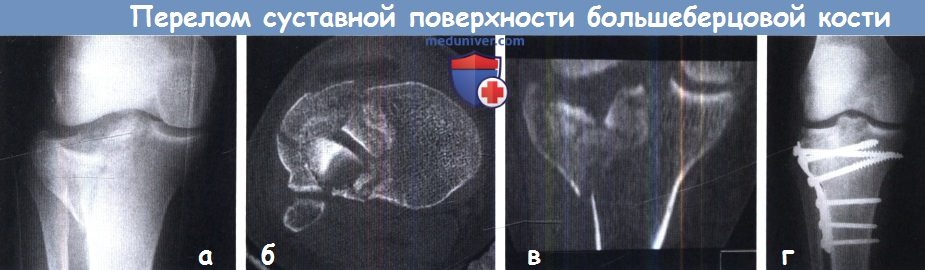
(а) Рентгенография помогает определить основные линии перелома и депрессию суставной поверхности.
(б, в) КТ-реконструкция помогает понять протяженность и направление смещения, а также помогает спланировать объем операции.
(г) Послеоперационные рентгенограммы: идеальное сопоставление отломков.
б) Симптомы и клиника проксимального перелома большеберцовой кости. Колено отекшее и может быть деформировано. Кровоподтек обычно интенсивный и окружающие ткани тугие из-за гемартроза. Обследование коленного сустава может показать медиальную или латеральную нестабильность, но обычно болезненно и лишь немного дополняет рентгенологический диагноз. Более важным является тщательный осмотр стопы и голени на предмет нейроциркуляторных расстройств. При таком виде травм возможно тракционное повреждение икроножного и большеберцовых нервов, поэтому его выявление принципиально: появилось оно до или после операции.
в) Рентгенография. Обычно для выявления перелома выполняют рентгенографию в прямой, боковой и косой проекции, но определение количества осколков или выявление снижения высоты суставной поверхности без КТ невозможно. Она показывает расположение основных линий перелома, размер и депрессию частей мыщелка, положение основных частей суставной поверхности, которая также смещена. Собранные воедино томограммы в сагиттальной и горизонтальной проекциях да ют более полное представление о повреждении и позволяют планировать операцию.
Очень важно не пропустить перелом мыщелка по задней поверхности при интенсивной травме, так как это потребует заднемедиального или заднелатерального разреза для фиксации. При повреждении латерального мыщелка, медиальная связка часто сохранна, а при разрушении медиального мыщелка, латеральная связка часто рвется.
г) Лечение проксимального перелома большеберцовой кости. Лечение вытяжением достаточно простое и позволяет выполнять движения в коленном суставе, но может сохраняться остаточное смещение (Apley). С другой стороны, навязанная операция по восстановлению разрушенной суставной поверхности может иметь хорошее рентгеновское подтверждение и обеспечить жесткую фиксацию, особенно если операция проведена после иммобилизации.
Первый тип переломов. Переломы без смещения могут быть вылечены консервативно. Необходимы пункция коленного сустава при гемартрозе и наложение фиксирующей повязки. Конечность укладывается на аппарат для создания пассивных движений и начинается разработка коленного сустава. Как только острая боль и отек исчезают (примерно через одну неделю), накладывается высокий гипсовый лонгет, однако последующие три недели осевая нагрузка на ногу противопоказана.
Затем разрешается частичная осевая нагрузка, полная нагрузка возможна только после заживления перелома (примерно восемь недель).
При переломах со смещением используют открытый металлоостеосинтез.
Обнажается поверхность мыщелка и смещенные фрагменты высвобождаются или удаляются. Целью операции является точная репозиция; для жесткой фиксации достаточно двух стягивающих винтов и поддерживающей пластины.
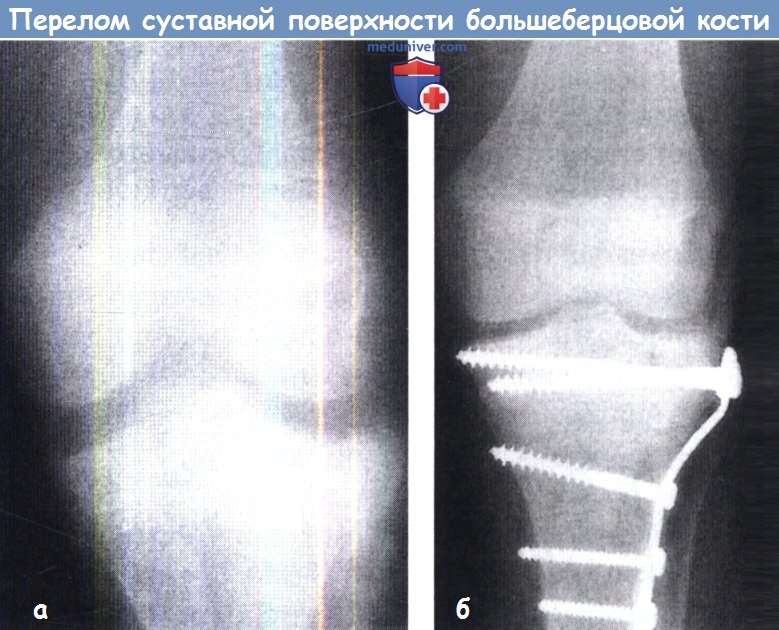
(а) Значительная депрессия и смещение латерального мыщелка кнаружи.
(б) Открытая репозиция и внутренняя фиксация пластиной.
Второй тип переломов. Если смещение небольшое (менее 5 мм), и нестабильность в коленном суставе отсутствует, пациент пожилого возраста, слаб или имеется остеопороз, то лечение проводится закрытым способом, а целью является восстановление анатомической целостности, а не функциональный результат. После пункции коленного сустава и наложения давящей повязки накладывается скелетное вытяжение за спицу через точку на 7 см ниже перелома.
Следует попытка сместить мыщелок на место; затем колено сгибают и разгибают несколько раз для достижения конгруэнтности с противостоящим мыщелком бедра. Нога укладывается на шину с тягой по оси 5 кг с последующим выполнением упражнений. Как только перелом сросся (обычно три/четыре недели), вытяжение снимают и накладывают гипсовую лонгету, затем разрешают передвижение на костылях.
Молодым пациентам, и особенно при смещении более 5 мл, предпочтительнее выполнять открытую репозицию с металлоостеосинезом. Средний доступ представляет хороший обзор — выполняют одновременную артротомию по поперечной линии под латеральным мениском; сустав предстает для удобного обзора и оценки качества репозиции. Костный фрагмент или его аналог требуют фиксации. Репонированные фрагменты удерживаются винтами диаметром 3,5 мм фиксированными параллельно под субхондральный слой кости (их иногда сравнивают с «плотом», отмечая их параллельное расположение).
В качестве альтернативы могут использоваться канюлированные винты. В этом случае клиновидный фрагмент латерального мыщелка, фиксируемый поддерживающей пластиной, новый вариант которой обладает угловой стабильностью (используются погружные в пластину винты), допустим, но не всегда обязателен — с рекомендованными после операции движениями в коленном суставе. Аппарат для создания пассивных движений дополняет активную нагрузку на сустав; через две недели накладывается гипсовая повязка, которую пациент носит до полного сращения перелома.
Третий тип переломов. Принципы лечения схожи с таковыми при втором виде переломов. Однако тот факт, что латеральный край мыщелка не поврежден, позволяет предполагать, что колено обладает достаточной стабильностью и удовлетворительный исход более вероятен. Смещенный вниз отломок может быть репонирован через доступ в метаэпифизе; репозиция контролируется при рентгенографии или артроскопии. Репонированные фрагменты, поддерживаемые трансплантатом и целый сегмент, фиксируются винтами как «плот». В послеоперационном периоде ЛФК начинается как можно раньше и пациент носит гипсовую лонгету, которую он не снимает до полного сращения перелома.
Четвертый тип переломов — медиальный мыщелок. Переломы порозной кости в области медиального мыщелка трудны для репозиции; возможны последствия в виде варусной деформации. Принципы лечения сходные с лечением переломов второго вида (латеральный мыщелок).
Переломы по типу скола в области медиального мыщелка чаще имеют место у молодых людей в следствие интенсивной травмы. Сам по себе перелом более сложный, чем кажется на первый взгляд; может присутствовать второй скол (задний) в горизонтальной плоскости, который не может быть фиксирован через стандартный передний доступ. Для выявления перелома необходимы рентгенография в боковой проекции или КТ. Очень часто повреждается нижележащая связка с латеральной стороны. Стабильная фиксация медиального мыщелка, как описано при переломах второго вида, позволит оценить повреждение связок. Если сустав нестабилен после фиксации, поврежденные связки требуют восстановления.
Пятый и шестой типы переломов. Существуют некоторые виды повреждений, которые усугубляются синдромом сдавления. Простой перелом обоих мыщелков голени у пожилых пациентов репонируется вытяжением, а затем пациент лечится как при переломах второго вида — возможны небольшие остаточные угловые деформации. Однако чаще накладывают стабилизирующий внутренний фиксатор и рекомендуют ранние движения после операции, хотя и хирургический метод не лишен высокого риска. Опасность в том, что для большого повреждения необходимо получить доступ к обоим мыщелкам, что травмирует мягкие ткани и таким образом угрожает заживлению раны и задерживает консолидацию.
Новое направление основано на расположении наружного фиксатора на расстоянии от коленного сустава, это обеспечивает стабильность и возможность улучшения состояния мягких тканей — иногда это длится 2-3 недели. Затем выполняется доступ двойным разрезом (передним и заднемедиальным), который дает подход к главным отломкам перелома и уменьшает объем травмированных периостальных тканей при доступе к обоим мыщелкам только через передний разрез. Изогнутые пластины накладываются под мышечную фасцию.
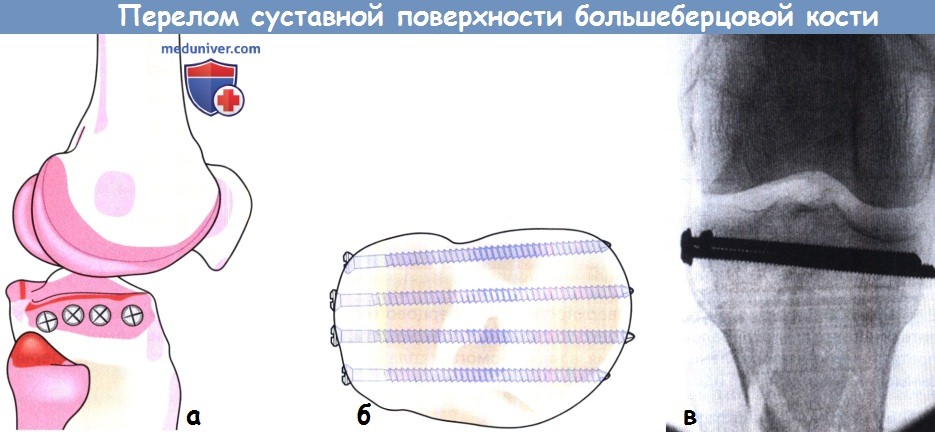
Эти небольшие винты 3,5 мм в диаметре введены субхондрально и образуют вид плота на котором поддерживается суставной поверхности большеберцовой кости.
При переломах типа 2, 5 и 6 необходима фиксация пластиной.
Альтернативный способ лечения заключается в восстановлении сустава за счет ограниченного хирургического воздействия (выполняется чрезкожно) и стабилизации метафиза относительно диафиза, используя кольца в качестве наружного фиксатора. Такой подход снижает риск и дает хороший результат (Канадское ортопедическое общество).
Принципы репозиции и фиксации. Для достижения репозиции используется тракция; Большинство фрагментов, которые имеют контакт с мягкими тканями спонтанно репонируются (лигаментотаксис — движение со связкой). Это достигается путем наложения костных дистракторов через коленный сустав или тракцией на специальном столе.
Если необходима операция, то она детально планируется. Выполняются рентгеновские снимки высокого качества для определения точного рисунка перелома. Трудность фиксации плато нельзя недооценивать; оперативное лечение должно проводиться в том случае, если предоставлен весь спектр имплантов и необходимых обследований.
Стандартный доступ к латеральной части сустава осуществляется через продольный парапателлярный разрез. Целью является защищать мениск во время операции; это лучше всего делать, входя в сустав через поперечный разрез капсулы под мениском. Если необходим доступ к медиальным структурам, то выполняется заднемедиальный разрез. Разделив связку надколенника Z-образно можно получить хороший доступ внутрь сустава, однако послн этого ограничивается объем движений, даже если связки будут восстановлены.
Большие единичные фрагменты могут быть репонированы и удержаны с помощью непогружных винтов и шайб; для дополнительной поддержки используются пластины. Оскольчатые переломы с депрессией отломков должны быть репонированы путем их элевации; такой фрагмент суставной поверхности голени поддерживается за счет трансплантата из кортикально-губчатого участка кости (чаще из крыла подвздошной кости), удерживаемый фиксаторами по типу «плота», а иногда пластиной. Перед зашиванием капсулы мениск, даже поврежденный, необходимо пришить на свое место.
Переломы со смещением в сагиттальной и горизонтальной плоскостях не могут быть отрепонированы и фиксированы только через передний разрез, необходим второй: заднемедиальный или заднелатеральный.
Широкий доступ и манипуляции с многооскольчатым переломом иногда не приводят к заживлению. Такие травмы лучше лечить чрезкожным остеосинтезом (с помощью тракции) аппаратом наружной фиксации в виде колец.
Стабильность — это все, что необходимо; неважно каким способом вы ее добьетесь, ее должно быть достаточно для возможности совершать ранние движения в коленном суставе. В конечном счете, нет смысла иметь показательную рентгенограмму при неподвижном коленном суставе.
В послеоперационном периоде конечность находится в возвышенном положении на шине до разрешения отека; движения начинают как можно раньше, ЛФК приветствуется. Постельный режим отменяется после исчезновению отека и в конце шестой недели может давать частичную осевую нагрузку на костылях; полная осевая нагрузка разрешена при заживлении перелома, обычно через 6-12 недель.
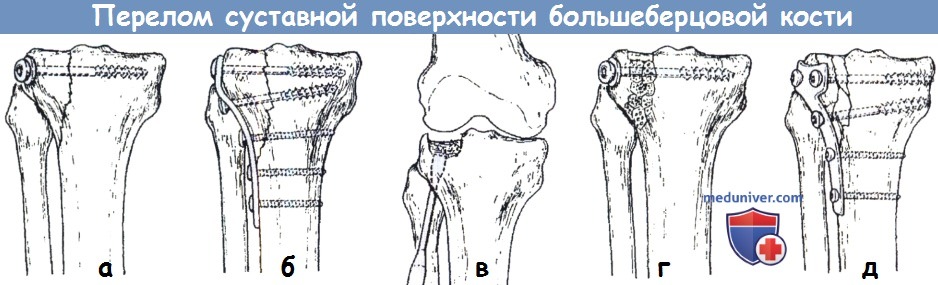
(а) Два или три спонгиозных винта можно использовать для фиксации простого скола (тип 1), хотя (б) пластина и винты более безопасны.
(в) Депрессия более 5 мм при третьем типе переломов требует элевации и (г) поддержки в виде трансплантата и фиксации.
(д) Тип 2 переломов требует комбинации техник—прямого восстановления, элевации, трансплантата и фиксации пластиной.
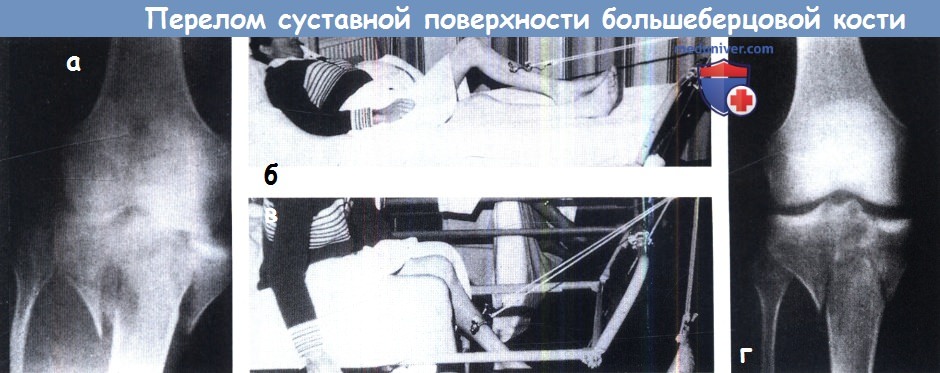
(а) Даже в таких сложных случаях применимо консервативное лечение.
(б,в) При таком варианте тракции оказывается возможным выполнение движений.
(г) Рентгенограмма на 10 день лечения — отличный результат при сохранении функции.
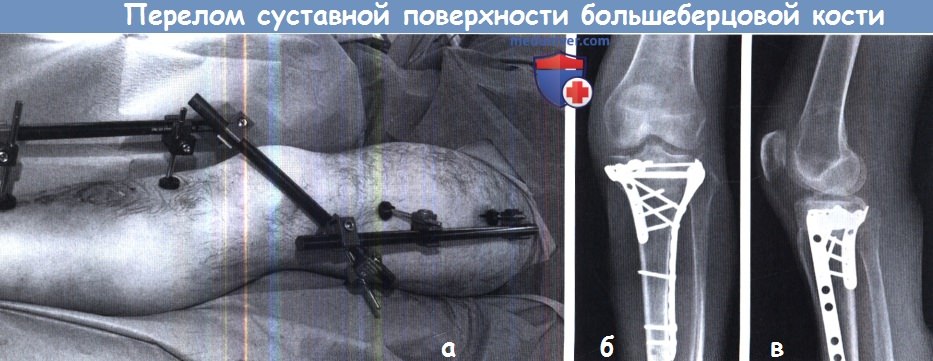
Травма мягких тканей и перелом суставной поверхности большеберцовой кости при сильном повреждающем факторе не позволяет проводить ранее оперативное вмешательство.
Предварительная стабилизация наружным фиксатором до спадания отека и восстановления состояния пациента.
(а) При улучшении состояния, а это может занять две недели, можно выполнить открытую репозицию.
В этом примере две пластины были использованы для фиксации латерального и заднемедиального края суставной поверхности большеберцовой кости (б,в).
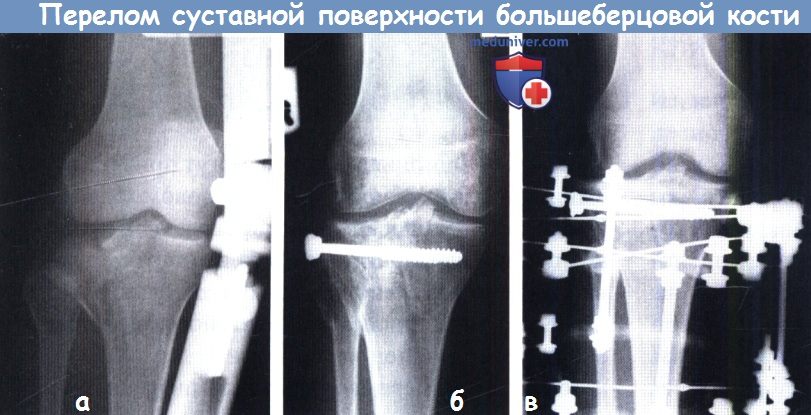
Чрезкожно выполнена фиксация отломков, суставной фрагмент удерживается винтом (а, б).
Метафиз большеберцовой кости фиксирован кольцевым аппаратом наружной фиксации (в).
д) Осложнения перелома проксимального конца большеберцовой кости. Ранние. Синдром сдавления. При четвертом и пятом виде переломов определяется выраженная бледность и отек конечности, как следствия синдрома сдавления. Необходимо повторно осматривать голень и стопу на предмет этих признаков.
Поздние. Тугоподвижность сустава. При тяжелом оскольчатом переломе и после травматичной операции риск развития контрактуры очень высок. Это предотвращается уменьшением продолжительной иммобилизации и началом ранней ЛФК сустава.
Деформация. Некоторые остаточные варусные и валь-гусные деформации — часто встречающееся осложнение как по причине невыполненной в полном объеме репозиции, так и из-за вторичного смещения во время лечения. К счастью, умеренная деформация совместима с удовлетворительной функцией, хотя постоянная перегрузка одного из компонентов может предрасполагать в дальнейшем к развитию остеоартрита.
Остеоартрит. Если в конце лечения отмечено депрессия плато или деформация колена или нестабильность связочного аппарата, то через 5-10 лет возможно развитие остеоартрита. В конце концов это может потребовать восстановительной операции.
- Читать далее "Симптомы соскальзывающего перелома эпифиза большеберцовой кости и его лечение"
Оглавление темы "Травмы коленного сустава и костей голени.":- Симптомы перелома межмыщелкового возвышения и его лечение
- Симптомы вывиха коленного сустава и его лечение
- Симптомы травмы разгибателя коленного сустава и его лечение
- Симптомы перелома надколенника и его лечение
- Симптомы вывиха надколенника и его лечение
- Симптомы остеохондральных повреждений коленного сустава и его лечение
- Симптомы перелома проксимального конца большеберцовой кости и его лечение
- Симптомы соскальзывающего перелома эпифиза большеберцовой кости и его лечение
- Симптомы перелома проксимального конца малоберцовой кости и его лечение
- Симптомы вывиха проксимального межберцового синдесмоза и его лечение

