Симптомы остеонекроза головки бедра и его лечение
Головка бедра — наиболее частая локализация симптоматического остеонекроза, в основном из-за ее своеобразного кровоснабжения, которое делает ее особо ранимой при ишемии, связанной с нарушением артериального кровоснабжения, венозным стазом, внутрисосудистым тромбозом, использованием внутрикостных дистракционных аппаратов с синусоидальной формой цикла компрессии или сочетанием нескольких этих факторов. Патогенез и патологическая анатомия этой патологии рассматриваются в главе 6.
Посттравматический остеонекроз обычно развивается после перелома шейки бедра со смещением или после вывиха в суставе. Основная причина—нарушение артериального кровоснабжения. Играет свою роль также венозный стаз и тромбоз артериол и капилляров костного мозга.
Не связанный с травмой остеонекроз наблюдается при инфильтративных поражениях костного мозга, болезни Гоше, серповидно-клеточной анемии, коагулопатиях, кессонной болезни, системной красной волчанке и, чаще всего, при приеме высоких доз кортикостероидов и при алкоголизме. Болезнь Пертеса — самостоятельная патология, она рассматривается в этой главе отдельно.
Патогенез и патологическая анатомия костных изменений рассматриваются в отдельной статье на сайте (рекомендуем пользоваться формой поиска выше).
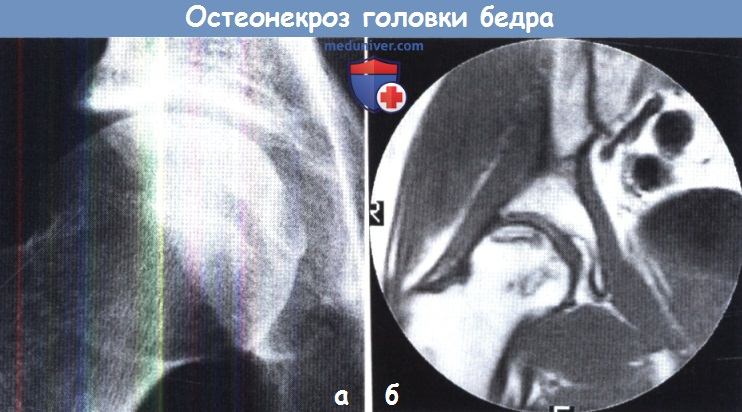
(а) У этого пациента скудная симптоматика и рентгенологические изменения неоднозначны.
Однако даже в этой ранней стадии на МРТ определяется (б) четко очерченный участок остеонекроза в верхней части головки.
а) Симптомы и клиника остеонекроза головки бедра. Посттравматический остеонекроз возникает вскоре после травмы тазобедренного сустава, но до появления симптомов могут пройти месяцы.
Для не связанного с травмой остеонекроза характерно более острое начало. У детей он развивается при болезни Пертеса, серповидноклеточной анемии, болезни Гоше, взрослые могут заболеть независимо от пола в любом возрасте.
Пациенты обычно обращаются с жалобами на боли в тазобедренном суставе (более, чем в 50% случаев в обоих суставах). Они нарастают в течение 2-3 лет и становятся весьма интенсивными. Однако более, чем в 10% случаев, заболевание протекает бессимптомно и выявляется случайно при рентгенографии или МРТ по поводу какого-то системного заболевания или длительно существующих жалоб со стороны второго тазобедренного сустава.
При обследовании выявляется хромота, может быть положительным симптом Тренделенбурга. Имеется атрофия мышц бедра, иногда — его укорочение на 1-2 см. Движения ограничены, особенно отведение и внутренняя ротация. Характерным симптомом является разворот бедра кнаружи при пассивном сгибании. Это соответствует симптому, заключающемуся в том, что при разогнутом бедре внутренняя ротация практически не нарушена, а при сгибании резко ограничена.
Могут выявляться симптомы сопутствующих заболеваний или заболеваний, приведших к развитию асептического некроза. В анамнезе могут быть сведения о лечении с использованием кортикостероидов. Следует помнить, что даже кратковременное лечение высокими дозами может привести к остеонекрозу, тазобедренный сустав страдает чаще всего. Еще одним фактором риска может быть злоупотребление алкоголем.
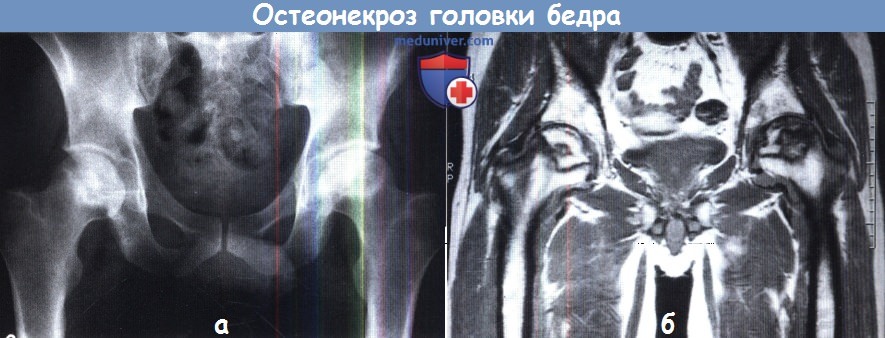
(а) Рентгенограмма в прямой проекции—типичная картина двустороннего остеонекроза головок, вызванного приемом кортикостероидов.
«Ленты» из более плотной ткани отграничивают мертвую кость от новообразованной.
(б) МРТ того же пациента.
б) Визуализация сустава. Рентгенограммы. В ранних стадиях остеонекроза на обычных рентгенограммах патологических изменений не выявляется. Первые изменения появляются только через 6-9 месяцев после гибели костной ткани. Они связаны прежде всего с реактивными изменениями в окружающей живой кости.
То есть, повышение рентгеновской плотности ткани (расцениваемое как остеосклероз) является скорее признаком репарации, чем некроза. Со временем в зоне некроза начинают определяться деструктивные изменения: тонкая линия субхондрального перелома (симптом полумесяца), легкое уплощение нагружаемой области, с последующей прогрессирующей деформацией и коллапсом суставной поверхности головки бедра.
МРТ. При МРТ выявляются характерные изменения в костном мозге задолго до появления изменений на обычных рентгенограммах — в одной из опубликованных работ интервал составил в среднем, 3,6 месяцев от начала стероидной терапии (Sacamoto et al.). Диагностическим симптомом является изменение интенсивности сигнала в виде ленты, проходящей через головку бедра (сниженная интенсивность взвешенного по Т1 SE среза и повышенная интенсивность STIR-среза).
Эта «лента» представляет из себя реактивную зону между живой и мертвой костью и отграничивает ишемизированный сегмент, протяженность и положение которого важны для определения стадии поражения.
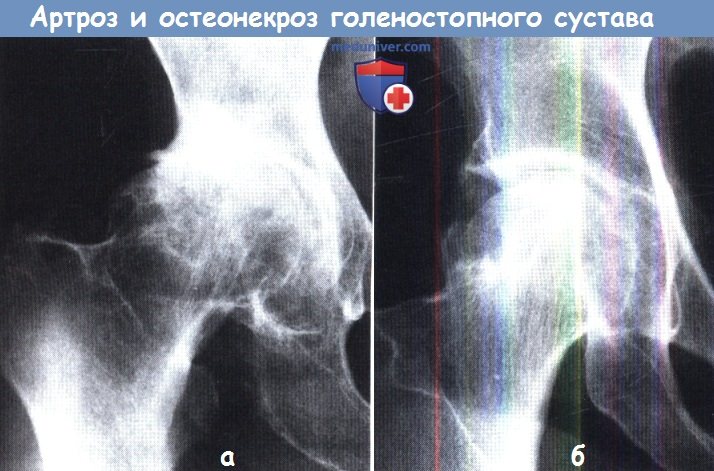
Часто его принимают за остеонекроз. Принципиальное отличие в том, что при деформирующем артрозе резко сужена (отсутствует) суставная щель.
Сравните с рентгенограммой (б) — тяжелый остеонекроз, но суставная щель сохранена даже при наличии коллапса головки.
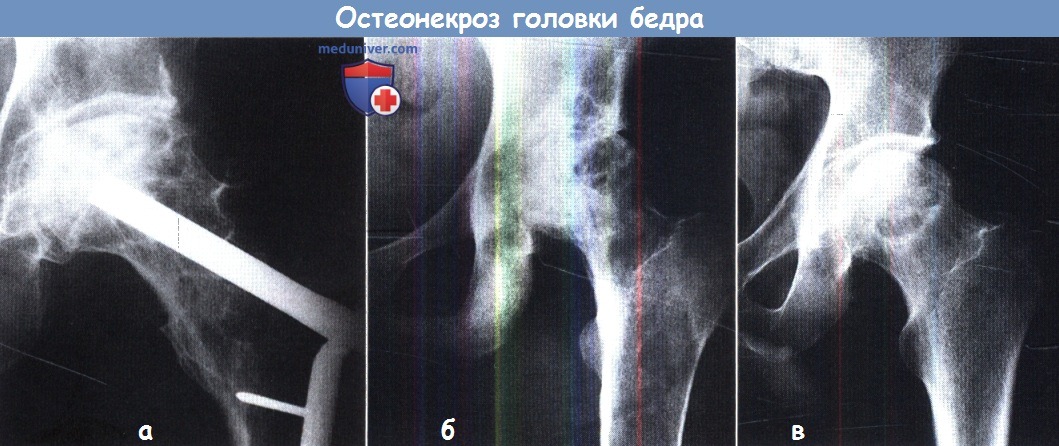
Остеонекроз, обусловленный (а) переломом шейки бедра,
(б) болезнью Гоше, (в) злоупотреблением алкоголем.
в) Диагностика остеонекроза головки бедра. Рентгенологическая картина деструктивного или склеротического деформирующего артроза иногда принимается за далеко зашедшие изменения при остеонекрозе. При некоторых формах деформирующего артроза, действительно, могут выявляться очаги остеонекроза. Однако имеется существенное отличие, позволяющее дифференцировать эти два заболевания. При деформирующем артрозе высота рентгеновской суставной щели снижается до появления разрушения кости, в то время как при остеонекрозе суставная щель сохраняется «до последнего» (так как при остеонекрозе нет первичного поражения суставного хряща).
Иногда за аваскулярный некроз принимают транзиторный остеопороз тазобедренного сустава. Это заболевание описано ниже.
Заболевания, приведшие к развитию асептического некроза. Эти заболевания должны быть включены в диагноз. Это может быть указание на травму в анамнезе, на наследственное заболевание — серповидно-клеточную анемию или болезнь Гоше, профессиональную деятельность, позволяющую заподозрить кессонную болезнь, сведения о использовании кортикостероидов, алкоголизме, системной красной волчанке. Если в анамнезе указаний на такие заболевания нет, то пациент должен быть тщательно обследован для их исключения.
Важно помнить, что провоцирующие факторы могут накапливаться, создавая кумулятивный эффект и, что у пациента с системной красной волчанкой или умеренно выраженным алкоголизмом остеонекроз может развиться на фоне приема сравнительно невысоких доз кортикостероидов, а иногда после длительного или избыточного местного их применения (Solomon и Pearce).
г) Стадии остеонекроза головки бедра. В прошлом, широко использовалась рентгенологическая классификация стадий асептического некроза Ficat и Arlet. В первой стадии боли отсутствуют или незначительны, при рентгенографии в прямой проекции патологических изменений не определяется. Однако на МРТ уже имеются типичные признаки. Во 2 стадии появляются начальные рентгенологические изменения, но деформации головки еще нет.
В 3 стадии изменения более выраженные, нарастают деструкция и деформация головки. В 4 стадии происходит коллапс суставной поверхности и разрушение сустава. Это полезная описательная классификация для оценки текущего состояния сустава, но она не позволяет оценить прогноз в ранних стадиях болезни и, соответственно, подобрать лечение. Shimizu et al. предложили классификацию, основанную на данных МРТ, в которой учитывались размеры, расположение и тяжесть изменений в пораженном сегменте. Риск коллапса головки бедра (как минимум на протяжении 2-3 лет) был связан с протяженностью (размер зоны поражения на МРТ) и локализацией (часть нагружаемой поверхности) патологического очага при первоначальной МРТ.
Таким образом:
1. Размер ишемизированного участка определяется в дебюте заболевания и в дальнейшем не увеличивается.
2. Очаги, занимающие менее четверти венечного диаметра головки и захватывающие только медиальную треть нагружаемой поверхности редко приводят к коллапсу.
3. Очаги, занимающие до половины диаметра головки и от одной до двух третей нагружаемой поверхности, приведут к коллапсу примерно в 30% случаев.
4. Очаги, занимающие более четверти диаметра головки и более двух третей нагружаемой поверхности, приведут к коллапсу на протяжении трех лет более чем в 70% случаев.
При обсуждении вопросов лечения, мы будем, соответственно, обозначать тяжесть поражения головки как 1,2 и 3 степени.
Обратите внимание, что, хотя эта классификация очень полезна для предсказания исхода и планирования лечения, термин «размер участка некроза» не эквивалентен термину «объем участка некроза». Истинный объем некротизированного участка определить очень сложно (Kim et al.).
Для сравнения данных «до и после лечения», полученных из различных источников, рекомендуется использовать классификацию, предложенную Международной Ассоциацией по изучению костного кровообращения и костного некроза (Association Research Circulation Osseous, ARCO).
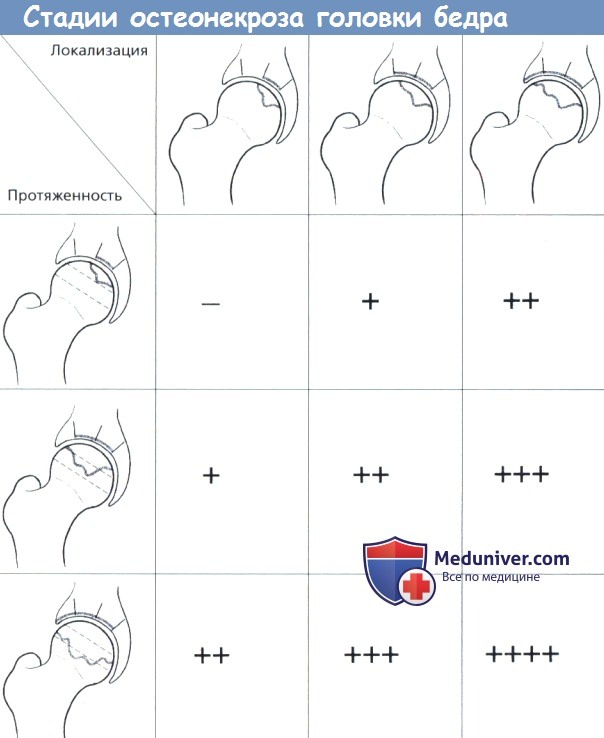
Вероятность прогрессирования, вплоть до развития коллапса головки, зависит от локализации и протяженности отграниченных изменений на МРТ.
На данном рисунке вероятность прогрессирования обозначена знаком (+).

е) Лечение посттравматического остеонекроза. Некроз головки бедра после перелома или вывиха в суставе обычно заканчивается разрушением головки. Пациентам молодого возраста (моложе 40 лет), которым не хочется выполнять эндопротезирование, можно применить корригирующую остеотомию с костной пластикой некротизированного участка или без нее. Скорее всего, эндопротезирование потребуется позже. В более старшем возрасте тотальное или парциальное эндопротезирование практически неизбежно.
ж) Лечение остеонекроза, не связанного с травмой:
Начало 1 степени по Shimuzu (некроз ограничен медиальными отделами головки). Прогрессирование очень медленное или вообще отсутствует. Поэтому любое лечение в этой группе можно расценивать как «успешное». Все что требуется — симптоматическая терапия и моральная поддержка, но разумно держать пациента под наблюдением несколько лет на случай, если будут изменения.
2 степень поражения — занимает до половины головки и от одной до двух третей нагружаемой поверхности, со склонностью к прогрессированию. Если пациент попал под наблюдение до появления каких-либо признаков деформации головки, можно использовать минимальный объем хирургических вмешательств — декомпрессию или декомпрессию и костную пластику участка некроза. Декомпрессия головки была предложена Ficat как способ уменьшить внутрикостное давление у пациентов с остеонекрозом головки нетравматического происхождения. Измеряется внутрикостное давление и если оно повышено высверливается через шейку 7-мл канал под флюороскопическим контролем.
Положительный эффект предсказать невозможно, но вмешательство вполне оправдано, так как подтвержденное улучшение симптоматики наблюдается у 30-50% пациентов. Альтернативой у пациентов более молодого возраста является корригирующая остеотомия или, после 45 лет и при нарастающей симптоматике — тотальная или парциальная артропластика.
3 степень поражения — если очаг занимает большую часть головки и более двух третей нагружаемой суставной поверхности, прогноз неблагоприятный. Декомпрессия вряд ли даст стойкий результат. Поэтому для молодых пациентов операцией выбора является корригирующая остеотомия. Рентгенография и КТ точно покажут расположение участка некроза, и можно спланировать корригирующую остеотомию так, чтобы вывести некротизированный участок из-под зоны максимальной нагрузки.
В большинстве случаев требуется сгибательная остеотомия. Более радикальное вмешательство — чрезмыщелковая ротационная остеотомия по Sugioka и Mohtai технически сложна и у большинства хирургов результаты ее не лучше, чем при выполнении более простых операций. У старших пациентов со стойкими симптомами лучше всего поможет тотальное или парциальное эндопротезирование. Имеются ограниченные показания к артродезу у молодых пациентов, готовых «поменять» избавление от болей на ограничение функциональных возможностей из-за отсутствия движений в суставе (Solomon).
- Читать далее "Симптомы синдрома отека костного мозга бедра и его лечение"
Оглавление темы "Заболевания тазобедренного сустава":- Симптомы раздражения тазобедренного сустава (транзиторного синовита) и его лечение
- Симптомы болезни Пертеса (Легг-Кальве-Пертеса) и его лечение
- Симптомы эпифизеолиза головки бедра и его лечение
- Симптомы гнойного коксита (артрита тазобедренного сустава) и его лечение
- Симптомы туберкулеза тазобедренного сустава и его лечение
- Симптомы ревматоидного артрита тазобедренного сустава и его лечение
- Симптомы артроза тазобедренного сустава (коксартроза) и его лечение
- Симптомы импиджмент синдрома тазобедренного сустава и его лечение
- Симптомы остеонекроза головки бедра и его лечение
- Симптомы синдрома отека костного мозга бедра и его лечение

