Симптомы нестабильности связки коленного сустава и ее лечение
Нестабильность (излишняя подвижность) коленного сустава проявляется либо вскоре после того как сустав зажил, либо она может проявиться много позже. Такая нестабильность обычно прогрессирующая (частичное удаление мениска при его повреждении обычно приводит к еще более плачевному состоянию и вызывает новые повреждения), за исключением случаев среди людей, занимающихся активно спортом, танцами или определенными видами активности, которые не жалуются.
В более тяжелых и пролонгированных случаях, в конце концов, развивается остеоартроз.
а) Механизм развития нестабильности связок коленного сустава. Нестабильность между бедром и голенью может возникать в результате чрезмерного бокового смещения (варус/вальгус), скольжения (кпереди, назад и даже в косом направлении), неестественной ротации (внутренней или наружной) или их комбинации.
Только одна связка повреждается лишь в редких случаях. Стабильность в норме обеспечивается как первичными, так и вторичными стабилизаторами (не говоря уже о динамических усилиях мышц). В разных положениях на первый план выступают разные стабилизаторы. Поэтому оценивать медиальную и латеральную стабильность, проводить вальгус и варус-стресс тесты следует в положении 30° сгибания, а затем в выпрямленном положении коленного сустава.
Чрезмерное смещение или ротация голени относительно бедра еще более сложное состояние. Положительный симптом переднего выдвижного ящика — это результат повреждения ПКС, но изолированное повреждение крестообразной связки незакономерно. Наиболее часто встречается передне-латеральная нестабильность, когда кроме передней крестообразной связки (ПКС) повреждаются (или подвержены дисторзии) латеральная коллатеральная связка (ЛКС) и наружная часть капсулы.
При этом будет положительным не только симптом переднего выдвижного ящика, но и будкт определяться вывихивание латерального мыщелка большеберцовой кости, когда голень имеет патологическую ось вращения через медиальный мыщелок; это лежит в основе феномена смещения стержня (Galway и Macintosh).
Положительный синдром заднего выдвижного ящика и наличие заднего провисания свидетельствуют о том, что повреждена задняя крестообразная связка.
Вскоре после повреждения этот признак трудно выявить, за исключением, разрыва дугообразных связок и подколенной мышцы. Хроническая недостаточность дугообразных связок вызывает вариант заднее-латеральной вращательной нестабильности, который противопоставлен феномену смещения стержня (Bahk и Cosgarea, Ranawat et al.). Полное повреждение всех задних структур также ведет к положению разгибания в коленном суставе.
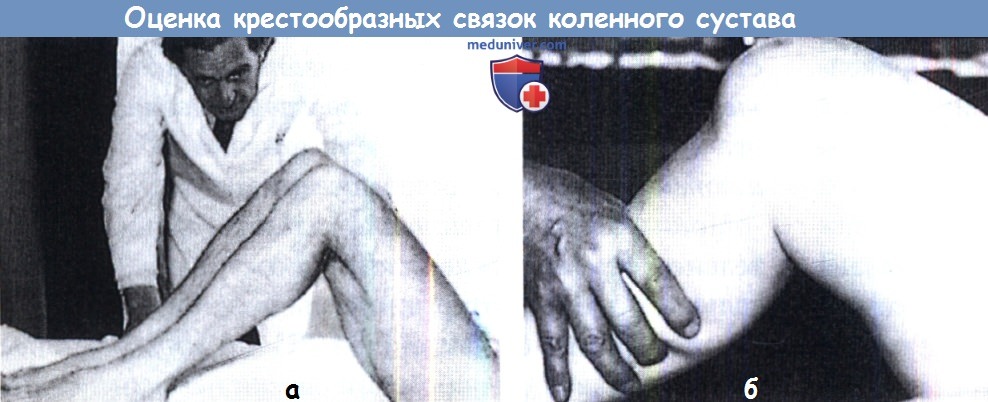
(а) Осмотр с боку, любое провисание верхней части большеберцовой кости хорошо видно и может быть зафиксировано.
(б) Давление на голень кзади.
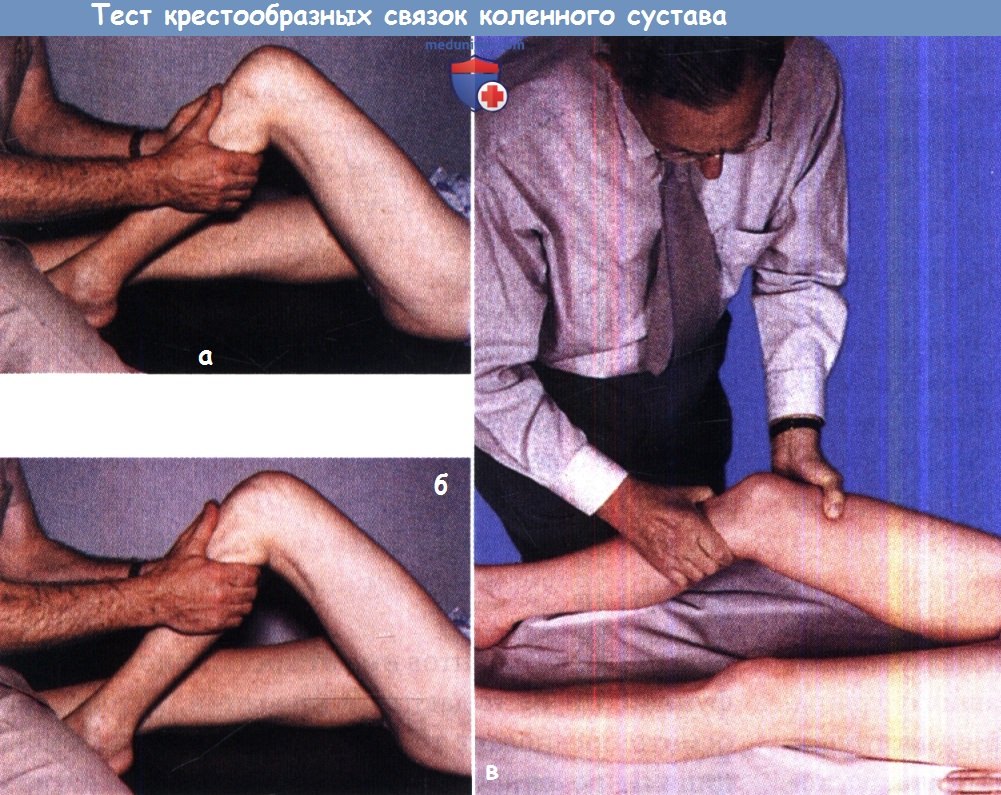
(а) Тест выдвижного ящика: согнутое под прямым углом колено с расслабленными подколенными мышцами обхватывается руками врача в верхней части голени и смещеатся вперед-назад.
(б) Показано смещение голени вперед при незначительной недостаточности передней крестообразной связки.
(в) Тест Лахмана: Это более чувствительный тест, чем «выдвижной ящик». Показано положение рук врача.
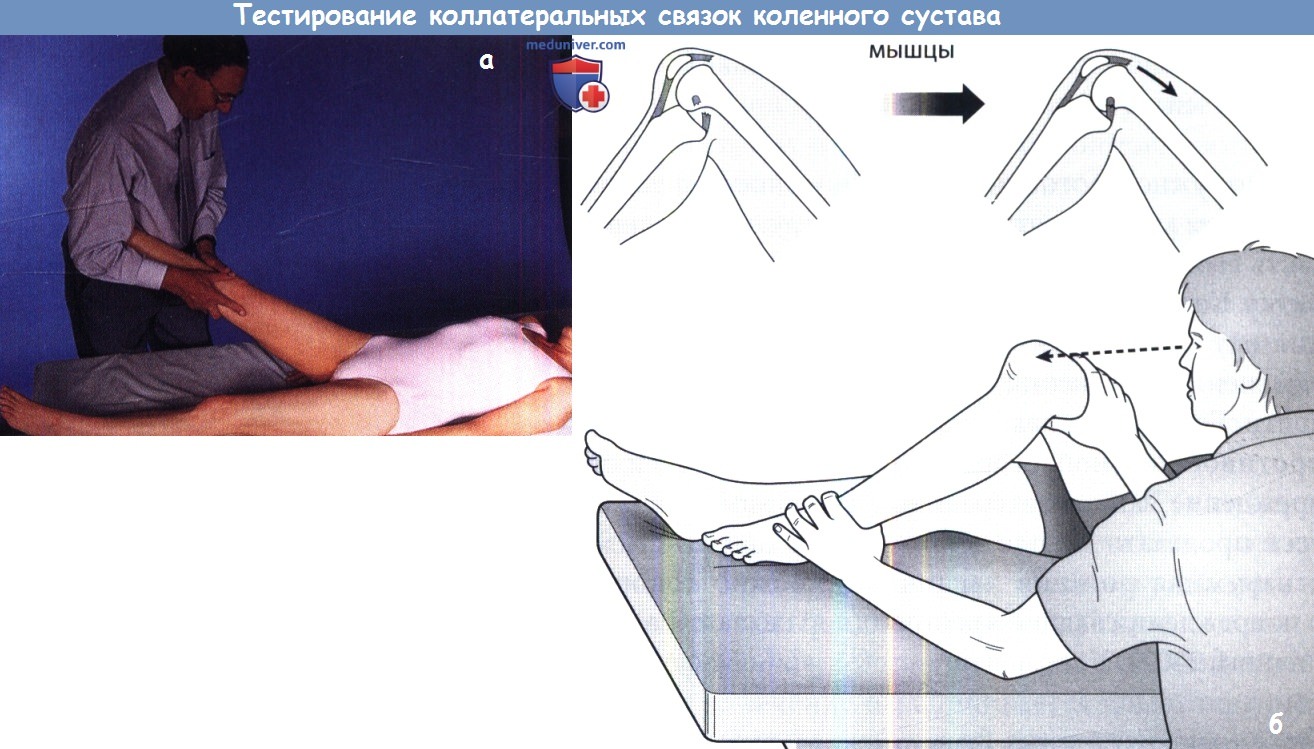
(а) Тестирование боковой стабильности колена; зажимая стопу между телом и плечом, врач тестирует пальцами рук коленный сустав. Тестудобно применять у рослых пациентов.
(б) Тест сокращения четырехглавой мышцы. Следует отметить положение рук врача, который поддерживает бедро и препятствует разгибанию колена, фиксируя голеностопный сустав.
При сгибании колена 90° заднее провисание нивелируется при сокращении четырехглавой мышцы бедра.

б) Симптомы и клиника нестабильности коленного сустава. Пациент жалуется на чувство боязни подвывиха и излишней подвижности. При нестабильности коллатеральных связок причина ясна даже пациенту, но при передне-латеральной ротационной нестабильности симптомы менее очевидны — излишняя подвижность сустава появляется внезапно при поворотах на пораженной стороне (вызывая смещение оси). Некоторые пациенты описывают это ощущение как потирание костяшек кулаков друг о друга.
Объяснение следующее: колено в положении разгибания, наружный мыщелок голени смещен кпереди (подвывих), затем, при сгибании колена подвздошно-большеберцовый тракт подтягивает мыщелок с «глухим звуком». Для спортсменов «неровность» особенно актуальна. Блокирование не признак нестабильности и всегда ассоциируется с повреждением мениска.
При нестабильности задней крестообразной связки симптомы менее выражены, пока не поврежден (разрыв, дисторзия) комплекс дугообразных связок. Это проявляется ощущением при подъеме по лестнице.
Сустав выглядит нормально, за исключением признаков небольшого повреждения; болезненность редка, но обычно выявляется избыточная подвижность в одном и более направлениях. Необходимо сравнение с другим суставом, осмотр колена во время походки, его контуров в положении стоя, затем исследование на переразгибание, на выраженность варуса или вальгуса (в согнутом положении колена от 0 до 30°), тесты на выдвижные ящики и более специфический тест Лахмана (см. далее), а также специальные тесты на ротационную нестабильность.
Начать осмотр необходимо с оценки походки пациента, отмечая изменения контуров и движений колена в фазе опоры. Затем попросите пациента встать на одну ногу — те, у кого серьезная нестабильность не смогут этого сделать.
Переразгибание исследуется в положении пациента лежа на спине с разогнутым коленом, пациент расслаблен, врач поворачивает пятку во внутрь. Повторите тест, но удерживайте медиальную часть стопы — если голень провалится кзади и будет определяться вращение, это свидетельствует о повреждении задней крестообразной связки и заднее-латерального участка капсулы (заднее-латеральная ротационная нестабильность).
Чтобы исследовать стабильность в горизонтальной плоскости голеностопный сустав пациента фиксируется в подмышечной впадине врача предплечьем, а обе руки удерживают колено с двух сторон.
Врач способен контролировать как сгибание, так и определить объем варуса и вальгуса; тест проводится сначала в выпрямленном положении, а затем под утлом 30°. Этот способ определения вальгуса и варуса позволяет исследовать даже тучных пациентов.
Согните колено под 90°, стопы поставьте на кушетку, голени параллельно друг другу. Оцените с боку наличие заднего отвисания верхней части голени по уровню бугристости с каждой стороны — заднее отвисание является абсолютным признаком недостаточности задней крестообразной связки. После этого, не меняя положения, одной рукой возьмите пациента за бедро, чтобы расслабились подколенные мышцы, а другой рукой держите голеностопный сустав. Попросите пациента выпрямить ногу, одновременно оказывая сопротивление, не отрывая пятки от кушетки удерживайте голеностопный сустав, при этом четырехглавая мышца бедра начнет сокращаться и уменьшать заднее отвисание, выталкивая кпереди проксимальную часть голени. Это тест сокращения четырехглавой мышцы (Daniel et al.).
Снова согните колено под 90° и обе стопы поставьте на кушетку (желательно сесть поперек кушетки, чтобы стопы не скользили вдоль нее) обхватите верхнюю треть голени обеими руками и будучи уверенным в том, что подколенные структуры расслаблены проведите тест на переднюю и заднюю нестабильность (симптом «выдвижного ящика»). Более надежный тест на передне-заднюю нестабильность проводится в положении сгибания 20° (тест Лахмана). Удерживая голень одной рукой, а бедро другой, попробуйте сместить голень вперед и назад.
Ротационная стабильность сустава оценивается следующими способами:
1. Модифицированный тест «выдвижного ящика». Тест переднего «выдвижного ящика» выполненный при согнутой под 30° голени с внутренней ротацией; если он положительный, то выявленная нестабильность переднее-латеральная. Аналогично положительный симптом «выдвижного ящика» в положении колена в наружной ротации (около 15°) говорит о передне-медиальной ротационной нестабильности (Slocum, Larsen).
2. Тест наружной ротации голени. Конечность свешивается через край кушетки. Врач фиксирует дистальную часть голени одной рукой, другой крепко удерживает пятку. Колено согнуто под углом 30°. Наружная ротация осуществляется вращением пятки, оценивается изменение положения бугристости большеберцовой кости. Если наружная ротация больше на 15° чем на противоположной стороне, то констатируется повреждение заднее-латерального угла капсулы. Если тест проделать в положении голени под углом 90°, а наружная ротация увеличится, можно говорить о повреждении задней крестовидной связки (LaPrade, Wentorf).
3. Тест смещения стержня. Врач удерживает колено в положении разгибания и внутренней ротации голени (положение подвывиха—латеральный мыщелок голени стремится кпереди относительно мыщелка бедра); сохраняя вальгусную нагрузку колено постепенно сгибают. Тест считается положительным, если ощущается внезапный толчок, когда колено достигает положения сгибания 20-30° и латеральный мыщелок голени соскальзывает обратно на свое место. Вальгусная нагрузка сближает латеральные мыщелки бедра и голени и сдавливая их усиливает внезапность толчка при стремлении мыщелка голени на место.
Тест Macintosh — это вариант описываемого теста. Положительный тест смещения стержня говорит о переднелатеральной ротационной нестабильности. Модификация этого теста может быть использована для определения заднелатеральной ротационной нестабильности; голень удерживается в положении наружной ротации при выпрямленном коленном суставе, вальгусная нагрузка и одновременное сгибание колена вызывают характерный «толчок» сигнализирующий, что подвывих устранился (обратный тест смещения стержня).
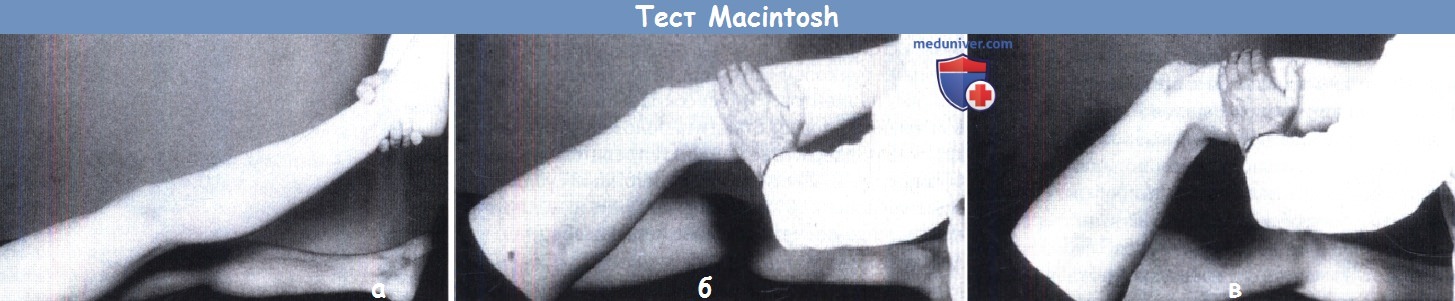
(а) Нижняя конечность приподнята с выпрямленным коленом.
(б) Малоберцовая кость сдвигается вперед — при повреждении передней крестообразной связки латеральный мыщелок большеберцовой кости вывихивается вперед.
(в) Малоберцовая кость удерживается в таком положении, а колено сгибают; в диапазоне 30-40° происходит характерное смещение.
Это может вызвать боль, поэтому альтернативным способом является приподнимание выпрямленной конечности, удерживаемой за голеностопный сустав,
ротация внутрь и последующее сгибание. Смещение часто видно и обычно безболезненно.
в) Дополнительные методы исследования. Надежным методом для диагностики повреждения крестообразных связок и менисков является МРТ, обеспечивая 100% чувствительность и более чем 90% точность.
г) Артроскопия при нестабильности коленного сустава. Показания для артроскопии:
(1) диагноз или степень повреждения связки остается неясной,
(2) установлено повреждение мениска или суставного хряща,
(3) предполагается оперативное лечение (частичное иссечение мениска или ворсин суставного хряща, которое можно выполнить сразу).
д) Лечение нестабильности связок коленного сустава. Большинство пациентов имеют достаточно хорошую функцию и не нуждаются в операции. Первичный осмотр предполагает тщательное наблюдение и дисциплинированное выполнение ЛФК для укрепления четырехглавой мышцы бедра и подколенных структур. Осмотр пациента необходимо повторить через шесть месяцев.
Выделяют следующие показания для операции:
1. Периодически возникающие блоки при повреждении мениска, подтвержденные при МРТ или артроскопии (облегчает симптомы болезни только удаление мениска, но в дальнейшем это может привести к усилению нестабильности).
2. Тяжело переносимое чувство подвывиха.
3. Почти удовлетворительная функция у спортсменов или людей с аналогичными профессиональными нагрузками (даже если в этой группе лиц пациенты пользуются бандажом на колено при нагрузке, который приводит к ряду проблем).
4. Повреждение связок у подростков (проблемы по причине хронической нестабильности).
Частичные повреждения передней крестообразной связки (ПКС) наиболее проблематичные и спорные в решении вопроса об оперативном лечении, которое должно базироваться в большей степени на оценке симптомов и функциональных возможностях, чем на внешнем виде связки. Среди молодых пациентов с хроническим дефицитом функции передней крестообразной связки и подтвержденным частичным разрывом отмечена сниженная активность и увеличение риска развития вторичных осложнений таких как поражение мениска, суставного хряща, усиление нестабильности и в конце концов вторичного остеоартрита. Регулярные осмотры выявляют пациентов, находящихся в зоне наибольшего риска для предложения им в последующем реконструктивной операции.
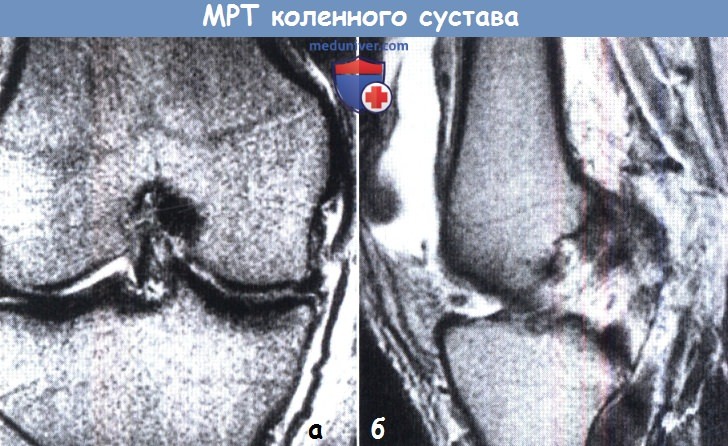
(а) Показано повреждение медиальной коллатеральной связки с окружающим отеком и выпотом в сустав.
(б) Повреждение передней крестообразной связки в сагиттальной плоскости с большим объемом выпота.
Оперативное лечение. Нестабильность медиальной коллатеральной связки редко вызывает значительную функциональную недостаточность, если не сочетается с повреждением ПКС. Однако если отмечена нестабильность при вальгусной нагрузке и особенно если она прогрессирует, то реконструкция связок путем укрепления их проксимальных или дистальных концов, восстановления натяжения заднее-медиальной части капсулы и укрепления медиальных структур с сухожилием полуперепончатой мышцы, вполне оправдана.
Изолированная латеральная нестабильность встречается редко и симптоматика достаточно скудна для показаний к оперативному лечению. Если же операция назначена, то она проводится вышеизложенным способом.
Изолированная недостаточность задней крестообразной связки (ЗКС) редко приводит к потере функции. Обычно достаточно консервативной терапии (преимущественно упражнения на укрепление четырехглавой мышцы бедра).
Изолированная недостаточность передней крестообразной связки (ПКС) явление не частое и ее лечение ограничивается физиотерапией. Для быстрого возвращения к осевой нагрузке могут быть использованы лонгеты или брейсы. Пациенты, стремящиеся вернуться в спорт нуждаются в более серьезном подходе; реконструктивная хирургия включает в себя пластику поврежденной передней крестообразной связки (ПКС) аутотрансплантатом, обычно полоска собственной связки надколенника с костными элементами на концах или сухожилий подколенной ямки.
Комбинированные поражения, такие как передне-латеральная или переднее-медиальная ротационная нестабильность наиболее частые причины оперативного лечения. При сочетанном повреждении передней крестообразной связки (ПКС) как с медиальной коллатеральной связкой (МКС), так и с латеральной коллатеральной связкой (ЛКС), восстановления только передней крестообразной связки (ПКС) обычно бывает достаточно. Поврежденная передней крестообразной связки (ПКС) заменяется на аутотрансплантат (обычно из сухожилия подколенной мышцы или сухожилий мышц подколенной ямки) или аллотрансплантатом. Некоторые хирурги предлагают создавать двойной пучок аналогично натуральной структуре связки.
Идеальный аллотрансплантат еще не разработан. Послеоперационный период основан на фиксировании новой связки; короткий период иммобилизации с последующим курсом физиотерапии позволяет избежать тугоподвижности сустава и улучшить мышечную работу. Многие пациенты возвращаются в спорт через шесть месяцев.
Взгляды на лечение сочетанных повреждений с вовлечением задней крестообразной связки (ЗКС) за последнее время изменились. Считалось, что такие пациенты не нуждаются в оперативном лечении при удовлетворительной функции сустава. Новые исследования показали, что увеличивается риск развития остеоартрита (особенно медиального отдела), поэтому пациентам со смещением заднего «выдвижного ящика» 10-15 мм показана реконструкция задней крестообразной связки (ЗКС). В отличии от травм, включающих повреждение передней крестообразной связки (ПКС), при вовлечении задней крестообразной связки (ЗКС) должны быть восстановлены все пораженные структуры.
- Вернуться в оглавление раздела "Травматология"
Оглавление темы "Перелом бедренной кости.":- Симптомы проксимального перелома бедренной кости у детей и его лечение
- Симптомы перелома вертела бедренной кости и его лечение
- Симптомы подвертельного перелома бедренной кости и его лечение
- Симптомы перелома диафиза бедренной кости и его диагностика
- Алгоритм лечения перелома диафиза бедренной кости
- Осложнения перелома диафиза бедренной кости
- Симптомы перелома диафиза бедра у детей и его лечение
- Симптомы метаэпифизеолиза бедренной кости и его лечение
- Симптомы повреждения связки коленного сустава и ее лечение
- Симптомы нестабильности связки коленного сустава и ее лечение

