Симптомы острого панкреатита и его диагностика
Этиология острого панкреатита. Две основных причины в 70% случаев обуславливают возникновение острого панкреатита - алкоголизм и желчные камни. При алкоголизме в теле поджелудочной железы образуются кальцифицированные бляшки, которые вызывают стаз в дистальных отделах протоков поджелудочной железы.
Прохождение по общему желчному протоку камней приводит к повышению давления в панкреатическом протоке, рефлюксу кишечного содержимого ретроградно в поджелудочную железу.
К другим этиологическим факторам острого панкреатита относят: эндоскопическую ретроградную панкреатографию, оперативные вмешательства на желчных путях, аномалии развития протоков, травмы органов брюшной полости, гиперкальцемию, пенетрирующие в поджелудочную железу язвы, некоторые лекарственные препараты (азатиоприн, эстрогены, фуросемид, тиазиды, стероиды, тетрацикин, сульфаниламиды, метронидазол, нестероидные противовоспалительные препараты), терминальную почечную недостаточность, вирусные инфекции (свинка), опухоли поджелудочной железы и нарушения кровообращения в ней.
Патологическая анатомия. На ранних стадиях острого панкреатита развивается отечность паренхимы железы, некроз околопанкреатической жировой клетчатки. Дальнейшее развитие процесса сопровождается высвобождением из клеток ферментов и некрозом ткани железы. В последующем сосудистая реакция приводит к кровоизлияниям и, так называемому, геморрагическому панкреатиту.
Клиника. Боли в животе (обычно интенсивные). Характерна периумбиликальная локализация болей с иррадиацией в спину. Тошнота и рвота встречается у двух третей больных. Болезненность живота при пальпации при отсутствии симптомов раздражения брюшины. Ослабленная перистальтика. В ряде случаев (обычно при панкреонекрозе) выявляются сине-фиолетовые пятна на боковых стенках живота (симптом Турнера), передней брюшной стенке или вокруг пупка (симптом Куплена).
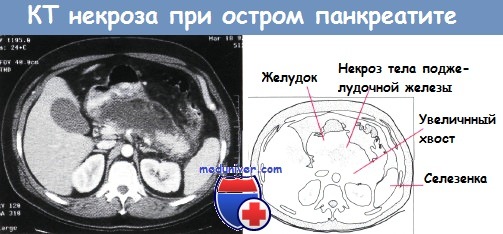
Тело и часть хвоста поджелудочной железы увеличены и слабо визуализируются. Недостаток паренхимы в теле и смежном с ним хвосте поджелудочной железы свидетельствует о некрозе.
Хвост поджелудочной железы, смежный с селезенкой, увеличен и хорошо визуализируется, что свидетельствует об отсутствии некроза.
Диагноз острого панкреатита. Ставится на основании клинической картины, признаков панкреатита при ультразвуковом исследовании или компьютерной томографии органов брюшной полости, повышения более чем в пять раз уровня амилазы в крови (гиперамилаземия наблюдается и при ряде других заболеваний: перфоративной язве, инфаркте кишечника, разрыве фаллопиевой трубы при внематочной беременности, заболеваниях слюнных желез, почек, амилазопродуцирующих опухолях легких и яичников).
Уровень липазы в крови повышен. Возможна гипокальциемия вследствие секвестрации этого иона в зоне жирового некроза.
Рентгеноскопия брюшной полости выявляет паралитический илеус в прилежащих к поджелудочной железе петлях тонкой кишки. Следует помнить, что большой ошибкой является исключение диагноза острого панкреатита на основании нормального уровня амилазы крови, равно как и определение прогноза на основании уровня гиперамилаземии.
Уровни сывороточного С-реактивного белка, активность лактатдегидрогеназы и лейкоцитарной лейкоцит-эластазы, определяемые в первые четыре дня заболевания, могут указывать на прогрессирование панкреатита в некротическую фазу.
Лечение острого панкреатита. Специфического лечения острого панкреатита не существует. Назначают инфузионную терапию для поддержания мочевыделения не менее 40 мл/час и аналгетики. Морфин противопоказан, так как вызывает спазм сфинктера Одди. Обязателен полный голод, постоянная аспирация желудочного секрета. При наличии камней в общем желчном протоке показана срочная сфинктеротомия и извлечение камней под прикрытием антибактериальной терапии.
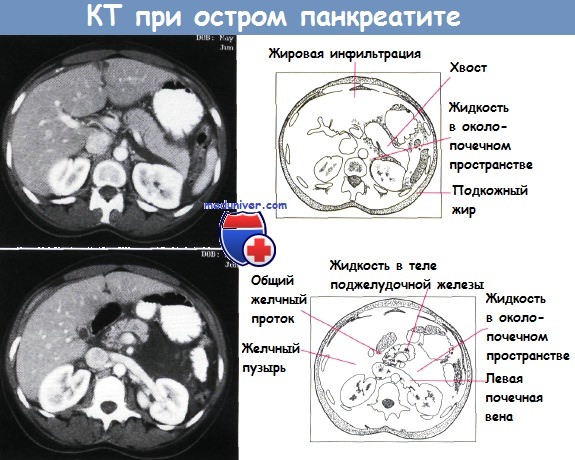
Видны следы жидкости в переднем околопочечном пространстве. Обнаружены различия в уменьшении жидкости в левом переднем околопочечном пространстве и подкожном жире.
Найдено крошечное скопление жидкости в теле поджелудочной железы. Жидкость инфильтрирует клетчатку левого переднего околопочечного пространства.
Осложнения острого панкреатита:
1. Геморрагический панкреатит. Выделение химических медиаторов при остром панкреатите вызывает ретроперитонеальное кровотечение и обширный некроз тканей, в частности жировых. Это осложнение наиболее часто встречается после травм, оперативных вмешательств. О геморрагическом панкреатите следует думать при падении гематокрита у больного в тяжелом состоянии. В крови отмечают повышенный уровень метгемальбумина.
Лечат геморрагический панкреатит перитонеальным лаважем, дренированием брюшной полости.
2. Респираторный дистресс-синдром взрослых. Синдром характеризуется выраженной дыхательной недостаточностью (гипоксией). Обусловлен повышением проницаемости капилляров альвеол. Требует в ряде случаев искусственной вентиляции.
3. Абсцесс поджелудочной железы. Абсцедирование проявляется высокой температурой, лейкоцитозом и гиперамилаземией, сохраняющимися более недели. Диагноз подтверждают ультразвуковым исследованием или компьютерной томографией. При лечении используют антибиотики и, при необходимости, хирургическое дренирование абсцесса.
4. Псевдокисты поджелудочной железы. В результате некроза поджелудочной железы и прилежащих к ней тканей образуется осумкованное скопление жидкости и некротизированных тканей. Это образование, в отличие от типичной кисты, называется псевдокистой, так как не имеет внутренней эпителиальной выстилки. Диагноз ставят при ультразвуковом исследовании или компьютерной томографии. Половина псевдокист, обычно размером менее 6 см, спонтанно рассасываются. Если же киста в течение 6-10 недель не исчезает, показано ее хирургическое дренирование для профилактики возможных кровотечения и разрыва.
5. Асцит. Асцит возникает при спонтанном дренировании содержимого псевдокисты через разрушенный панкреатический проток. При этом содержание амилазы в асцитической жидкости очень высокое. Лечение состоит в повторных парацентезах, полном голодании. Неэффективность этих мероприятий требует хирургического вмешательства - резекции железы.
- Читать далее "Симптомы хронического панкреатита и его диагностика"
Оглавление темы "Болезни желчного пузыря и желчевыводящих путей":- Симптомы болезни Вильсона (гепатолентикулярной дегенерации) и ее диагностика
- Симптомы поражения печени при амилоидозе и саркоидозе и ее диагностика
- Симптомы нарушения обмена билирубина и его диагностика
- Симптомы болезни желчевыводящих путей и ее диагностика
- Симптомы камня в желчном пузыре (желчно-каменной болезни) и его диагностика
- Симптомы первичного склерозирующего холангита и его диагностика
- Симптомы опухоли желчного пузыря, желчных путей и его диагностика
- Симптомы дискинезии желчных путей и ее диагностика
- Симптомы острого панкреатита и его диагностика
- Симптомы хронического панкреатита и его диагностика

