Атипичный меланоцитарный невус (диспластический невус) - краткий обзор, эпидемиология, клиника, гистология, лечение
Атипичные (диспластические) меланоцитарные невусы - краткий обзор:
- Распространенность среди молодых людей европейского происхождения примерно 10%, варьирует в зависимости от популяции.
- Плоские (целиком или частично), крупные (> 5 мм) образования неправильной формы, с нечеткими границами и изменчивой пигментацией.
- Маркеры риска меланомы и предшественников меланомы.
- Чаще всего расположены на открытых для солнца участках кожи, особенно при непостоянном облучении, например на спине.
- Связаны с большим числом простых приобретенных невусов.
- Большинство образований уменьшаются и исчезают со временем.
- Гистологические проявления включают наличие незрелого неправильного характера роста, с лимфоцитарной реакцией и случайной клеточной атипией меланоцитов.
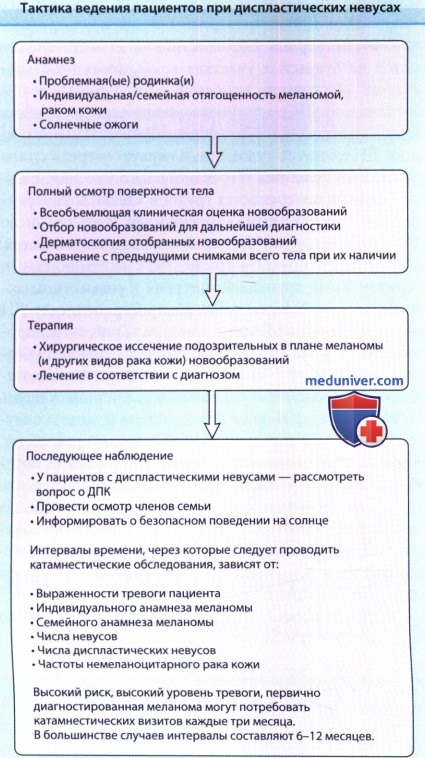
ДПК — дерматоскопический паспорт кожи.
Обыкновенные атипичные/диспластические невусы были впервые идентифицированы как характерные меланоцитарные неоплазии во время клинической оценки семей, предрасположенных к меланоме. Номенклатура, связанная с этими образованиями, также включает В-К родинки (по первым буквам фамилий тех первых семей, у которых они были выявлены, — «В» и «К»), семейный атипичный синдром множественных родинок и меланомы, синдром атипичных родинок, невус Кларка, атипичные родинки и невус со структурными нарушениями (с различной степенью меланоцитарной атипии). Такая номенклатура была пересмотрена. Термин диспластический невус (ДН) часто применяется в клинических и гистологических диагнозах, и именно этот термин будет использоваться в этой главе.
Хотя в этой статье мы подробно не касаемся этой темы, но важно также отметить, что термины дисплатический и атипичный могут иногда применяться в качестве определений с другими меланоцитарными неоплазиями (например, невусами Шпиц) или гиперплазиями для указания на характерный гистологический вариант, отличный от типичного или вызывающий повышенное беспокойство.
а) Эпидемиология. Диспластические невусы (ДН) часто обнаруживаются в семьях из Северной Америки, Европы и Австралии, имеющих склонность к меланоме. В одном раннем исследовании в популяции из Новой Зеландии (вне зависимости от наличия меланомы), распространенность среди выходцев из Европы ДН составила 9%. В совместном исследовании «случай-контроль» невусов и меланомы в Австралии и Великобритании было показано, что ДН в три раза чаще встречались в группе контроля среди австралийцев (6%) по сравнению с британцами (2%). Существует несколько сообщений о случаях ДН в Японии, преимущественно в семьях, склонных к заболеванию меланомой.
б) Этиология и патогенез. Диспластические невусы (ДН) бывают семейными; ограниченные сегрегационные анализы выявляют аутосомно-доминантное наследование. Однако зародышевые гены восприимчивости для ДН еще не идентифицированы. Анализ стволовых мутаций в ряде других предполагаемых генов меланомы (т.е. PTEN, BRAF, CDK4) у пациентов с ДН, но не обязательно с меланомой, также не выявил мутаций в этих образованиях. В других исследованиях стволовой полиморфизм в гене BRAF тоже не был связан с невусами и веснушками. В семьях, имеющих мутации CDKN2A в стволовых клетках, ДН также является независимым фактором риска меланомы. Хотя в двух группах близнецов была установлена взаимосвязь гена в участке вокруг CDKN2A с повышенным количеством невусов, специфический ген, подвергшийся мутации, выявлен не был.
При «атипичном количестве родинок» обнаружили определенные участки в 1-й, 6-й и Х-хромосоме. ДН, как и меланома, является сложным гетерогенным явлением.
Генетический анализ клеток в ДН выявил активирующие мутации BRAF или NRAS, а также гемизиготную делецию р16 и р53. Однако не отмечалось постоянной соматической мутации, которая соответствует картине ДН.
Несколько вариантов доказательств полагают, что в появлении ДН играют роль солнце и ультрафиолет (УФ). Во-первых, образования чаще всего наблюдаются на открытых участках кожи, доступных солнечному облучению, особенно при периодическом облучении, но ДН могут также появляться и на необлученных участках. Самой частой областью локализации ДН является туловище, в первую очередь спина. Реже они встречаются на более защищенных боковых поверхностях грудной клетки и внутренних поверхностях верхних конечностей. Меньшее число ДН наблюдается на защищенных одеждой областях, например, ягодицах. По сравнению с австралийскими и британскими группами контроля в совместном исследовании случай-контроль, распространенность ДН среди австралийцев была в три раза выше, но распространенность невусов на необлученных солнцем областях была сходной. Во-вторых, в нескольких исследованиях было продемонстрировано, в различной степени, что пациенты с ДН чаще находятся на солнце и получают солнечные ожоги, особенно в возрасте до 20 лет, по сравнению с пациентами без ДН.
У людей с хорошим загаром встречается меньше ДН. В-третьих, основываясь на продольных исследованиях семей, склонных к меланоме, пациенты с ДН, которые применяли солнцезащитные средства, имеют существенно меньше новых невусов, а те диспластические и простые невусы, которые у них уже были, чаще уменьшались и исчезали. При использовании солнцезащитных средств у детей из семей высокого риска невусы появляются реже.
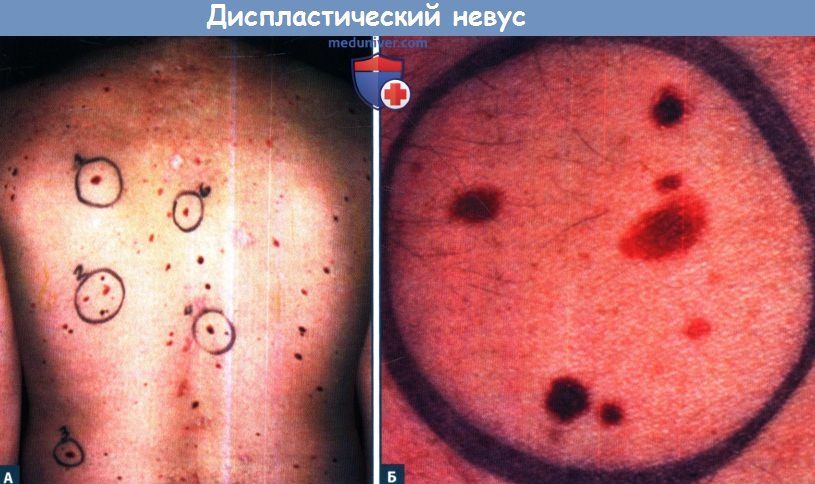
Б. При более близком рассмотрении группы образований, отмеченных №2 на спине. Образования различных размеров, цвета, формы, с различной степенью асимметрии и нечеткими границами.
Лишь самое крупное образование обладает всеми критериями диспластического невуса.
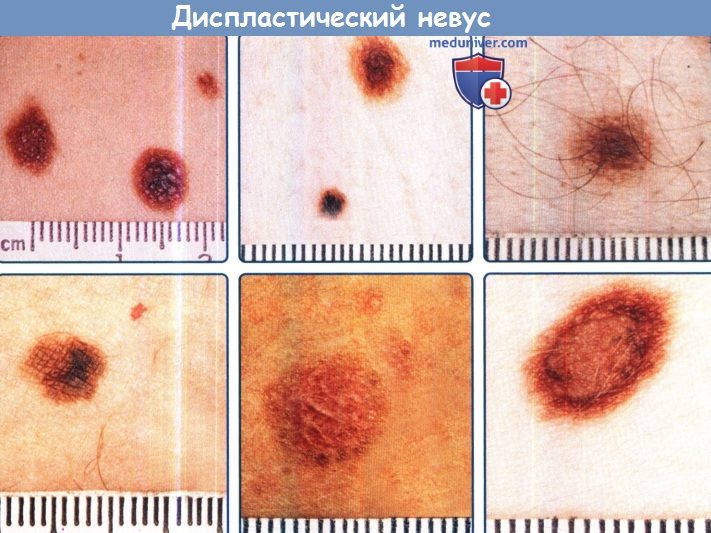
и выступающий уплощенный компонент, а также два из трех других возможных признаков:
неправильные асимметричные очертания, нечеткие границы и различную степень пигментации.
в) Кожные изменения при атипичного меланоцитарного невуса (диспластического невуса). Обычными клиническими критериями для диагноза ДН являются два облигатных признака — диаметр в одном измерении как минимум 5 мм и выраженный плоский компонент и два из трех следующих признаков: неравномерные, симметричные очертания, нечеткие границы и вариабельная пигментация. Гистологические признаки включают наличие картины незрелого или нарушенного роста с лимфоцитарным ответом организма и случайную цитологическую атипию в меланоцитах. Многие исследования показали, что эти клинические и гистологические критерии воспроизводимы среди наблюдателей.
Диспластический невус (ДН) типично встречается чаще всего на периодически открываемых солнцу кожных поверхностях. Эпидемиологические исследования показали, что наиболее частым местом локализации ДН является спина. Однако ДН может встречаться и на минимально открытых солнцу участках, например на закрытых от солнца двойным слоем ягодицах, на груди, волосистой части головы и в лобковой области. У индивидуумов с ДН могут также развиваться невусы, не обязательно атипичные, на ладонных и подошвенных поверхностях и в межпальцевых промежутках кистей и стоп. Для индивидуумов с ДН нетипичны невусы на слизистых оболочках, но они все-таки встречаются.
По сравнению с простыми приобретенными невомеланоцитарными невусами, ДН обычно крупнее, целиком плоские или имеют плоскую кромку с некоторой степенью асимметрии и вариабельной окраской. Возможна также некоторая степень эритемы, вызванной воспалительным инфильтратом в ДН. У одного и того же пациента могут определяться различные образования, однако существует тенденция к определенному постоянству проявлений. И в то же время у разных людей, даже в одной семье, в проявлениях ДН могут быть выявлены очень существенные различия. Любое специфическое образование необходимо оценить с точки зрения особенностей его развития.
г) Ассоциированные симптомы. Меланома является наиболее важным родственным физическим признаком у пациентов с ДН. Большинство меланом развивается в нормальной коже, но могут возникать и в ДН, либо в простых приобретенных невусах. Задача состоит в как можно более ранней идентификации меланомы. В отличие от DN, меланомы будут (1) необычными (признак «гадкого утенка»), что объясняется редкой комбинацией мутаций, вызывающих появление и определяющих тип роста меланом; (2) растущими (вследствие нарушенного контроля роста) и все более и более (3) неоднородными (асимметрия, границы, цвет, дермоскопические структуры, ABCD) вследствие геномной нестабильности. Неоднородные характеристики могут не проявляться в ранних очагах меланомы in situ.
У пациентов с ДН повышено также количество простых приобретенных меланоцитарных невусов. К другим физическим признакам, которые могут повысить риск меланомы у индивидуума с ДН, относятся степень актинической травмы и фенотип кожи, оба эти признака являются независимыми факторами риска меланомы. Наличие хронического актинического повреждения кожи также ассоциируется с повышенным риском меланомы у мужчин с ДН, особенно у пожилых. У индивидуумов с большим количеством веснушек и ДН риск меланомы выше, чем у имеющих ДН, но не имеющих веснушек. ДН и вариации в MC1R повышают риск меланомы у носителей мутации в CDKN2A.
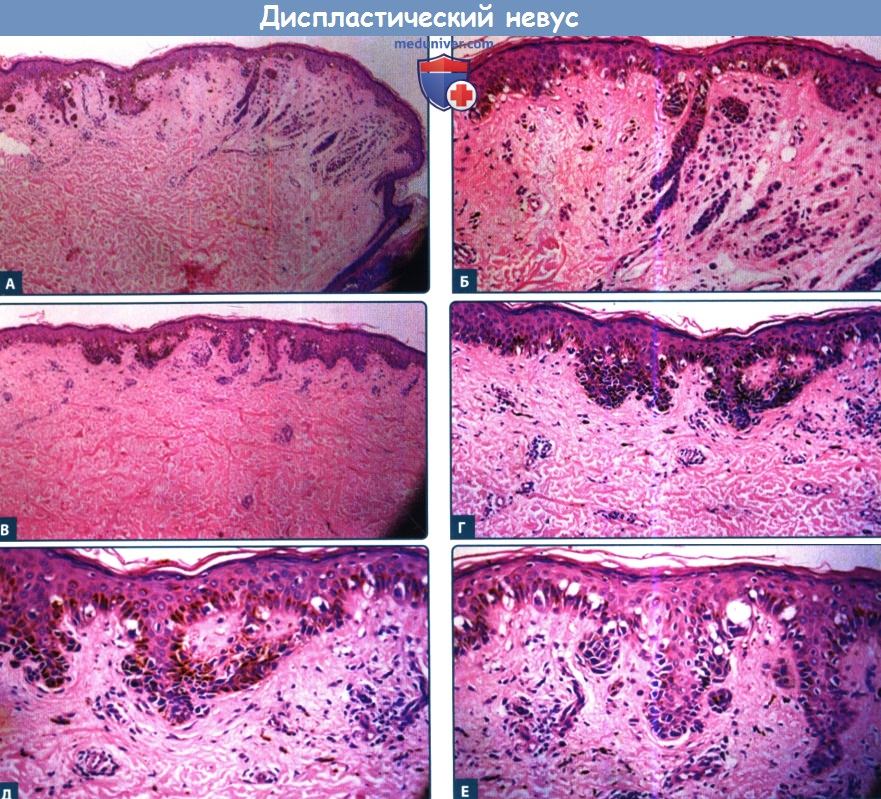
А. Дермальный невус с дисплазией при малом увеличении.
Б. При большем увеличении дисплазия в области «плеча» дермального невуса.
В. Другой участок дисплазии.
Г. При большем увеличении имеется повышенное число меланоцитов без очевидного повышения числа кератиноцитов, со скоплениями меланоцитов по бокам и краям сетчатого слоя.
Д. При большом увеличении ядра меланоцитов являются атипичными и увеличенными, что характерно для эпителиоидной меланоцитарной дисплазии.
Е. Другой участок образования с меланоцитами в виде линейного ряда, что характерно для лентигинозной меланоцитарной дисплазии. Меланоциты не столь увеличены, в отличие от эпителиоидной дисплазии.
Наличие более 30 атипичных меланоцитов и дезорганизация архитектоники образования классифицируются как грубая дисплазия.
д) Гистология диспластического невуса (ДН). Гистологический диагноз ДН устанавливается, исходя из архитектоники очага и его цитологических признаков. К признакам архитектоники очага обычно относится переходный компонент из рассеянных атипичных меланоцитов, который может составлять большую часть невуса, его край или кромку, образуя несколько сетчатых структур, выступающих за дермальный компонент. Выступы сетчатых структур удлиненные, у их верхушек или вдоль сторон скапливаются гнезда меланоцитов, между которыми иногда образуются мостики. В дерме отмечается фиброплазия, часто концентрическая эозинофильная или пластинчатая фиброплазия. Лимфоциты склонны к островковым или периваскулярным скоплениям. К цитологическим признакам относятся атипичные меланоциты с обильной цитоплазмой вдоль дермо-эпидермального соединения, которые на треть или наполовину крупнее, чем меланоциты в окружающей нормальной коже. Ядра могут быть слегка неправильной формы или иметь скопления хроматина. Некоторые из них могут содержать ядрышки.
Дерматопатолог должен сообщить, являются ли границы опухоли чистыми. Важно обсудить с дерматопатологом те очаги, где клиника очага и заключение патолога не совпадают. Маркировка внушающих тревогу участков на биопсийном материале или просмотр дерматоскопических изображений помогают убедиться в том, что особенно тревожные участки изучены и что меланома не пропущена. Несколько групп предложили критерии гистологической градации дисплазии. Эти системы градации помогают определить риск развития меланомы в очаге. В случае очагов с несколькими атипиями может потребоваться повторная эксцизия и строгий контроль после полной эксцизии.
е) Специальные исследования:
1. Дермоскопия. Дермоскопия (дерматоскопия или эпилюминисцентная микроскопия) является полезным вспомогательным методом осмотра очагов. Разработаны несколько групп критериев для дифференцировки невусов, в том числе ДН и меланомы, к которым относятся анализ дермоскопических узоров, правило ABCD, метод Мензиса, список из 7 пунктов, а также сочетание цвета, структуры, симметрии и гомогенности (CASH). Применение дермоскопии повышает точность идентификации меланомы.
Анализ дермоскопических изображений можно применять для последующего контроля, если очаг вызывает некоторое беспокойство, но недостаточно тревожное для эксцизии. Часто дермоскопия применяется для контроля очагов, которые удаляют только в том случае, если обнаруживаются изменения. В одном исследовании с 90-дневным периодом последующего контроля были в ранней стадии идентифицированы меланомы, что помогло избежать ненужных биопсий
2. Фотографирование всей поверхности тела. В процессе клинического ведения пациентов с ДН важным инструментом является фотографирование всей поверхности тела (ФПТ, известное также как картирование родинок). Фотографии являются медицинским протоколом, который позволяет принять решение о том, изменился ли очаг. Изменение очага или отсутствие таких изменений учитывается в процессе принятия решения по поводу необходимости эксцизии. Пациентам с ДН следует рекомендовать метод ФПТ. Меланомы у пациентов, которых регулярно контролируют с помощью клинических фотографий, являются преимущественно меланомами in situ или очень тонкими инвазивными меланомами. ФПТ не только позволяет обнаружить меланому на ранних стадиях, но и помогает избежать ненужных биопсий доброкачественных очагов, понижая тем самым расходы на лечение.
3. Новые визуальные методы исследования. Разрабатываются новые методы визуального обследования, в том числе конфокальная микроскопия, мультиспектральная визуализация, оптическая когерентная томография, ультразвуковое исследование, рамановская спектроскопия, и метод флуоресценции меланина. Все эти методы могут сыграть определенную роль в повышении нашей способности дифференцировать доброкачественные ДН и раннюю меланому.
ж) Осложнения диспластических невусов (ДН). Главным осложнением ДН является меланома. В большинстве исследований «случай-контроль», оценивающих риск меланомы, риск повышается по мере увеличения числа ДН. В то же время даже единичный ДН повышает риск меланомы в два раза. Если таких образований более 10, то риск увеличивается в 12 раз. Мета-анализ 47 исследований выявил 10-кратное повышение риска меланомы (95%, доверительный интервал: 5.0-20.3) при наличии ДН.
Наиболее частым осложнением у пациентов с ДН является рубцевание вследствие многочисленных биопсий. Хотя меланома может развиться в пределах ранее существовавшего невуса или ДН, обычно она возникает на внешне нормальной коже. Удалению подлежат лишь те невусы, которые имеют клинические признаки, подозрительные на меланому.

з) Прогноз и течение диспластического невуса (ДН). Многие пациенты с ДН обращаются к врачу, поскольку встревожены изменениями в родинке, или имеют меланому/диспластические невусы в семейном анамнезе и обеспокоены по поводу связанного с ними риска.
Несмотря на обеспокоенность по поводу меланомы, у большинства индивидуумов с ДН меланома никогда не развивается. Общий риск меланомы у таких пациентов состоит из ряда факторов. Необходимо опросить таких пациентов о меланоме в личном и семейном анамнезе, а также о немеланомном раке кожи, других видах онкологических заболеваний, невусах и воздействии УФ-облучения. У индивидуумов, уже имевших меланому, риск развития еще одной первичной меланомы существенно повышается (риск меланомы в первые 5 лет возрастает в 10 раз). У индивидуумов с ДН, в семьях которых отмечается предрасположенность к меланоме, риск меланомы довольно высокий. Наличие множественных невусов, особенно ДН, является одним из факторов риска, определяющих тех индивидуумов, у которых с наибольшей вероятностью разовьется еще она первичная меланома. Наличие немеланомного рака кожи примерно удваивает риск меланомы, особенно у пожилых мужчин.
Другие виды рака у пациента или членов его семьи, в которой у нескольких человек была меланома, являются поводом для генетического тестирования, если это может изменить клиническое ведение пациента. И, наконец, с повышенным риском меланомы ассоциируется УФ-воздействие (солнечные ожоги с десквамацией, посещение солярия). Частота регулярных осмотров зависит от возможной степени риска (факторы перечислены в предыдущем параграфе) и способности пациента компетентно проводить самостоятельные осмотры. Хотя многие меланомы растут сравнительно медленно, некоторые опухоли способны к очень быстрому росту, поэтому определенного «безопасного» периода не существует. Пациентов из группы очень высокого риска рекомендуется контролировать каждые три месяца (особенно после недавнего диагноза меланомы или другого вида рака кожи). Для большинства пациентов достаточно контрольных осмотров каждые 6 месяцев, и затем каждые 12 месяцев (в зависимости от способности пациента к самостоятельному контролю и уверенности в правильной оценке результатов).
У большинства пациентов, которые наблюдаются в специальных клиниках, специализирующихся на изменениях пигментации, меланомы обнаруживают и удаляют на сравнительно ранних стадиях.
Пациенты должны получить копии фотографий полной поверхности тела (если такие фотографии делаются), а также инструкции по поводу ежемесячного самостоятельного осмотра кожи и по базовым признакам раннего определения меланомы. К осмотру все поверхности кожи пациенты иногда привлекают партнера. Для осмотра требуется настенное зеркало в полный рост и ручное зеркало. Пациенты должны искать очаг необычного вида (непохожий на другие невусы) или растущий очаг. Именно такие очаги могут оказаться ранней меланомой. По мере роста подобных очагов у них проявляются признаки неоднородности (ABCD). Растущий и необычный очаг должен вызвать обеспокоенность, а если в этом очаге развиваются признаки неоднородности, он должен вызвать высокую степень подозрения на раннюю инвазивную меланому.
Следует поощрять также скрининг членов семьи. Хотя природа распространенности ДН в семьях полностью не выяснена, целесообразно осмотреть родственников первой линии пациента с множественными ДН. Если у них также обнаруживаются ДН, к ним применяется такой же профилактический подход.
Пациентов следует проинструктировать по поводу соответствующих солнцезащитных мероприятий. Указания по защите от солнца должны быть такими же, как для профилактики меланомы: избегать полуденного солнца и посещения соляриев, стараться на улице находиться в тени, планировать деятельность на открытом воздухе в ранние утренние или поздние послеполуденные часы, носить защитную одежду и пользоваться солнцезащитными средствами. Такие же меры защиты и такое же поведение рекомендуются для членов семьи пациента, особенно для детей.
Целесообразно также порекомендовать пациенту сообщать о наличии у себя диспластических невусов при посещении других врачей, в частности офтальмолога, гинеколога, стоматолога, а также парикмахера, с тем, чтобы они обращали внимание на любые необычные очаги.
и) Лечение. Терапией диспластического невуса (ДН) является наблюдение. В гистологическом подтверждении наличия у пациента ДН необходимости нет. Удаление диспластического невуса (ДН) кардинально не снижает риск развития меланомы у пациента. Задача состоит в идентификации меланом на максимально ранней стадии и в их удалении для уменьшения риска метастазов. Важно обратить внимание на родинку, которая вызывает обеспокоенность у пациента. Меланомы обычно характеризуются ростом, необычным видом, который постепенно становится все более неоднородным.
Ели очаг вызывает подозрение на меланому, его следует подвергнуть полной эксцизии (при возможности) с видимыми чистыми краями. Тангенциальные биопсии в случае ДН не подходят. Возможна репигментация и повторный рост. Гистологическая оценка таких рецидивирующих очагов затруднительна. Все очаги с подозрением на меланому должен осматривать дерматопатолог, имеющий опыт обследования пигментных очагов и меланом.
к) Профилактика. Основным профилактическим мероприятием при развитии диспластических или простых приобретенных невусов является уменьшение УФ облучения, хотя это еще не доказано. Поскольку имеется все возрастающее число данных в пользу того, что солнечное облучение детской кожи приводит к росту ряда невусов, важным представляется раннее начало мероприятий по защите от солнечного облучения.
- Рекомендуем далее ознакомиться со статьей "Меланома кожи - краткий обзор, эпидемиология"
Редактор: Искандер Милевски. Дата публикации: 4.11.2018

