Причины и факторы риска атеросклероза
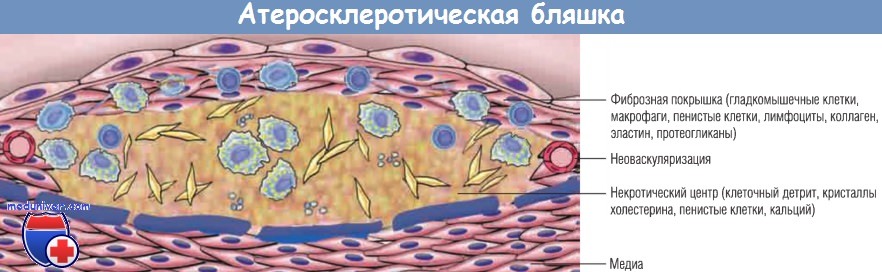
Атеросклероз характеризуется поражениями интимы — атеросклеротическими, или атероматозными, бляшками (атеромами), выступающими в просвет сосуда. Атеросклеротическая бляшка — приподнятое над внутренней поверхностью сосуда мягкое, желтого цвета, бугристое образование, состоящее из липидов (в основном из холестерина и его эфиров), с белесой фиброзной покрышкой. Атеросклеротические бляшки могут не только механически препятствовать кровотоку, но и разрываться, приводя к катастрофическому тромбозу сосудов.
Бляшки также ослабляют медию стенки сосуда, тем самым создавая условия для образования аневризм. Атеросклероз обусловливает более высокую заболеваемость и смертность (более 50% всех случаев смерти) в западных странах, чем любое другое заболевание. Поскольку одним из проявлений атеросклероза является поражение коронарных артерий, эпидемиологические данные об атеросклерозе, как правило, соответствуют смертности от болезней сердца. Например, инфаркт миокарда является причиной почти 25% всех случаев смерти в США.
Кроме того, заболеваемость и смертность ассоциируются с атеросклеротическим заболеванием аорты и сонных артерий, а также инсультом.
Эпидемиология атеросклероза. Практически повсеместно встречающийся в развитых странах атеросклероз гораздо менее распространен в Центральной и Южной Америке, Африке и отдельных районах Азии. Показатель смертности от ИБС в США является одним из наиболее высоких в мире и в 5 раз выше, чем в Японии. Однако заболеваемость ИБС в Японии растет и в настоящее время занимает второе место среди всех причин смерти. Кроме того, японские иммигранты, воспринявшие американский образ жизни и местные традиции питания, приобретают такую же предрасположенность к атеросклерозу, как и другие жители США.
Распространение и тяжесть атеросклероза и ИБС связаны с рядом факторов риска. Некоторые из них являются конституциональными, поэтому немодифицируемыми, другие — приобретенными или относящимися к образу жизни, т.е. потенциально модифицируемыми. Факторы риска атеросклероза и ИБС были установлены в нескольких проспективных исследованиях, проведенных в хорошо изученных популяциях. Наиболее репрезентативные из исследований — Framingham Heart Study и Atherosclerosis Risk in Communities Study. Факторы риска оказывают мультипликативный эффект: 2 фактора риска повышают риск в ~ 4 раза. Если присутствуют 3 фактора риска (например, гиперлипидемия, гипертензия и курение), частота инфаркта миокарда возрастает в 7 раз.

Конституциональными факторами риска атеросклероза и ИБС являются:
- возраст. Играет доминирующую роль. Хотя атеросклероз обыкновенно прогрессирует, клинические проявления обычно наблюдаются в среднем возрасте или позднее. В возрасте 40-60 лет частота инфаркта миокарда возрастает в 5 раз. Число случаев смерти от ИБС увеличивается с каждым десятилетием жизни;
- пол. При прочих равных условиях женщины до менопаузы относительно защищены от атеросклероза и его последствий по сравнению с мужчинами того же возраста. Так, инфаркт миокарда и другие осложнения атеросклероза у женщин этой группы наблюдаются редко, если отсутствуют такие факторы риска, как сахарный диабет, гиперлипидемия, выраженная гипертензия. Однако после менопаузы частота ассоциированных с атеросклерозом заболеваний возрастает, а в последующие годы жизни даже превышает таковую у мужчин. Долгое время полагали, что атеропротективный эффект обусловлен влиянием эстрогенов, однако в некоторых клинических исследованиях не было обнаружено положительного эффекта гормональной терапии в профилактике сосудистых заболеваний.
Установлено, что атеропротективный эффект эстрогенов после менопаузы зависит от возраста, в котором начата терапия. В ранней менопаузе эстрогенотерапия снижает частоту коронарного атеросклероза, но в более позднем периоде эффект остается недоказанным. Помимо атеросклероза с полом связан также ряд параметров, которые могут влиять на исход ИБС. В частности, у женщин наблюдаются отличия в гемостазе, механизме заживления инфаркта и ремоделировании миокарда;
- генетические факторы. Семейный анамнез является наиболее существенным независимым фактором риска развития атеросклероза. Описаны многие менделевские заболевания, ассоциированные с атеросклерозом, например семейная гиперхолестеринемия. Тем не менее этими генетическими заболеваниями можно объяснить лишь небольшой процент случаев атеросклероза. Точно установленная семейная предрасположенность к атеросклерозу и ИБС обычно является многофакторной, связанной с наследованием различных генетических полиморфизмов и накоплением других факторов риска, таких как гипертензия или сахарный диабет.
Модифицируемыми факторами риска атеросклероза и ИБС являются:
- гиперлипидемия, а точнее, гиперхолестеринемия. Относится к одним из самых главных факторов риска развития атеросклероза. Даже в отсутствие других факторов наличие гиперхолестеринемии достаточно для индукции поражений. Основным компонентом сывороточного холестерина, ассоциированным с повышенным риском, является холестерин в составе липопротеинов низкой плотности (ЛПНП) — «плохой» холестерин. Эта форма холестерина поставляется периферическим тканям. Холестерин в составе липопротеинов высокой плотности (ЛПВП) — «хороший» холестерин — мобилизуется из тканей и транспортируется в печень, где экскретируется с желчью. Следовательно, более высокий уровень ЛПВП коррелирует со сниженным риском атеросклероза.
Значительный интерес представляют диетический и фармакологический подходы, направленные на снижение уровня ЛПНП или общего холестерина в плазме и/или повышение содержания ЛПВП в плазме. Большое количество получаемого с пищей холестерина и насыщенных жиров (например, присутствующих в яичных желтках, жирах животного происхождения, масле) повышает уровень общего холестерина в плазме. И наоборот, диета, бедная холестерином и/или с более высоким содержанием полиненасыщенных жиров, снижает уровень общего холестерина в плазме.
Жирные кислоты омега-3 (в изобилии присутствующие в рыбьем жире) оказывают благоприятный эффект, тогда как транс-ненасыщенные жиры (содержатся в хлебобулочных изделиях и маргарине), образующиеся в результате искусственной гидрогенизации полиненасыщенных масел, неблагоприятно отражаются на холестериновом профиле. Физическая нагрузка и умеренное потребление этанола повышают уровень ЛПВП, а ожирение и курение снижают его. Статины — это класс лекарственных средств, понижающих уровень циркулирующего в крови холестерина посредством ингибирования редуктазы гидроксиметил-глутарил-коэнзима А (ГМГ-КоА) — фермента, ограничивающего скорость биосинтеза холестерина в печени;
- артериальная гипертензия. Значение имеют уровни как систолического, так и диастолического давления. Артериальная гипертензия повышает риск ИБС на 60% и служит наиболее важной причиной гипертрофии левого желудочка, часто обнаруживаемой при ИБС;
- курение. Является достоверно установленным фактором риска у мужчин и, предположительно, обусловливает повышение частоты и тяжести атеросклероза у женщин. Курение в течение нескольких лет (ежедневно пачка сигарет или более) в 2 раза увеличивает смертность от ИБС. Прекращение курения существенно снижает риск;
- сахарный диабет. Индуцирует гиперхолестеринемию и заметно увеличивает риск развития атеросклероза. При прочих равных условиях частота инфаркта миокарда при сахарном диабете повышается в 2 раза. Существует также повышенный риск инсульта, а риск гангрены нижних конечностей на фоне атеросклероза возрастает в 100 раз.
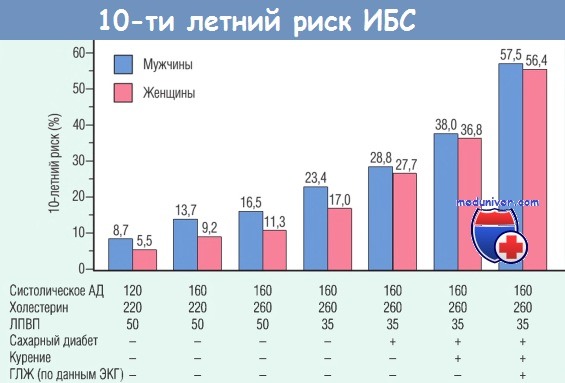
(гиперлипидемия, гипертензия, курение и сахарный диабет).
АД — артериальное давление; ГЛЖ — гипертрофия левого желудочка; ЛПВП — липопротеины высокой плотности; ЭКГ — электрокардиография.
Дополнительные факторы риска. До 20% всех сердечно-сосудистых заболеваний возникает в отсутствие гипертензии, гиперлипидемии, курения и сахарного диабета. Более 75% случаев сердечно-сосудистых заболеваний приходится на долю ранее здоровых женщин с уровнем ЛПНП менее 160 мг/дл (общепринятая пограничная величина, ассоциированная с низким риском). Очевидно, что повышению риска способствуют другие факторы, определение которых имеет значение для клинической практики:
- воспаление. Присутствует на всех стадиях атерогенеза и тесно связано с образованием атеросклеротических бляшек и разрывом сосудистой стенки (см. далее). По мере того как все более очевидной становилась роль воспаления в развитии ИБС, в стратификации общего риска стали учитывать и наличие системного воспаления. С риском ИБС коррелируют некоторые маркеры воспаления. Одним из наиболее простых и чувствительных тестов является определение уровня С-реактивного белка. С-реактивный белок — белок острой фазы воспаления, синтезируемый главным образом в печени. Он индуцирует некоторые триггеры воспаления. Этот белок играет важную роль во врожденном иммунном ответе, опсонизируя бактерии и активируя систему комплемента.
Когда С-реактивный белок секретируют клетки, присутствующие в пораженной атеросклерозом интиме, этот белок активирует местные эндотелиальные клетки и индуцирует протромботическую активность, а также усиливает адгезию лейкоцитов к эндотелию. С-реактивный белок является строгим и независимым предиктором риска развития инфаркта миокарда, инсульта, заболеваний периферических артерий и внезапной сердечной смерти даже среди предположительно здоровых индивидов. Уровень С-реактивного белка включен в алгоритм стратификации риска ИБС. До сих пор отсутствуют прямые доказательства того, что снижение уровня С-реактивного белка уменьшает риск сердечно-сосудистой патологии, но установлено, что прекращение курения, снижение массы тела и физическая нагрузка снижают уровень С-реактивного белка. Использование статинов также снижает уровень С-реактивного белка;
- гипергомоцистеинемия. Клинические и эпидемиологические исследования указывают на тесную связь общего уровня гомоцистеина в сыворотке с заболеванием коронарных артерий, заболеванием периферических сосудов, инсультом и венозным тромбозом. Повышение уровня гомоцистеина может быть вызвано низким потреблением фолатов и витамина B12. Однако остается неясным, можно ли дополнительным приемом фолатов и витамина B12 снизить частоту сердечно-сосудистых заболеваний. Гомоцистеинурия вследствие редкого дефекта метаболизма приводит к повышению уровня гомоцистеина (> 100 мкмоль/л) и заболеванию сосудов;
- метаболический синдром. Характеризуется рядом аномалий, ассоциированных с резистентностью к инсулину. Помимо снижения толерантности к глюкозе у пациентов наблюдаются гипертензия и центральное ожирение. Предполагается, что причиной метаболического синдрома служат аномальные сигналы, идущие от жировой ткани. Дислипидемия приводит к дисфункции эндотелия, вторичной по отношению к повышенному окислительному стрессу. Существует также системное провоспалительное состояние, приводящее к повышению предрасположенности к тромбозу сосудов. Независимо от этиологии метаболический синдром является одним из факторов риска атеросклероза;
- липопротеин (а). Это измененная форма ЛПНП, состоящая из аполипопротеина В-100 (часть ЛПНП), связанного с аполипопротеином А. Уровень липопротеина (а) ассоциируется с риском развития коронарной и цереброваскулярной патологии независимо от уровня общего холестерина или ЛПНП;
- факторы, влияющие на гемостаз. Некоторые маркеры гемостатической и/или фибринолитической функции (например, повышенный уровень ингибитора активатора плазминогена типа 1) являются предикторами основных последствий атеросклероза, включая инфаркт миокарда и инсульт. Появляется все больше данных о том, что тромбин с его прокоагулянтными и провоспалительными эффектами, так же как и тромбоцитарные факторы роста, вносит значимый вклад в развитие местной сосудистой патологии;
- другие факторы. К факторам, ассоциированным с менее выраженным или трудным для количественной оценки риском, относят отсутствие физической нагрузки, напряженный образ жизни, связанный со стрессом (тип личности А), и ожирение (часто ассоциированное с гипертензией, сахарным диабетом, гиперглицеридемией и сниженным уровнем ЛПВП).
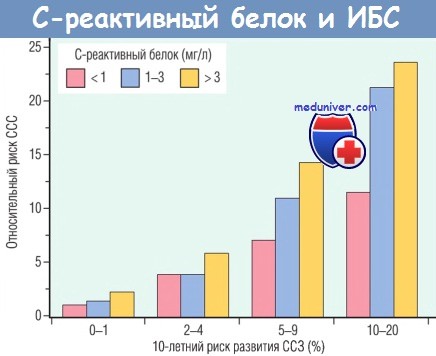
определяемых на основании данных Framingham Heart Study (шкала X).
На шкале Y отмечен относительный риск острых сердечно-сосудистых событий (ССС) (например, инфаркта миокарда).
В каждой группе факторов риска проведена дополнительная стратификация пациентов по уровню С-реактивного белка.
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патогенез) атеросклероза"
Оглавление темы "Атеросклероз и его последствия":- Причины и факторы риска атеросклероза
- Механизмы развития (патогенез) атеросклероза
- Морфология атеросклероза
- Последствия и осложнения атеросклероза
- Механизмы развития аневризмы и ее расслоения
- Механизмы развития и морфология аневризмы брюшной аорты
- Признаки аневризмы брюшной аорты
- Признаки аневризмы грудной аорты
- Механизмы развития (патогенез) расслоения аорты
- Морфология расслоения аорты

