Последствия и осложнения атеросклероза
Крупные артерии эластического типа (например, аорта, сонные и подвздошные артерии), крупные и среднего калибра мышечные артерии (например, коронарные и подколенные артерии) являются основными мишенями для атеросклероза. Симптоматика атеросклероза наиболее часто связана с поражением артерий сердца, головного мозга, почек и нижних конечностей.
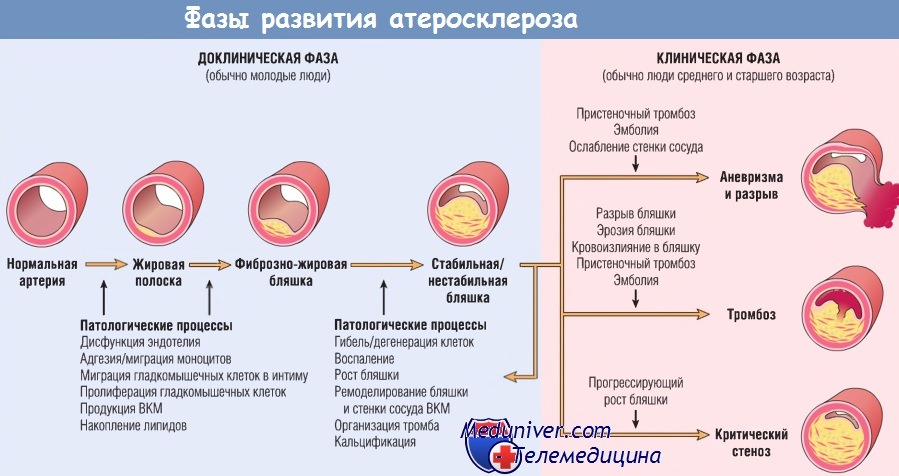
Инфаркт миокарда, инсульт (инфаркт головного мозга), аневризмы аорты и гангрена нижних конечностей — главные последствия атеросклероза. Развитие, основные морфологические признаки и патологические процессы атеросклероза в схематическом виде представлены на рисунке ниже. Исход заболевания зависит от размера пораженных сосудов, стабильности бляшек и степени дегенерации подлежащей артериальной стенки:
- мелкие сосуды могут оказаться окклюзированными, что еще больше снижает перфузию дистально расположенных тканей;
- разрыв бляшки может привести к эмболии дистального сосуда или к острому (часто катастрофическому) тромбозу;
- разрушение подлежащей сосудистой стенки может привести к образованию аневризмы с вторичным разрывом и/или тромбозом.
а) Стеноз. Атеросклеротические бляшки в мелких артериях постепенно закрывают просвет сосудов, ограничивая кровоток и приводя к ишемическому повреждению. На ранних стадиях стеноза направленное кнаружи ремоделирование медии сосуда имеет тенденцию сохранять диаметр просвета по мере того, как происходит тотальное расширение сосуда.
Однако существует предел ремоделирования кнаружи, и в конце концов бляшка перекрывает кровоток. Критический стеноз — это своеобразный Рубикон, когда непроходимость сосуда (окклюзия) существенно ограничивает кровоток и потребность тканей в кислороде и питательных веществах начинает превышать их доставку.
В коронарной циркуляции и в других артериальных системах критический стеноз обычно возникает при фиксированной окклюзии 70% площади просвета пораженного сосуда. При таком стенозе у пациентов появляется классический симптом — боль в груди при физическом напряжении (так называемая стабильная стенокардия).
Внезапный разрыв бляшки — наиболее опасное осложнение. Атеросклероз проявляется и хронически сниженной артериальной перфузией, например окклюзией брыжеечной артерии с ишемией кишечника, хронической ИБС, ишемической энцефалопатией и перемежающейся хромотой (сниженной перфузией конечностей). Эффекты сосудистой окклюзии в конечном счете зависят от доставки артериальной крови и метаболических потребностей пораженной ткани.
б) Острые изменения бляшки. Вслед за эрозией или разрывом бляшки, как правило, происходит частичный или полный тромбоз сосудов, приводящий к острому некрозу ткани (например, миокарда или головного мозга).
Изменения бляшек подразделяют на три общие категории:
- образование и разрывы трещин, затрагивающие высокотромбогенные компоненты бляшки;
- эрозия и изъязвление, в результате которых воздействию кровотока подвергается тромбогенная субэндотелиальная базальная мембрана;
- кровоизлияние в атеросклеротическую бляшку, увеличивающее ее объем.
Установлено, что у пациентов с инфарктом миокарда и острым коронарным синдромом повреждение, вызвавшее такие клинические проявления, не всегда было тяжелым стенозирующим и гемодинамически выраженным.
Патологоанатомические и клинические исследования показывают, что большинство бляшек, подвергшихся внезапному разрыву и вызвавших окклюзию коронарных сосудов, до этого обусловливали лишь слабую или умеренную степень стеноза просвета сосуда. Из этого следует неутешительный вывод, что для лиц, не имеющих на данный момент симптомов, существует реальный, но непредсказуемый риск катастрофических коронарных событий. К сожалению, в настоящее время невозможно заранее выявить тех людей, у которых произойдет разрыв бляшки или последующий тромбоз.
Внезапные изменения конфигурации бляшек и тромбоз индуцируются комплексным влиянием внутренних факторов (например, структуры и состава бляшек) и внешних факторов (например, кровяного давления и реактивности тромбоцитов). Разрыв бляшки свидетельствует о том, что она была не в состоянии противостоять механическому напряжению, обусловленному силой сдвига.
Рассмотрим внутренние и внешние факторы, влияющие на разрыв бляшки. Следует напомнить, что структура бляшки является динамической и это может существенно увеличивать риск ее разрыва. Так, бляшки, содержащие большие участки, заполненные пенистыми клетками и внеклеточными липидами, а также бляшки, у которых фиброзная покрышка тонкая или содержит немного гладкомышечных клеток или кластеры воспалительных клеток, более склонны к разрыву, поэтому эти атеросклеротические бляшки называют нестабильными бляшками.
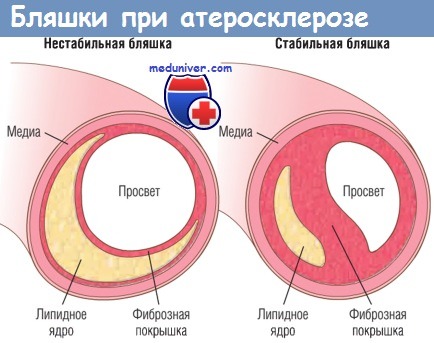
Стабильные бляшки имеют плотную коллагеновую и утолщенную фиброзную покрышку с минимальным воспалением и небольшим липидным центром,
тогда как нестабильные бляшки (склонные к разрыву) характеризуются тонкой фиброзной покрышкой,
крупным липидным ядром и выраженным воспалением.
Установлено также, что фиброзная покрышка подвергается постоянному ремоделированию, которое может сделать ее чувствительной к острым нарушениям. Коллаген — основной структурный компонент фиброзной покрышки, который обеспечивает ее механическую прочность и стабильность. Таким образом, на стабильность бляшки влияет баланс синтеза и деградации коллагена.
Коллаген в атеросклеротической бляшке образуется в основном гладкомышечными клетками, поэтому утрата этих клеток приводит к ослаблению фиброзной покрышки. Кроме того, метаболизм коллагена контролируют матриксные металлопротеиназы (ММР) — ферменты, продуцируемые в основном макрофагами, присутствующими в атеросклеротической бляшке. Активность ММР модулируют тканевые ингибиторы матриксных металлопротеиназ (TIMP), образуемые эндотелиальными, гладкомышечными клетками и макрофагами.
Воспалительный процесс в бляшке приводит к деградации коллагена и снижению его синтеза, тем самым снижая механическую прочность фиброзной покрышки. Следует отметить, что статины могут оказывать благоприятный терапевтический эффект, не только снижая уровень циркулирующего холестерина, но и стабилизируя бляшки за счет снижения воспаления.
Важное влияние на стабильность бляшки оказывают и внешние факторы. Так, адренергическая стимуляция способна повысить артериальное давление или индуцировать местную вазоконстрикцию, тем самым усиливая физическое стрессорное воздействие на бляшку. На практике адренергическая стимуляция, ассоциированная с утренним пробуждением и вставанием человека, может вызвать резкий подъем кровяного давления (а вслед за этим повышение реактивности тромбоцитов).
Это объясняет причинную связь выраженной циркадной периодичности со временем наиболее частого развития острого инфаркта миокарда (между 6 и 12 час утра). Сильный эмоциональный стресс также может способствовать разрыву бляшки. Например, при таких катастрофах и бедствиях, как землетрясения, террористические акты, увеличивается количество случаев внезапной смерти.
Важно отметить, что не все разрывы бляшки приводят к окклюзионному тромбозу с катастрофическими последствиями. Иногда разрыв бляшки и последующие агрегация тромбоцитов и тромбоз представляют собой распространенные, повторные и часто клинически бессимптомные осложнения атеросклероза. Заживление таких субклинических разрывов бляшки и наслаивающийся тромбоз — важный механизм роста атеросклеротических бляшек.
в) Тромбоз. Частичный или полный тромбоз, ассоциированный с разрывом бляшки, является ключевым моментом патогенеза острых коронарных синдромов. В наиболее тяжелой ситуации тромбоз сопутствует частично стенозирующей бляшке, приводя к полной окклюзии сосуда. При других вариантах коронарного синдрома закрытие просвета сосуда тромбом бывает, как правило, неполным. Со временем тромб может размягчаться и уменьшаться в размерах.
Пристеночный тромб в коронарной артерии может превратиться в эмбол. На практике небольшие фрагменты тромботических масс в сосудах микроциркуляции миокарда и микроинфаркты обнаруживаются при аутопсии пациентов, умерших внезапно или после фатального коронарного синдрома. Наконец, тромб является сильным активатором множественных пролиферативных сигналов в гладкомышечных клетках, эти сигналы могут способствовать развитию атеросклеротических поражений.
г) Вазоконстрикция. При сужении просвета сосуда увеличивается местное механическое напряжение, которое потенцирует разрыв бляшки. Вазоконстрикцию в местах локализации бляшек стимулируют:
(1) циркулирующие адренергические агонисты;
(2) высвобождаемые местно тромбоцитарные факторы роста;
(3) нарушение баланса факторов дилатации (например, оксида азота) и факторов констрикции (например, эндотелина) как результат дисфункции эндотелия;
(4) медиаторы, высвобождаемые из периваскулярных воспалительных клеток.
Видео механизм развития атеросклероза (патогенез)
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития аневризмы и ее расслоения"
Оглавление темы "Атеросклероз и его последствия":- Причины и факторы риска атеросклероза
- Механизмы развития (патогенез) атеросклероза
- Морфология атеросклероза
- Последствия и осложнения атеросклероза
- Механизмы развития аневризмы и ее расслоения
- Механизмы развития и морфология аневризмы брюшной аорты
- Признаки аневризмы брюшной аорты
- Признаки аневризмы грудной аорты
- Механизмы развития (патогенез) расслоения аорты
- Морфология расслоения аорты

