Механизмы развития (патогенез) бронхоэктатической болезни
Бронхоэктатическая болезнь — это заболевание, характеризующееся необратимым расширением бронхов и бронхиол (бронхоэктазы) вследствие разрушения их гладкомышечной ткани и эластического каркаса на фоне хронической некротизирующей инфекции. Бронхоэктазами считают только постоянно существующие расширения бронхов. Обратимые бронхоэктазы часто возникают при вирусных и бактериальных пневмониях.
В настоящее время в связи с улучшением скрининга легочных инфекций бронхоэктазы являются редкой патологией. Бронхоэктатическая болезнь развивается в различных условиях:
- врожденные нарушения и наследственные заболевания, в т.ч. кистозный фиброз, внутридолевая секвестрация легких, иммунодефицитные состояния, первичная цилиарная дискинезия (синдром неподвижных ресничек) и синдром Картагенера;
- постинфекционные осложнения, в т.ч. при некротизирующей пневмонии, вызванной бактериями (М. tuberculosis, S. aureus, Н. influenzae, Pseudomonas spp.), вирусами (аденовирусом, вирусом гриппа, ВИЧ) и грибами (Aspergillus spp.);
- бронхиальная обструкция опухолевой тканью, инородными телами, а иногда и слизистыми пробками, при которых бронхоэктазы локализуются в сегменте легких дистальнее места обструкции;
- другие заболевания, в т.ч. ревматоидный артрит, СКВ, воспалительные заболевания кишечника и состояния после трансплантации (болезнь «трансплантат против хозяина» после пересадки костного мозга).
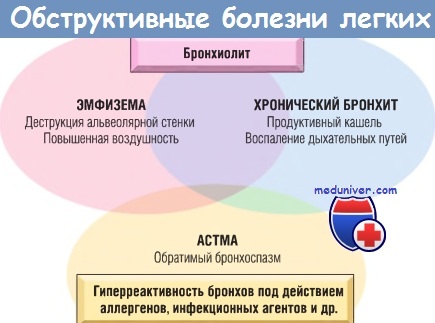
Заболевания вызывает один внешний триггер, например курение.
а) Этиология и патогенез. Обструкция и инфекции являются основными условиями, способствующими образованию бронхоэктазов. Вполне вероятно, что для развития развернутой картины поражения необходимы оба фактора, хотя каждый из них может стать ведущим.
В исходе бронхиальной обструкции нарушается нормальный механизм клиренса, что приводит к скоплению секрета и воспалению дыхательных путей дистальнее обструкции. И наоборот, тяжелые инфекции бронхов приводят к воспалению, часто с некрозом, фиброзом и в конечном счете с расширением дыхательных путей.
Эти механизмы (обструкция и инфекция) наиболее очевидны при тяжелой форме бронхоэктатической болезни, связанной с кистозным фиброзом. При кистозном фиброзе первичным фактором является нарушение транспорта ионов, приводящее к нарушению мукоцилиарного клиренса и накоплению обильных вязких выделений, вызывающих обструкцию дыхательных путей.
В результате происходит повышение восприимчивости к бактериальным инфекциям, которые в дальнейшем дополнительно повреждают дыхательные пути. При повторных инфекциях повреждение бронхиальных стенок усугубляется с разрушением поддерживающей гладкомышечной ткани и эластического каркаса, фиброзированием и дальнейшей дилатацией бронхов. Мелкие бронхиолы в большей степени страдают в результате процессов фиброзирования экссудата в их просветах и их стенок (облитерирующий бронхиолит).
При первичной цилиарной дискинезии (аутосомно-рецессивное заболевание с переменной пенетрант-ностью и частотой 1 случай на 15—40 тыс. рождений) нарушается функция ресничек эпителиальных клеток, что способствует задержке секрета в бронхах и развитию рецидивирующих инфекций, которые, в свою очередь, приводят к формированию бронхоэктазов.
Заболевание наблюдается у пациентов с отсутствием или укорочением плечей молекулы динеина, отвечающего за согласованное биение ресничек. У 50% пациентов с первичной цилиарной дискинезией есть синдром Картагенера (бронхоэктазы, синусит и инверсия внутренних органов или аномалии расположения непарных органов). Нарушение функции ресничек влияет на созревание клеток в эмбриогенезе, в результате происходит инверсия внутренних органов. Мужчины с данным заболеванием, как правило, бесплодны в результате обездвиженности сперматозоидов.
Аллергический бронхолегочный аспергиллез — заболевание, развивающееся в результате реакции гиперчувствительности на гриб A. fumigatus. Это заболевание также является значимым осложнением бронхиальной астмы и кистозного фиброза. Для заболевания характерны наличие в сыворотке высокого уровня IgE (антител к Aspergillus spp.), интенсивное эозинофильное воспаление дыхательных путей и образование слизистых пробок, играющих главную патогенетическую роль.
Существует доказательство того, что патогенетическое значение также могут иметь нейтрофильное воспаление и относительный дефицит противовоспалительных цитокинов, таких как IL-10. Клиническое течение сопровождается периодами обострения и ремиссии, которые могут привести к развитию проксимальных бронхоэктазов и фиброзной болезни легких.

На поверхности разреза легких видны расширенные периферические бронхи,
заполненные слизисто-гнойным экссудатом.
б) Морфология. Бронхоэктазы, как правило, возникают в нижних долях обоих легких, преимущественно по вертикальному пассажу вдыхаемого воздуха, и наиболее выражены в более дистальных бронхах и бронхиолах. При опухолях или попадании инородных тел бронхоэктазы могут локализоваться в одном сегменте легкого. Дыхательные пути расширены, их диаметр иногда в 4 раза больше по сравнению с нормальными размерами.
Характерно, что бронхи и бронхиолы расширены в такой степени, что становятся видимыми невооруженным глазом в субплевральных отделах. В отличие от этого в нормальных легких бронхи не визуализируются на расстоянии ближе 2-3 см от плевральных поверхностей. На поверхности среза легких определяются бронхоэктазы, которые выглядят как кисты со слизистогнойным содержимым.
Гистологические изменения варьируют в зависимости от активности и выраженности заболевания. В классических случаях в просветах бронхоэктазов выявляются скопления воспалительного экссудата, содержащего десквамированный эпителий, воспалительная инфильтрация стенок бронхов и бронхиол и изъязвления слизистой. В слизистой оболочке можно увидеть псевдостратификацию и плоскоклеточную метаплазию бронхиального эпителия. В некоторых случаях глубокий некроз стенки бронха или бронхиолы приводит к абсцессу легкого.
Фиброзирование стенок бронхов, бронхиол и перибронхиолярной паренхимы в хронических случаях может вызвать частичную или полную облитерацию просветов бронхиол.
Обычно из бронхоэктазов высеивается смешанная флора, содержащая стафилококки, стрептококки, пневмококки, кишечные микроорганизмы, анаэробные и микроаэрофильные бактерии (особенно у детей), а также Н. influenzae и Р. aeruginosa. При аллергическом бронхолегочном аспергиллезе гифы гриба можно увидеть с помощью специальных красителей в слизистовоспалительном содержимом дилатированных сегментарных бронхов. На поздних стадиях болезни гриб может проникать в стенки бронха.
в) Клинические признаки. Бронхоэктатическая болезнь сопровождается тяжелым кашлем с отхаркиванием зловонной, иногда кровавой мокроты, в тяжелых случаях — с одышкой и ортопноэ. Иногда развивается опасное для жизни кровохарканье. Эти симптомы часто имеют эпизодический характер и инициируются инфекцией верхних дыхательных путей или контактом с новым патогенным агентом.
Приступы кашля возникают особенно часто по утрам, когда из-за изменения положения тела накопившийся гной перемещается из мелких бронхов в более крупные и трахею. Обструктивная дыхательная недостаточность может привести к заметной одышке и цианозу. Легочное сердце, абсцессы головного мозга, амилоидоз — редкие осложнения бронхоэктатической болезни. Средняя продолжительность жизни больных увеличилась почти в 2 раза благодаря усовершенствованию методов лечения, в т.ч. антибиотикотерапии и физиотерапии.
- Рекомендуем ознакомиться со следующей статьей "Классификация рестриктивных болезней легких"
Оглавление темы "Патогенез болезней легких":- Механизмы развития (патогенез) отека легких
- Механизмы развития (патогенез) острого повреждения легких и ОРДС
- Механизмы развития (патогенез) острой интерстициальной пневмонии
- Классификация хронических диффузных болезней легких
- Классификация обструктивных болезней легких
- Механизмы развития (патогенез) эмфиземы легких
- Механизмы развития (патогенез) хронического бронхита
- Механизмы развития (патогенез) астмы
- Механизмы развития (патогенез) бронхоэктатической болезни
- Классификация рестриктивных болезней легких

