Оценка состояния и начальные мероприятия медицинской помощи при множественной травме
После того как будут соблюдены все принципы, направленные на обеспечение безопасности, взаимодействия и определения приоритетности оказания медицинской помощи, внимание переключается на отдельно взятых пациентов. Здесь также необходим систематизированный подход, включающий в себя такие составляющие, как готовность, внимательность и специальные навыки.
а) Готовность. Понимание характера окружающей среды, особенностей повреждения транспортного средства и механизма самой аварии могут помочь оказывающему помощь врачу предсказать вероятный характер имеющихся у пострадавшего повреждений и, следовательно, способствовать раннему их выявлению.
Например, выброс пострадавшего из транспортного средства или смерть одного из участников аварии увеличивают вероятность наличия у пострадавшего серьезных травм. Вдавливание частей корпуса автомобиля или внедрение их в салон машины позволяет предположить наличие у пострадавших определенных повреждений; повреждение лобового стекла, возникшее в результате воздействия со стороны салона автомобиля, является признаком удара о стекло головой и вероятного наличия у пострадавших травмы головы, челюстно-лицевой области и шеи.
Блокирование пострадавшего в салоне в сочетании с возникшим пожаром часто связано с развитием у пострадавшего термоингаляционных поражений.
б) Внимательность. Распознавание повреждений основывается на быстром и систематизированном опросе и обследовании пострадавшего. В первую очередь оценивается состояние дыхательных путей, функций дыхания и кровообращения — т.н. система «АВС» — Airway (дыхательные пути), Breathing (дыхание), Circulation (кровообращение).
Быстро оценить состояние пострадавшего можно, задав ему ряд вопросов и оценивая характер вербального контакта: сохранение способности разговаривать свидетельствует о том, что перфузия головного мозга и оксигенация крови достаточные, а проходимость дыхательных путей сохранена, пациент дышит, гемодинамика его также адекватна.
Травмы головы, сопровождающиеся утратой сознания, являются наиболее частой причиной развития обструкции дыхательных путей и следующими за ней гипоксемией и гиперкапнией; невыполнение пострадавшим простых команд и отсутствие реакции на болевые раздражители свидетельствуют о развитии глубокой комы. Доступ к блокированному пострадавшему может быть достаточно затруднен, однако и в этой ситуации обычно можно оценить состояние дыхательных путей, функции дыхания, наличие пульса на периферических артериях и состояние периферического кровообращения, наличие травм головы, груди, живота, таза и конечностей.
Первичная оценка пострадавшего является руководством к проведению мероприятий неотложной медицинской помощи и диктует то, насколько быстро необходимо извлечь пострадавшего и транспортировать его в лечебное учреждение.
в) Начальные лечебные мероприятия при множественной травме. Приоритетом лечебных мероприятий является лечение в первую очередь состояний, представляющих непосредственную угрозу жизни пострадавшего, при этом традиционно используется система ABCDE. Исключением в данном случае будут только пострадавшие с наружным кровотечением из периферических сосудов. Опыт военных конфликтов показал, что кровотечение из ранений конечностей является ведущей причиной смерти раненых в бою, причем большинства таких смертей можно было бы избежать.
Последнее обстоятельство привело к созданию принципа САВС, где С означает угрожающее кровотечение (catastrophic haemorrhage) (Hodgetts et al.). В таком случае в первую очередь необходимо остановить угрожающее жизни наружное кровотечение, а уже потом следовать обычной последовательности АВС.
Поскольку пострадавший с обструкций дыхательных путей может погибнуть в течение нескольких минут, то приоритетом является именно сохранение проходимости дыхательных путей. После восстановления проходимости дыхательных путей пострадавшему необходимо обеспечить подачу кислорода, при неадекватном самостоятельном дыхании осуществляется механическая вентиляция легких. На втором этапе необходимо компенсировать недостаточность кровообращения, в первую очередь, конечно, путем остановки наружного кровотечения, после чего осуществляется катетеризация вены, однако назначение инфузий необходимо проводить с осторожностью.
В ходе мероприятий неотложной медицинской помощи всегда необходимо помнить, что у пострадавшего может иметь место травма шейного или грудо-поясничного отдела позвоночника. Необходимо иммобилизировать шейный отдел позвоночника и продолжать иммобилизацию до тех, пока травма шеи не будет полностью исключена. Иммобилизация шейного отдела позвоночника может осуществляться двумя способами: ручная иммобилизация или иммобилизация с помощью двух расположенных по обе стороны от головы блоков, с помощью ремней или ригидного воротника-головодержателя.
Иммобилизация грудо-поясничного отдела позвоночника осуществляется посредством фиксации пострадавшего ремнями на длинных носилках для пострадавших с травмами позвоночника или другом подобном приспособлении.
1. Дыхательные пути. Восстановление проходимости дыхательных путей на начальном этапе осуществляется с использованием ручного маневра, заключающегося в подъеме подбородка и выдвижении нижней челюсти; запрокидывать голову при этом не следует, ее необходимо удерживать в нейтральном положении. Если в дыхательных путях присутствует кровь, слюна или рвотные массы, то их необходимо эвакуировать. Если ручной маневр оказывается неэффективным, то для предотвращения западения языка и перекрытия тем самым просвета глотки необходимо с соблюдением необходимых мер предосторожности установить орофарингеальный или назофарингеальный воздуховод.
Назофарингеальный воздуховод особенно полезен в тех случаях, когда у пострадавшего с обструкцией дыхательных путей отмечается очень высокий тонус жевательных мышц, препятствующий установке орофарингеального воздуховода, однако назофарингеальный воздуховод следует использовать с осторожностью у пострадавших с клинически явными переломами основания черепа. При недостаточной эффективности описанных манипуляций существует еще ряд приспособлений, которые устанавливаются выше надгортанника, одним из которых является ларингеальная маска, которая также может применяться в сложных ситуациях.
Наиболее надежным является восстановление проходимости дыхательных путей посредством интубации трахеи или крикотиреотомии, однако проведение данных манипуляций у блокированного на месте аварии пострадавшего весьма затруднительно. Без использования анестетиков и миорелаксантов интубация пострадавшего возможна лишь в случае исчезновения тонуса жевательных мышц и защитных рефлексов, что наблюдается у пациентов, находящихся в критическом состоянии и предшествует остановке сердечной деятельности.
Вероятность выживания таких пострадавших даже при успешной интубации, к сожалению, очень низкая, хотя интубация в быстрой последовательности с использованием индукции анестезиологическими препаратами все еще остается золотым стандартом восстановления проходимости дыхательных путей у тяжелораненых, поскольку именно интубация является наиболее надежным средством, позволяющим избежать ненужной утечки воздуха и аспирации.
Не следует предпринимать длительных попыток интубации трахеи без поддержания эффективной оксигенации крови и вентиляции легких: пострадавшие умирают не от того, что их не удается заинтубировать, они умирают от гипоксемии и гиперкапнии. Накопленный к настоящему времени опыт свидетельствует о том, что индукцию и интубацию в быстрой последовательности должны применять только врачи, обладающие определенным уровнем анестезиологических навыков.
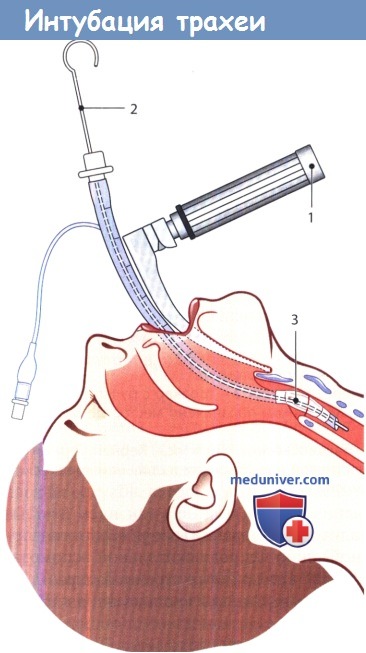
Эндотрахеальная трубка введена с помощью ларингоскопа Макинтоша (1) и находящегося в ней клинка.
После введения эндотрахеальной трубки (2), манжету (3) на ее конце раздувают.
Видео урок интубации трахеи
2. Функция дыхания. После того как будет восстановлена проходимость дыхательных путей, оценивается адекватность самостоятельного дыхания пострадавшего. Если самостоятельное дыхание адекватно, то пострадавшему назначается ингаляция кислорода через высокопоточную нереверсивную маску с резервуаром. Кислородная смесь с концентрацией кислорода 85% подается со скоростью 15 л/мин., более низким концентрациям кислорода в данной ситуации места быть не должно.
Если возникают какие-либо сомнения относительно адекватности самостоятельного дыхания, тогда вентиляция легких должна поддерживаться с помощью маски с дыхательным мешком.
Эта маска должна соединяться с резервуаром, в который со скоростью 15 л/мин. подается кислород. Вентиляция с помощью маски является весьма нелегкой задачей даже при создании идеальных условий для ее проведения, однако эффективность ее можно увеличить, если вентиляцию будут проводить два человека: один должен прижимать маску к лицу обеими руками и одновременно удерживать нижнюю челюсть в выдвинутом состоянии, обеспечивая тем самым открытие дыхательных путей, а другой осуществляет вентиляцию с помощью дыхательного мешка.
Адекватность оксигенации крови оценивается клинически (по цвету губ, которые не должны быть цианотичными) либо с помощью пульсоксиметра. Адекватность вентиляции оценивается клинически по экскурсии грудной клетки и наличию дыхательных шумов при аускультации, либо, при наличии ларингеальной маски или интубационной трубки, с помощью химического или электронного анализатора концентрации углекислого газа в выдыхаемом воздухе в конце выдоха (end-tidal carbon dioxide, сокр. EtCO2).
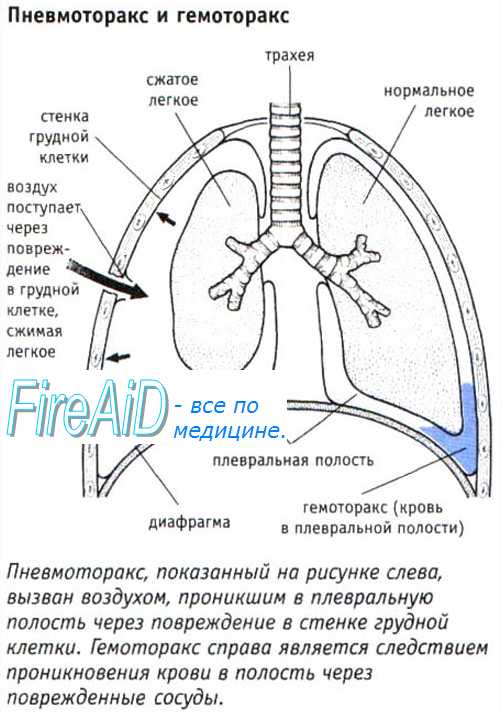
Отсутствие дыхательных шумов при аускультации может свидетельствовать о наличии пневмоторакса или гемоторакса и сочетаться с отклонением трахеи и высоким тимпаническим перкуторным звуком, что свидетельствует о напряженном пневмотораксе. Напряженный пневмоторакс является жизнеугрожающим состоянием и требует немедленной декомпрессии с помощью широкопросветной (14G) внутривенной канюли, которая вводится в плевральную полость во втором межреберье по средне-ключичной линии.
Эта манипуляция позволяет перевести напряженный пневмоторакс в простой, окончательное лечение простого пневмоторакса у пострадавших, находящихся на спонтанном дыхании, заключается в дренировании плевральной полости с помощью широкопросветной трубки, которая устанавливается в пятом межреберье кпереди от средне-подмышечной линии и подключается к клапанной системе типа Хаймлиха. Однако если у пострадавшего только простой пневмоторакс, он самостоятельно дышит и состояние его остается стабильным, его необходимо как можно скорей транспортировать в лечебное учреждение.
При открытом или клапанном пневмотораксе следует наложить окклюзионную повязку, при этом она фиксируется к коже только с трех сторон, четвертая сторона оставляется открытой во избежание развития напряженного пневмоторакса.
Вентиляция легких с положительным давлением может ускорить развитие на фоне простого пневмоторакса напряженного. При интубации пострадавшего, проведении механической вентиляции легких и появлении подозрения на развитие пневмоторакса выполняется простая торакостомия в пятом межреберье кпереди от средне-подмышечной линии. Это позволяет разгрузить напряженный пневмоторакс при сохранении дыхательной экскурсии легкого за счет его механической вентиляции. Техника торакостомии заключается в следующем: тотчас выше шестого ребра кпереди от средне-подмышечной линии выполняется горизонтальный разрез кожи длиной 3 см, подлежащие ткани тупо разделяются с помощью длинного прямого зажима, пока последний не достигнет плевральной полости.
Торакостома расширяется пальцем, с помощью которого необходимо убедиться в том, что в ране отсутствуют жизненно важные образования.
3. Кровообращение. Временная остановка наружного кровотечения достигается, если возможно, путем наложения давящей повязки и придания конечности возвышенного положения. Другими методами временной остановки кровотечения являются тампонирование раны, использование жгута-закрутки, прижатие кровоточащего сосуда вне раны и наложение турникета; также на любом из этапов могут использоваться гемостатические повязки (Lee et al.).
Использование жгута-закрутки предполагает наложение непосредственно на рану обычной повязки, которая затем фиксируется с помощью другой повязки, завязывающейся узлом над раной. Под узел помещается ручка или любой другой подобный предмет, с помощью которого повязка закручивается, усиливая тем самым давление на источник кровотечения, после остановки кровотечения закрутка фиксируется.
Использование турникетов в структуре мероприятий догоспитальной медицинской помощи при травмах мирного времени на сегодняшний день себя несколько дискредитировало из-за значительного числа серьезных осложнений. Неправильно наложенный турникет может способствовать усилению кровотечения (ввиду эффекта венозного жгута), приводить к развитию ишемии дистальных отделов конечности, может вызвать прямое повреждение кожи, мышц и нервов в зоне его наложения. Однако при ранениях конечности, сопровождающихся массивным кровотечение, использование турникета является оправданным, поскольку может спасти пострадавшему жизнь. Показаниями к использованию турникетов в мирное время являются следующие состояния (Hodgetts et al.):
- жизнеугрожающее кровотечение из раны конечности при огнестрельных, колото-резаных ранениях, промышленных и сельскохозяйственных травмах; кровотечения при травматических отрывах конечностей;
- кровотечение из раны конечности, не останавливаемое путем прямого прижатия кровоточащего сосуда в ране или в случаях, когда такое прижатие невозможно из-за отсутствия доступа к ране, например, когда пострадавший блокирован; большое число пострадавших и недостаточность человеческих ресурсов, т.е. условия, в которых другие способы остановки кровотечения неприменимы.
Если ситуация позволяет, необходимо в крупную периферическую вену установить широкопросветный катетер либо обеспечить внутрикостный доступ, в последнем случае применяются такие устройства, как EZ-IO®, FASTI™ или BIG Bone Injection Gun. При назначении внутривенной инфузионной терапии вне стен лечебного учреждения необходимо соблюдать осторожность, поскольку быстрое введение большого объема жидкости может привести к повышению артериального давления и возобновлению ранее прекратившегося кровотечения. Артериальное давление вновь снизится, а разведение крови приведет к усугублению анемии.
Показано, что внутривенное введение раненым с кровотечениями больших объемов жидкости достоверно приводит к увеличению числа летальных исходов, поэтому в Великобритании в настоящее время принят алгоритм (National Institute for Clinical Excellence, 2004), согласно которому рекомендуется титровать объем вводимой жидкости исходя из наличия пульса на лучевой артерии и вводить растворы болюсно в объеме 250 мл за один раз, предпочтение должно отдаваться кристаллоидным растворам, таким как Рингер-лактат или раствор Хартманна (большие объемы 0,9% раствора хлорида натрия могут приводить к развитию гиперхлоремического ацидоза, чего следует избегать).
Наличие тяжелого, не отвечающего на проводимые мероприятия шокового состояния, скорее всего является результатом продолжающегося наружного или внутреннего кровотечения (в плевральную и брюшную полость, в клетчатку таза или мягкие ткани при множественных переломах длинных трубчатых костей) (в отношении кровотечений существует поговорка «onto the floor and four more» (дословно — «на пол- и еще четыре»)). Таким образом, кроме видимого массивного наружного кровотечения, возможно еще четыре локализации источника массивной кровопотери: плевральная полость, брюшная полость, забрюшинное пространство и мягкие ткани таза и бедра.
Снижение сердечного выброса может наблюдаться при напряженном пневмотораксе и тампонаде сердца. Тампонада сердца чаще встречается при проникающих ранениях грудной клетки в зоне, ограниченной спереди сосковой, а сзади — лопаточной линией.
Развивающаяся на фоне тяжелого шока фибрилляция желудочков или асистолия является показанием к двусторонней торакостомии и/или широкой торакотомии (вплоть до двусторонней торакостернотомии в виде «раковины моллюска») и перикардотомии. Данные манипуляции направлены на лечение таких обратимых причин остановки сердца, как гипоксия, гиповолемия, напряженный пневмоторакс и тампонада сердца, в критическом и терминальном состоянии их можно выполнять до интубации, начала ИВЛ и катетеризации вен.
4. Неврологический статус. Выполняется беглая оценка неврологического статуса пострадавшего, для чего используется шкала комы Глазго, также оценивается величина и симметрия зрачков.
- Читать далее "Извлечение и иммобилизация пострадавшего при множественной травме"
Оглавление темы "Организация травматологической помощи":- Причины множественной травмы и виды смертности при ней
- Оказание помощи при множественной травме на догоспитальном этапе
- Оценка состояния и начальные мероприятия медицинской помощи при множественной травме
- Извлечение и иммобилизация пострадавшего при множественной травме
- Методика транспортировки пациента в лечебное учреждение
- Принципы организации центров скорой помощи в США
- Организация травматологической бригады в центре скорой помощи
- Принципы и цели программы Advanced Trauma Life Support for doctors - ATLS
- Алгоритм системы ABC в первоначальном обследовании и лечении пациента с травмой
- Алгоритм и принципы сортировки пациентов с травмой

