Диагностика рассеянного склероза. Лечение рассеянного склероза. Болезнь Девика.
Диагноз рассеянного склероза можно поставить с большой долей вероятности, если имеются признаки многоочагового поражения ЦНС, которое вызывает ремиссии и обострения, и нет данных в пользу наличия сифилиса или другой инфекции, метастатической опухоли, артериита сосудов мозга (болезнь Бехчета, системная красная волчанка). Если имеется один очаг поражения ЦНС, вызывающий рецидивирующие симптомы, необходимо проведение дифференциальной диагностики.
Такое поражение может быть обусловлено как PC, так и другой очаговой патологией (сосудистая мальформация ствола мозга, аномалия Киари, саркоидоз, васкулит, лимфома или опухоль), которая дает сходную с PC клиническую картину, особенно на его ранних стадиях. Синдром, связанный с антифосфолипидными антителами и системной красной волчанкой, может проявляться многоочаговым поражением нервной системы, которое имеет ремиттирующее течение и вызывает изменения при МРТ, сходные с PC.
Приблизительно в 80 % случаев рассеянного склероза наблюдаются изменения состава ЦСЖ. Возможны слабо выраженный мононуклеарный плеоцитоз и умеренное повышение концентрации общего белка, часто значительно повышена концентрация гамма-глобулина (более 12 % от общего белка). Еще более важным подтверждением PC является обнаружение при электрофорезе ЦСЖ нескольких олигоклональных фракций иммуноглобулина G. Клинически бессимптомные поражения можно обнаружить при исследовании зрительных, слуховых и соматосенсорных вызванных потенциалов или при МРТ, что позволяет подтвердить наличие действительно многоочагового поражения.
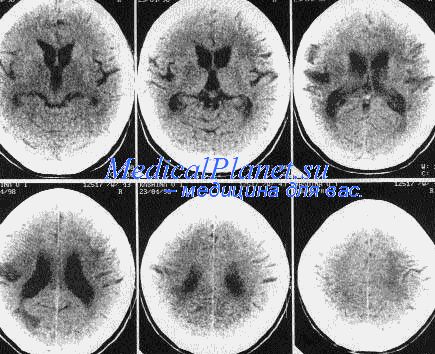
Поражения белого вещества лучше видны на Т2- и FLAIR-изображениях, а изображения свежих очагов могут усиливаться после введения гадолиния. Для МРТ при PC характерна перивентрикулярная демиелинизация с очагами, расположенными вдоль пучков белого вещества мозга и вен. Старые глиозные бляшки имеют сниженную плотность при КТ, и она не усиливается после введения контраста.
Прием кортикостероидов в течение нескольких дней ускоряет регресс симптомов поражения ЦНС, возникающих при обострении. При остро развивающихся симптомах используется внутривенное введение метилпреднизолона (500 мг/сут в течение 3-5 дней). Остается неясным, имеет ли такой способ введения кортикостероидов преимущества перед их пероральным приемом. Кортикостероиды не предотвращают обострения и не снижают их частоту, а также не замедляют течение PC на поздних стадиях.
Подкожное введение на ранних стадиях болезни еженедельно или два раза в неделю интерферона или кополимера I снижает частоту обострений при ремиттирующем течении и уменьшает суммарный объем поражений белого вещества головного мозга по данным МРТ, если начинается на ранних стадиях PC. Эффективность этих препаратов при хроническом прогрессирующем течении PC менее определенна. Имеются сторонники назначаемой на несколько лет иммунодепрессивной терапии такими препаратами, как азатиоприн или циклофосфамид. Другие методы иммунодепрессии находятся в стадии изучения.
Болезнь Девика.
При этой патологии происходит одновременное или последовательное демиелинизирующее поражение зрительных нервов и спинного мозга. В типичных случаях остро или подостро развивается слепота на один или оба глаза, симптомы поперечного или восходящего миелита предшествуют ей в течение несколько дней или недель либо следуют за ней. Поражения спинного мозга часто носят скорее некротический характер, чем изолированно демиелинизирующий, что приводит к образованию полостей и сопровождается, как и следует ожидать, более стойкими клиническими симптомами, чем в случае демиелинизации.
У большинства больных при последующем клиническом наблюдении или, в редких случаях, при вскрытии обнаруживаются признаки хронической ремиттирующей формы PC. Однако многие случаи оптикомиелита нельзя отнести к PC из-за значительных отличий в клинических и морфологических проявлениях, а именно: отсутствие изменений в стволе, мозжечке и полушариях головного мозга; нормальная МРТ-картина белого вещества головного мозга даже спустя годы после начала заболевания, отсутствие олигоклональных антител в ЦСЖ; некротический, с тенденцией к образованию полостей, характер поражения спинного мозга, при котором вовлекается как белое, так и серое вещество, с выраженным утолщением сосудистой стенки, но без или с крайне незначительным воспалительным инфильтратом.
Эти отличия дают основание некоторым неврологам выделять болезнь Девика из PC. Пока причина обоих заболеваний неизвестна, их взаимоотношение нельзя окончательно установить. Выделяется также прогрессирующая подострая некротическая миелопатия без поражения зрительного нерва, которая сходна по миелопатическим проявлениям с болезнью Девика и, возможно, представляет единую с ней патологию. Перечень дифференциальных диагнозов достаточно широк и включает АВМ и инфаркт спинного мозга.
Лечение оптикомиелита и подострой некротической миелопатии в большинстве случаев безуспешно; как правило, болезнь прогрессирует, несмотря на агрессивную терапию высокими дозами кортикостероидов, циклофосфамидом и плазмаферезом.
- Читать далее "Болезнь Шильдера. Острый рассеянный энцефаломиелит."
Оглавление темы "Травмы черепа. Демиелинизирующие заболевания.":1. Тромбоз вен головного мозга. Тромбоз синусов головного мозга.
2. Ведение больного с инсультом. Травма черепа.
3. Перелом черепа. Сотрясение и ушиб мозга. Острая эпидуральная гематома.
4. Субдуральная гематома. Проникающие повреждения головы.
5. Лечение больных с травмой головы. Пациенты с кратковременной потерей сознания.
6. Тактика при нарастании внутричерепного давления. Последствия черепно-мозговой травмы.
7. Демиелинизирующие заболевания. Рассеянный склероз.
8. Ретробульбарный неврит зрительного нерва. Поперечный миелит.
9. Диагностика рассеянного склероза. Лечение рассеянного склероза. Болезнь Девика.
10. Болезнь Шильдера. Острый рассеянный энцефаломиелит.

