Схема развития метаболического синдрома
Белая жировая ткань служит не только эффективным аккумулятором энергии, но и (при нормальном питании) необходима для поддержания системного гомеостаза глюкозы и жиров. Таким образом, к возникновению метаболических нарушений приводит как отсутствие жировой ткани (липоатрофия с сахарным диабетом и гипертриглицеридемией), так и ее избыточное накопление.
Избыток жировой ткани (ожирение), особенно абдоминального и висцерального жира, приводит к появлению часто встречающегося патологического состояния, называемого метаболическим синдромом.
Риск метаболического синдрома возрастает при наличии дополнительных метаболических факторов риска, к которым относятся расстройство метаболизма липидов, не зависящее от массы тела, генетические дефекты, приводящие к нарушению синтеза и действия инсулина,индивидуальные и этнические особенности метаболизма, нарушение функций митохондрий и пожилой возраст.
Метаболический синдром характеризуется наличием комбинации нескольких из перечисленных ниже факторов риска.
Избыточная масса тела: избыточные окружность талии и индекс массы тела (ИМТ). ИМТ = масса тела (кг)/рост2 (м). ИМТ > 25 — избыток массы тела, ИМТ >30 — ожирение.
Атерогенная дислипидемия: гипертриглицеридемия, увеличение концентрации АпоВ, увеличение концентрации в плазме холестерина ЛПНП и снижение концентрации холестерина ЛПВП.
Артериальная гипертензия: АД > 130/85 мм рт. ст..
Гипергликемия (концентрация глюкозы натощак более 100 мг/дл), сочетающаяся с резистентностью к действию инсулина.
Повышенный риск тромбообразования (увеличение концентрации фибриногена и РАИ).
Провоспалительное состояние (например, увеличение концентрации СРВ).
После открытия ряда продуктов и сигнальных молекул (адипокинов), высвобождающихся из адипо-цитов, наличие связи между ожирением и этими факторами риска стало очевидным. При ожирении секреция этих медиаторов либо снижается, как в случае с адипонектином, либо возрастает, как в случае со свободными жирными кислотами, воспалительными цитокинами (такими, как МСР-1), РАН лептином и многими другими.
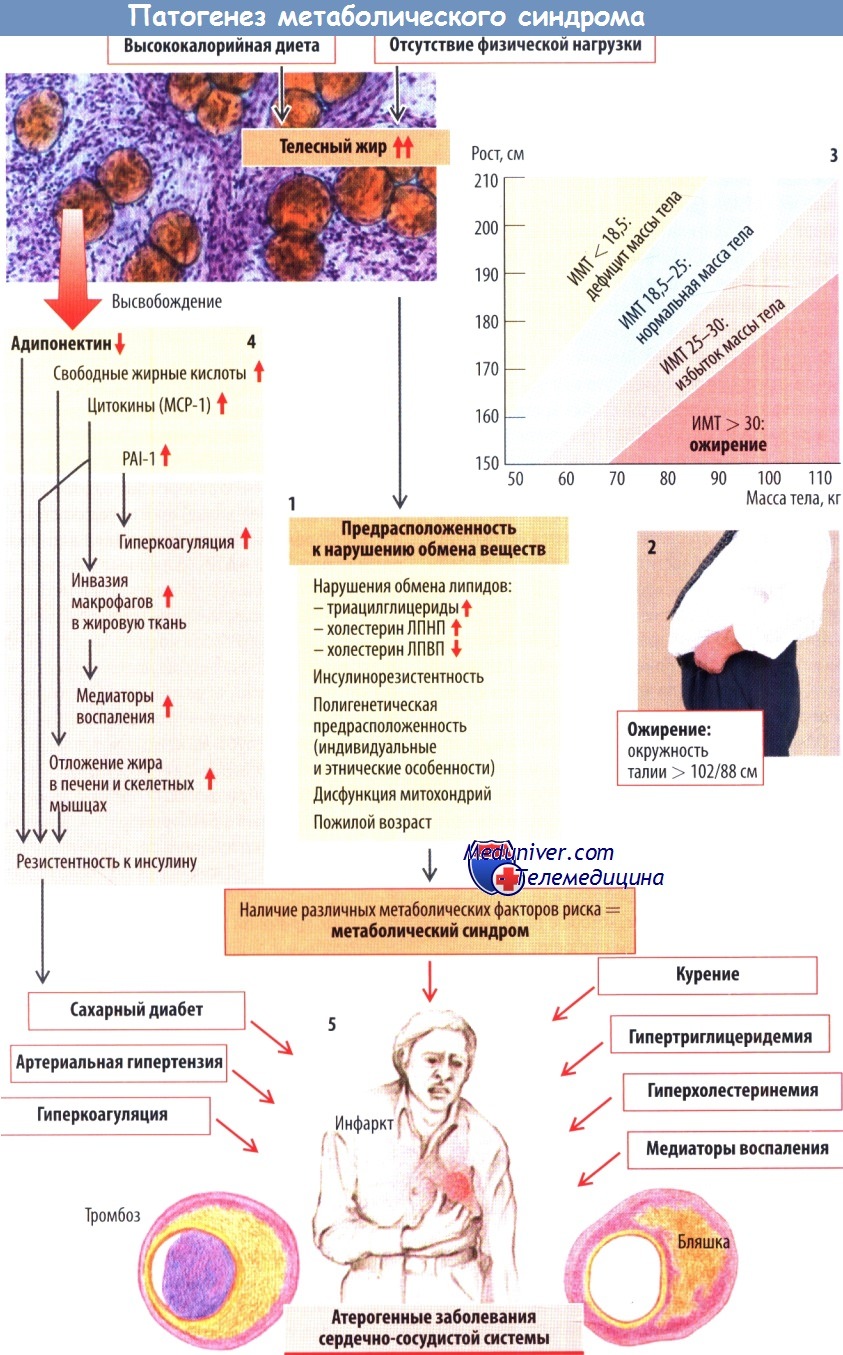
Адипонектин (30 кДа) высвобождается исключительно из адипоцитов. Существует сильная отрицательная зависимость между концентрацией адипонектина в плазме и ИМТ, т. е. чем больше масса тела пациента, тем ниже концентрация адипонектина в плазме. После того как пациенты начинают употреблять меньшее количество продуктов, богатых жирами, и по мере уменьшения их массы тела концентрация адипонектина в плазме возрастает.
Низкие концентрации адипонектина в плазме сочетаются с инсулинорезистентностью и обычно предшествуют ее появлению, указывая на то, что именно адипонектин и служит причиной снижения чувствительности к инсулину. Основное действие адипонектина реализуется в скелетных мышцах (рецептор AdipoR-1 и в печени (AdipoR-2), где он уменьшает содержание триацилглицерина.
Более того, этот гормон снижает интенсивность глюконеогенеза в печени, тем самым снижая концентрацию глюкозы в плазме. Он увеличивает окисление свободных жирных кислот в мышцах уменьшая их концентрацию в плазме. Адипонектин необходим для реализации эффектов агонистов PPARy (у-рецептор, активируемый пролифератором пероксисом), таких как глитазон, повышающих чувствительность к инсулину и применяемых в настоящее время для пероральной терапии сахарного диабета 2-го типа.
PAI-1 — это сериновая протеаза, синтезирующаяся в жировой ткани. PAI-1 инактивирует активаторы плазминогена (урокиназу, tPA) и таким образом угнетает фибринолиз. При ожирении концентрация PAI-1 в плазме увеличивается, что повышает риск атеротромбоза.
МСР-1 также синтезируется адипоцитами. Увеличение синтеза МСР-1 избыточной жировой тканью у пациентов, страдающих ожирением, приводит к миграции моноцитов в жировую ткань и стимулирует высвобождение провоспалительных цитокинов таких как TNF-a и IL-6. Возникающий при этом воспалительный ответ, по-видимому, способствует появлению резистентности к инсулину у лиц, страдающих ожирением.
Обобщая, можно сказать, что метаболический синдром наряду с АГ и курением служит серьезным фактором риска атерогенного заболевания сердечно-сосудистой системы, распространенность которого возрастает во многих странах мира.
- Рекомендуем ознакомиться со следующей статьей "Схема развития васкулитов и тромбоэмболии"
Оглавление темы "Патофизиология в схемах":- Схема развития инфаркта миокарда
- Схема развития сердечной недостаточности
- Схема развития перикардита и других болезней перикарда
- Схема развития шока (гемодинамического)
- Схема развития отеков
- Схема развития атеросклероза
- Схема развития метаболического синдрома
- Схема развития васкулитов и тромбоэмболии
- Схема развития варикоза вен (варикозного расширения вен)
- Схема нарушения метаболизма при дефектах ферментов

