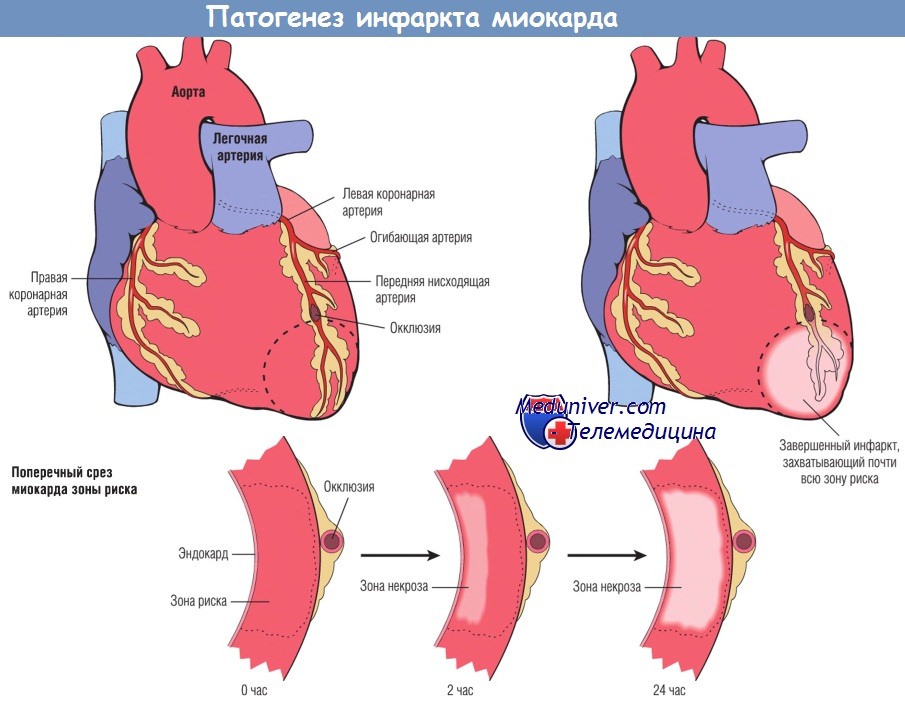
Схема развития инфаркта миокарда
Причины. Если ишемия миокарда сохраняется в течение определенного времени (даже в покое [нестабильная стенокардия]), то примерно в течение часа возникает некроз тканей — инфаркт миокарда. В 85 % случаев это происходит вследствие острого тромбоза участка коронарной артерии, суженного атеросклеротической бляшкой.
К факторам, способствующим тромбообразованию, относятся:
- турбулентность,
- разрыв атеромы с обнажением коллагена.
Оба этих события:
- активируют тромбоциты (агрегация, адгезия и спазм сосудов в результате высвобождения тромбоксана);
- нарушают функции эндотелия, вследствие чего отсутствуют синтезируемые им вазодилататоры (NO, простациклин) и антитромботические вещества (тканевой активатор плазминогена [tPA], антитромбин III, гепарина сульфат, протеин С, тромбомодулин и простациклин).
К редким причинам инфаркта миокарда относятся воспалительные заболевания сосудов, эмболии (эндокардит, протезы клапанов), значительный спазм коронарных артерий (например, после приема кокаина), увеличение вязкости крови, а также выраженное увеличение потребности миокарда в 02 в покое (например, при аортальном стенозе).
ЭКГ. Основным признаком трансмурального инфаркта служит появление патологического зубца Q более 0,04 с и более 25 % от суммарной амплитуды комплекса QRS. Этот зубец выявляется уже в течение первых суток развития инфаркта и связан с тем, что некротизированный миокард перестает генерировать электрический сигнал. Вследствие этого в момент, когда должна произойти деполяризация этого участка миокарда (первые 0,04 с), вектор возбуждения противоположного (нормального) участка сердца оказывается доминирующим в суммарном векторе. Таким образом, этот «0,04-вектор» указывает в сторону, противоположную инфаркту; так, например, при инфаркте передней стенки он регистрируется в отведениях V5, V6, I и aVL в виде глубокого зубца Q и низкого зубца R. При трансмуральном инфаркте задней стенки этот глубокий зубец Q не может быть зарегистрирован в стандартных отведениях. Патологические зубцы сохраняются в течение нескольких лет после перенесенного инфаркта миокарда, т. е. они не являются диагностическими критериями острого инфаркта. Если инфаркт не является трансмуральным, зубец Q обычно не появляется.
Подъем сегмента ST на ЭКГ служит признаком ишемии, но (пока еще) не некроза (!) миокарда. Он появляется:
- во время приступа стенокардии;
- при нетрансмуральном инфаркте;
- в самом начале трансмурального инфаркта;
- на границе трансмурального инфаркта, возникшего несколькими часами-днями ранее.
Сегмент ST возвращается на изолинию через 1-2 дня после развития инфаркта миокарда, а далее, на протяжении нескольких недель регистрируется инверсия зубца Т.
В случае гибели достаточно большого участка миокарда в кровь попадают ферменты и другие внутриклеточные компоненты погибших кардиомиоцитов. Для диагноза инфаркта миокарда важен не столько уровень этих показателей, сколько временное их повышение до максимальных значений. Активность миокардиальной креатинкиназы (КК-МВ [МВ от англ. muscle (мышцы), brain (мозг)]) достигает максимального значения в 1-е сутки, аспартатаминотрансферазы (АсАТ) — на 2-е и миокардиальной лактатдегидрогена-зы (ЛДГ) — на 3-5-е сутки. Однако, поскольку их концентрация в крови можетувеличиться и приотсут-ствии инфаркта миокарда, в настоящее время диагностическим критерием считается изменение концентрации сердечного тропонина (сТ) в плазме. При этом сТ возрастает примерно через 3 ч, достигает максимума через 20 ч и постепенно снижается до нормальных значений на 10-14-й день после развития инфаркта.
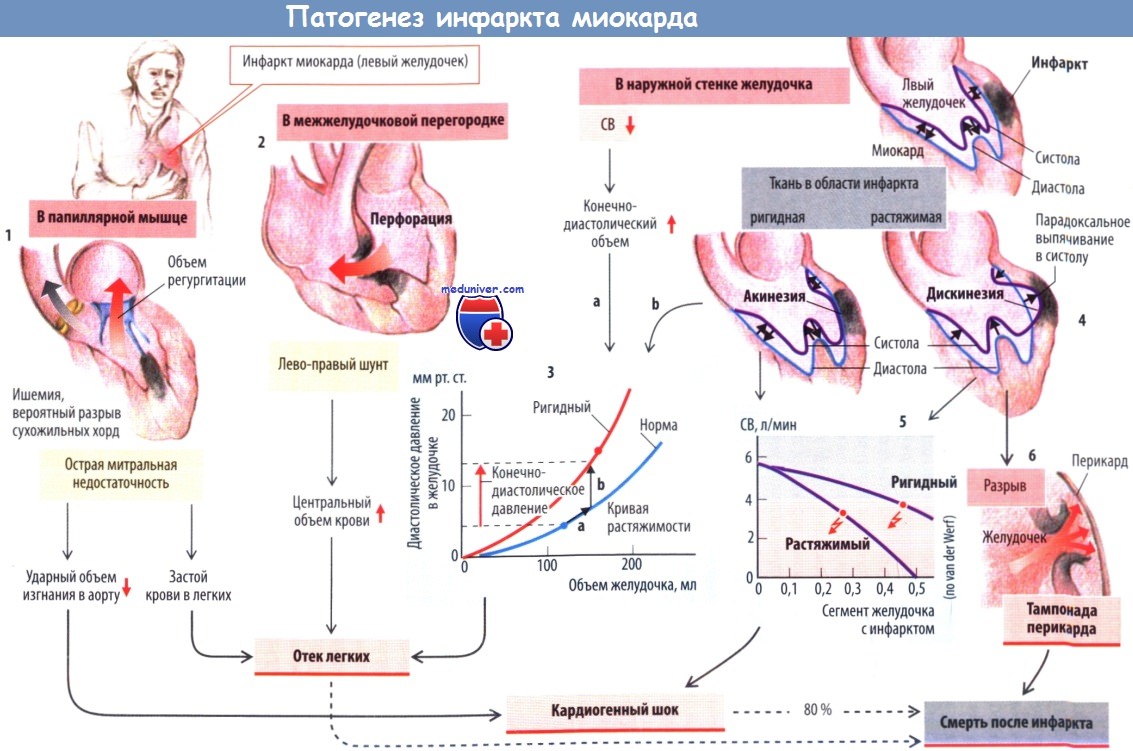
Возможные последствия инфаркта миокарда зависят от его локализации, размера и рубцевания. Кроме различных аритмий, среди которых острую угрозу для жизни представляет фибрилляция желудочков, существует риск ряда морфологических/механических осложнений:
- разрыв сухожильных хорд, приводящий к острой митральной недостаточности;
- перфорация межжелудочковой перегородки с шунтированием крови слева направо;
- падение СВ;
- жесткие участки стенки желудочка (акинезия), образовавшиеся в результате рубцевания
Вместе два последних вызывают:
- увеличение КДО. Больший вред по сравнению с жестким постинфарктным рубцом представляет растягивающаяся зона инфаркта, поскольку она будет выпячиваться наружу в систолу (дискинезия). Из-за нее, при достаточном размере рубца, снижение СВ до опасного уровня (кардиогенный шок) будет более вероятным, чем в случае наличия жесткого рубца;
- наконец, возможен разрыв стенки желудочка в зоне инфаркта с развитием угрожающей жизни тампонады перикарда.
Учебное видео ЭКГ при инфаркте миокарда
Видео этиология, патогенез инфаркта миокарда
- Рекомендуем ознакомиться со следующей статьей "Схема развития сердечной недостаточности"
Оглавление темы "Патофизиология в схемах":- Схема развития инфаркта миокарда
- Схема развития сердечной недостаточности
- Схема развития перикардита и других болезней перикарда
- Схема развития шока (гемодинамического)
- Схема развития отеков
- Схема развития атеросклероза
- Схема развития метаболического синдрома
- Схема развития васкулитов и тромбоэмболии
- Схема развития варикоза вен (варикозного расширения вен)
- Схема нарушения метаболизма при дефектах ферментов

