Механизм развития (патогенез) ишемической болезни кишечника
Большая часть ЖКТ кровоснабжается чревным стволом, верхней брыжеечной и нижней брыжеечной артериями. По мере приближения к кишечной стенке верхняя и нижняя брыжеечные артерии разветвляются на брыжеечные артериальные дуги. Анастомозирующие артериальные дуги, а также коллатеральное кровоснабжение из проксимальной чревной и дистальных половых и подвздошной артериальных систем обеспечивают достаточный кровоток в условиях медленно прогрессирующего нарушения кровоснабжения в одной из артерий. Однако при остром нарушении кровотока по одному из крупных сосудов кишечника возможно развитие инфаркта протяженностью несколько метров.
Повреждение может варьировать от некроза слизистой оболочки, распространяющегося до ее мышечной пластинки, интрамурального инфаркта слизистой оболочки и подслизистого слоя до трансмурального инфаркта, вовлекающего все три слоя стенки кишечника.
Некроз слизистой оболочки и интрамуральный инфаркт чаще возникают в результате острой или хронической гипоперфузии, тогда как трансмуральный инфаркт обычно обусловлен острой обструкцией сосуда. Основными причинами острой артериальной непроходимости являются тяжелый атеросклероз (который обычно наиболее выражен в устьях брыжеечных артерий), аневризма аорты, гиперкоагуляция, прием оральных контрацептивов и эмболия вегетациями с клапанов сердца или атеросклеротическими массами из аорты.
Гипоперфузия кишечника также наблюдается при сердечной недостаточности, шоке, дегидратации или приеме сосудосуживающих препаратов.
Системные васкулиты (узелковый полиартериит, геморрагическая пурпура Шенлейна-Геноха или гранулематоз Вегенера) также могут вызывать повреждение артерий кишечника. Тромбоз вен брыжейки как фактор развития ишемической болезни кишечника наблюдается редко и может быть осложнением врожденного либо приобретенного синдрома гиперкоагуляции, злокачественной опухоли, цирроза, травмы или образований в брюшной полости, нарушающих отток по воротной вене.
а) Патогенез. Реакция кишечника на ишемию имеет две фазы. В первой фазе развивается гипоксическое повреждение. Эпителий слизистой оболочки кишки относительно устойчив к кратковременной гипоксии, хотя некоторые проявления его повреждения могут быть выявлены уже в эту фазу. Во второй фазе происходит реперфузионное повреждение, которое инициируется восстановлением кровотока и в тяжелых случаях может стать причиной полиорганной недостаточности. Механизмы, лежащие в основе реперфузионного повреждения, до конца не ясны, однако в его развитии играют определенную роль свободные радикалы, нейтрофилы и медиаторы воспаления, в частности белки системы комплемента и TNF. Межклеточные сигнальные молекулы и факторы транскрипции, включая HIF-1 и NF-кВ, также участвуют в ишемически-реперфузионном повреждении кишечника.
Выраженность сосудистых нарушений, период времени, в течение которого они развивались, а также тип пораженных сосудов являются основными определяющими факторами развития ишемической болезни кишечника. На распространенность ишемического повреждения влияют две особенности сосудистой анатомии кишечника:
- кишечник особенно восприимчив к ишемии в областях смыкания ветвей различных артерий: в селезеночном изгибе, где смыкаются концевые отделы ветвей верхней и нижней брыжеечных артерий; в сигмовидной кишке и прямой кишке, где смыкаются системы нижней брыжеечной, половых и подвздошных артерий.
В этих областях системная гипотензия или гипоксемия может вызвать очаговое повреждение, поэтому ишемическую болезнь кишечника следует учитывать при дифференциальной диагностике с очаговым колитом в области селезеночного изгиба или ректосигмоидного отдела толстой кишки;
- капилляры слизистой оболочки кишечника, проходящие вдоль кишечных крипт к поверхности, образуют петлю и переходят в посткапиллярные венулы.
Это позволяет оксигенированной крови питать крипты, но делает поверхностный эпителий чувствительным к ишемическому повреждению. Такая анатомическая особенность защищает крипты, содержащие эпителиальные стволовые клетки, которые необходимы для восстановления поверхностного эпителия.
Таким образом, атрофия поверхностного эпителия или плоский некроз с отторжением некротизированных тканей в сочетании с нормальными или активно пролиферирующими криптами являются морфологическими признаками ишемической болезни кишечника.
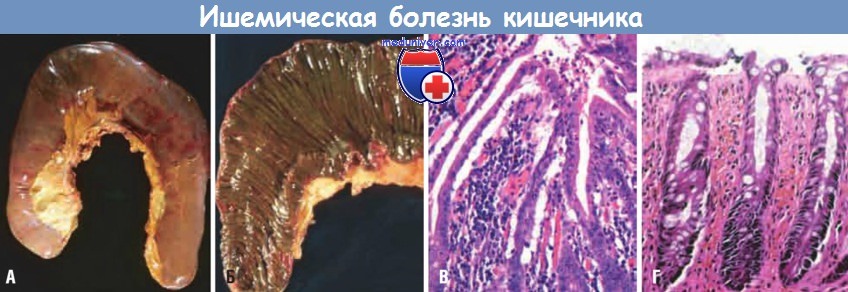
(А) Резецированная тощая кишка с темной серозной оболочкой.
(Б) Слизистая оболочка пропитана кровью в результате кровотечения.
(В) Характерное сглаживание кишечных ворсин при острой ишемии тощей кишки.
(Г) Хроническая ишемия толстой кишки с атрофией поверхностного эпителия и фиброзированной собственной пластинкой слизистой оболочки.
б) Морфология. Несмотря на повышенную восприимчивость отделов кишечника, кровоснабжаемых из разных источников, к повреждению, некроз слизистой оболочки и интрамуральный инфаркт могут возникать в любом участке кишечной трубки. Поражение может быть распространенным, но чаще является сегментарным или очаговым. Слизистая оболочка в результате кровотечения имеет темно-красный или пурпурный цвет и может быть изъязвлена. Кишечная стенка утолщена за счет отека, который может затрагивать только слизистую оболочку или распространяться в подслизистый слой и мышечную оболочку. В тяжелых случаях в слизистой оболочке и подслизистом слое происходят обширные кровоизлияния и развивается некроз, но кровоизлияния в серозную оболочку и ее воспаление обычно отсутствуют.
При острой артериальной окклюзии обычно развивается трансмуральный инфаркт большей части кишечника. Областью наибольшего риска является селезеночный изгиб толстой кишки. Между нормальным и ишемизированным сегментами кишки четко прослеживается зона демаркации. Некротизированный сегмент кишки сначала интенсивно гиперемирован и имеет пурпурно-красный цвет. Позднее в просвете кишки накапливается слизь с примесью крови или чистая кровь, а стенка кишки становится отечной, утолщенной и плотноэластической. Спустя 1-4 дня в мышечном слое обнаруживаются очаги коагуляционного некроза. Возможны перфорация кишки, а также выраженный се-розит с гнойным экссудатом и отложениями фибрина.
При тромбозе брыжеечных вен артериальное кровоснабжение продолжается в течение некоторого времени, что приводит к сглаживанию зоны демаркации. Однако вторичным поражением висцеральных артерий может стать тромбоз. Последствия венозного тромбоза сходны с таковыми при острой артериальной окклюзии, поскольку нарушение венозного оттока препятствует попаданию оксигенированной крови из артерий в капилляры.
Микроскопическое исследование ишемизированного сегмента кишки выявляет сглаживание кишечных ворсин или слущивание поверхностного эпителия. В криптах могут присутствовать признаки повышенной пролиферации. При острой ишемии воспалительного инфильтрата сначала нет, однако уже через несколько часов после реперфузии появляются нейтрофилы. Хроническая ишемия сопровождается рубцовыми изменениями в собственной пластинке слизистой оболочки кишки и, реже, формированием стриктур. В острой фазе ишемического повреждения бактериальная суперинфекция и высвобождение энтеротоксинов могут индуцировать образование псевдомембран, что напоминает псевдомембранозный колит, ассоциированный с инфекцией С. difficile.
в) Клинические признаки. Ишемическая болезнь кишечника обычно развивается у пожилых с заболеваниями сердца или сосудов. Острый трансмуральный инфаркт кишечника проявляется, как правило, внезапной сильной болью в животе и слабостью, иногда сопровождаемыми тошнотой, рвотой, кровавой диареей или дегтеобразным стулом. В течение нескольких часов заболевание может осложниться шоком вследствие кровопотери. Перистальтические шумы ослабевают или исчезают полностью, а в результате мышечного спазма развивается доскообразная ригидность брюшной стенки. Поскольку описанные симптомы сходны с клиникой других острых заболеваний органов брюшной полости, включая острый аппендицит, перфоративную язву и острый холецистит, некроз кишечника может быть диагностирован несвоевременно или даже пропущен, что приводит к развитию осложнений.
Из-за повреждения слизистого барьера кишечника в системный кровоток могут попадать бактерии, которые способны вызвать сепсис. В этом случае летальность превышает 50%. В целом течение ишемического повреждения зависит от его причины и тяжести.
Некроз слизистой оболочки и интрамуральный инфаркт кишечника сами по себе не фатальны, но без восстановления кровотока или без формирования адекватного коллатерального кровотока при хроническом заболевании могут прогрессировать до более обширных инфарктов. Диагностика неокклюзивного ишемического энтерита и колита особенно трудна, поскольку эти заболевания сопровождаются неспецифическими симптомами, например периодической кровавой диареей и кишечной псевдонепроходимостью.
Хроническая ишемия может имитировать воспалительное заболевание кишечника, характеризующееся эпизодами кровавой диареи, чередующимися с периодами полного благополучия.
Цитомегаловирусная инфекция может быть причиной ишемической болезни кишечника вследствие поражения эндотелиальных клеток цитомегаловирусом. Цитомегаловирусная инфекция, которая является осложнением иммуносупрессивной терапии, обсуждена в главе 8.
Лучевой энтероколит развивается вследствие облучения ЖКТ. В этом случае помимо повреждения эпителия происходит лучевое поражение сосудов, которое и вызывает изменения, сходные с изменениями при ишемической болезни. Признаком лучевого поражения является наличие в строме уродливых «облученных» фибробластов. Острый лучевой энтерит проявляется анорексией, спастической болью в животе и диареей вследствие нарушенного всасывания. Хронический лучевой энтерит (или колит) чаще протекает скрыто и может проявляться симптомами воспалительного колита.
Некротизирующий энтероколит (острое заболевание тонкой кишки и толстой кишки) может привести к развитию трансмурального некроза. Некротизирующий энтероколит — частое приобретенное острое заболевание органов ЖКТ у новорожденных, особенно у недоношенных детей или детей с низкой массой тела при рождении, и обычно манифестирует во время кормления. В качестве основного звена патогенеза некротизирующего энтероколита обычно рассматривают ишемическое повреждение. Детально некротизирующий энтероколит обсужден в отдельной статье на сайте (рекомендуем пользоваться формой поиска выше).
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) ангиодисплазии стенки кишечника"
Оглавление темы "Патогенез болезней кишечника":- Механизм развития (патогенез) ишемической болезни кишечника
- Механизм развития (патогенез) ангиодисплазии стенки кишечника
- Механизм развития (патогенез) мальабсорбции
- Механизм развития (патогенез) диареи
- Механизм развития (патогенез) целиакии
- Механизм развития (патогенез) тропического спру
- Механизм развития (патогенез) аутоиммунной энтеропатии
- Механизм развития (патогенез) лактазной недостаточности
- Механизм развития (патогенез) абеталипопротеинемии
- Механизм развития (патогенез) холеры

