Гастрэктомия со стандартной лимфаденэктомией: показания, противопоказания, этапы
В 1884 г. Connor предпринял первую попытку выполнения гастрэктомии у человека, восстановив непрерывность пищеварительного тракта эзофагодуоденосто-мией. Его пациент не перенес этой операции. В 1897 г. Schlatter выполнил первую успешную гастрэктомию. В 1892 г. Roux описал новую операцию с формированием тощекишечной петли, дистальная часть которой соединялась с пищеводом. Проксимальная часть анастомозировалась с тощей кишкой на расстоянии приблизительно 45 см дистальнее пищевода. За прошедшее столетие было предложено большое количество операций по замещению желудка, которые можно разделить на две группы: вмешательства с использованием сегментов толстой и сегментов тонкой кишки. Другие вмешательства выполнялись в обход двенадцатиперстной кишки. Некоторые операции включали в себя создание резервуара и/или антирефлюксные мероприятия. В наше время после гастрэктомии чаще всего используется Y-образ-ная реконструкция по Ру.
а) Показания для гастрэктомии со стандартной лимфаденэктомией:
- Аденокарциномы тела и дна желудка
- Злокачественные опухоли из антрального отдела желудка с плохим патогистологическим прогнозом (низкодифференцированные опухоли, диффузный тип роста, перстневидно-клеточные)
- Синдром Золлингера-Эллисона
- Мезенхимальные опухоли (например, желудочно-кишечные стромальные опухоли)
- Паллиативная гастрэктомия при тяжелом кровотечении
б) Противопоказания для гастрэктомии со стандартной лимфаденэктомией:
- Канцероматоз брюшины
- Прорастание в соседние органы
- Цирроз печени класса С по классификации Чайлда-Пью с тяжелой портальной гипертензией
в) Доступ. Срединный или двусторонний подреберный разрез, пересечение круглой и серповидной связки.
1. Экспозиция и ревизия брюшной полости с целью определения:
- Метастазов в печени
- Канцероматоза брюшины
- Расположения и размеров опухоли
- Увеличения лимфоузлов
- Прорастания в поджелудочную железу, селезенку и поперечно-ободочную кишку
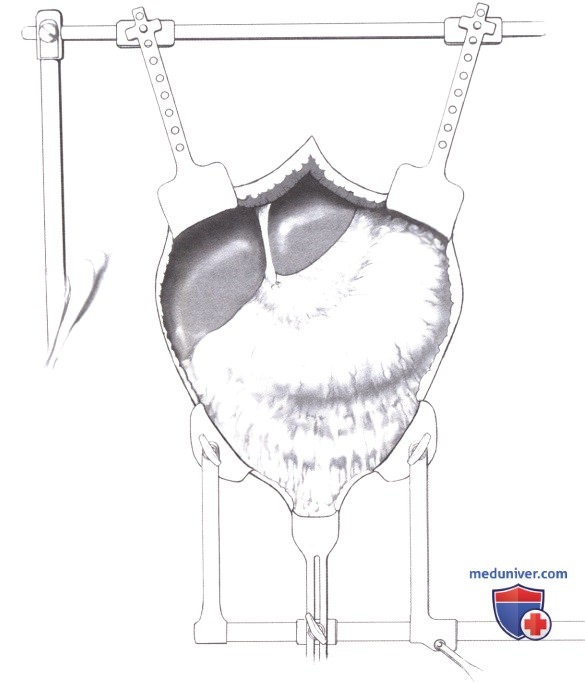
2. Отделение большого сальника от поперечно-ободочной кишки на всем протяжении. Желудочно-ободочная часть большого сальника отделяется от поперечно-ободочной кишки ножницами по бессосудистой зоне. Чрезвычайно важно не забывать о различии в структуре и цвете между жировой клетчаткой кишечных подвесок и сальника. Придерживаясь этой зоны диссекции, можно избежать кровотечения. Следующим этапом является разобщение мобилизованного сальника с поперечно-ободочной кишкой и обнажение передней поверхности поджелудочной железы. После мобилизации сальника выделяется и лигируется венозная ветвь между правой желудочно-сальниковой и средней ободочной веной.
3. Мобилизация левой доли печени и желудочно-пищеводного перехода. Затем левая доля печени мобилизуется так, чтобы легко можно было отвести II и III сегменты. Малый сальник пересекается. При наличии дополнительной или аберрантной левой печеночной артерии, она осторожно выделяется и сохраняется. Для того чтобы обнажить брюшной отдел пищевода, используется дополнительный печеночный ретрактор. Затем желудок оттягивается книзу, и брюшина с диафрагмально-пищеводной мембраной рассекается над пищеводно-желудочным переходом. Выделяются обе ножки диафрагмы. С помощью большого диссектора пищевод отделяется от ножек диафрагмы. Вокруг пищевода обводится резиновая держалка, которая фиксируется зажимом. Пересекаются блуждающие нервы, что облегчает дальнейшую мобилизацию дистального отдела пищевода.
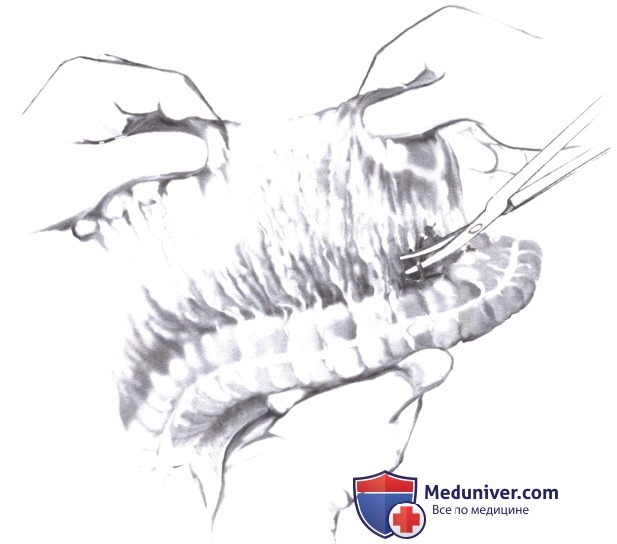
4. Мобилизация большой кривизны. Большой сальник отделяется от селезеночного изгиба. Затем желудок осторожно потягивается вниз и медиально, и короткие желудочные сосуды выделяются и пересекаются непосредственно у стенки желудка по большой кривизне.
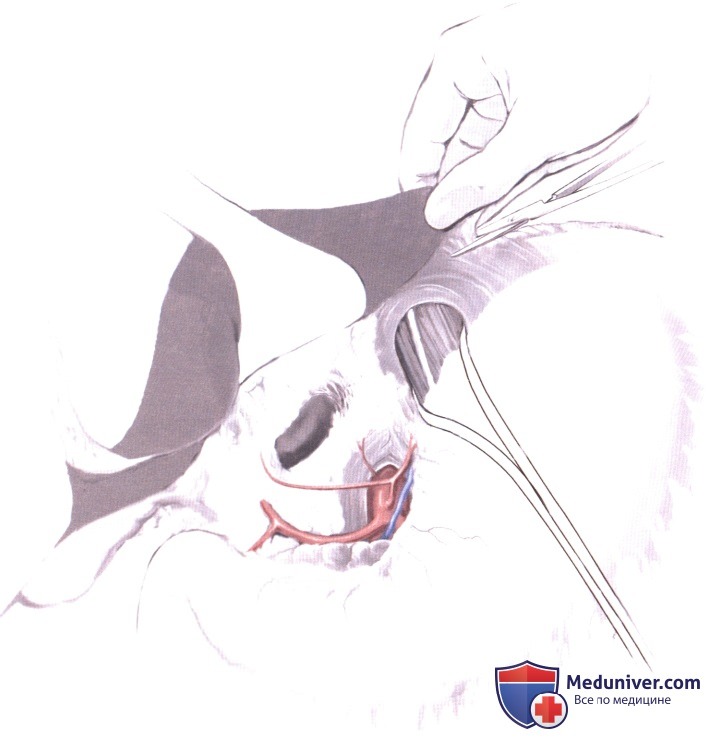
5. Пересечение двенадцатиперстной кишки. Правая желудочно-сальниковая и правая желудочная артерия пересекаются, и задняя стенка двенадцатиперстной кишки освобождается. Если дистальная часть антрума не вовлечена в опухоль, обширной диссекции двенадцатиперстной кишки не требуется. Затем кишка пересекается линейным сшивающим аппаратом, на 1-2 см ниже привратника. Линия скобочного шва обшивается нерассасывающимся непрерывным швом. Дистальный конец препарата закрывается марлей, фиксированной на месте дополнительной лигатурой.

6. Лимфаденэктомия D2. Теперь желудок отводится кверху и влево, что позволяет добиться оптимальной экспозиции. Выполняется лимфаденэктомия в бассейне D2. Это подразумевает удаление всех лимфоузлов печеночно-двенадцатиперстной связки и лимфоузлов вдоль общей печеночной артерии, чревного ствола, ствола селезеночной артерии, а также верхнего края и передней поверхности поджелудочной железы. Все артерии полностью освобождаются от ареолярной ткани и лимфатических узлов и берутся на сосудистые держалки. Чтобы избежать послеоперационной лимфорреи, необходимо клипировать или перевязать все остающиеся лимфатические сосуды.
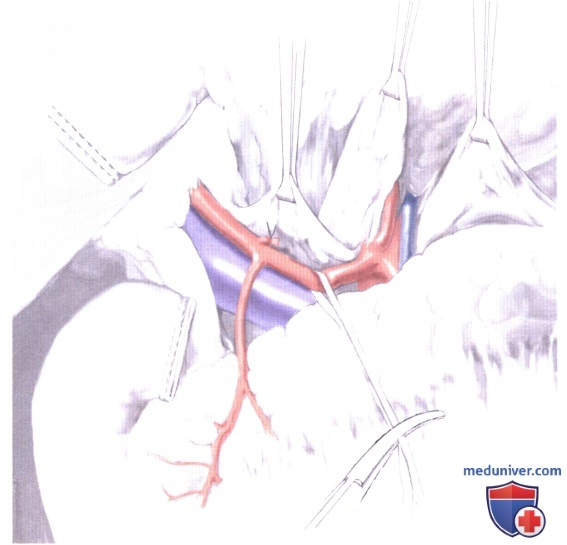
7. Пересечение левых желудочных сосудов. Левые желудочные сосуды выделяются из окружающих тканей тупым и острым путем, а затем перевязываются и пересекаются. Коронарная вена желудка, которая находится немного ниже артерии, часто в ходе диссекции выделяется в первую очередь.
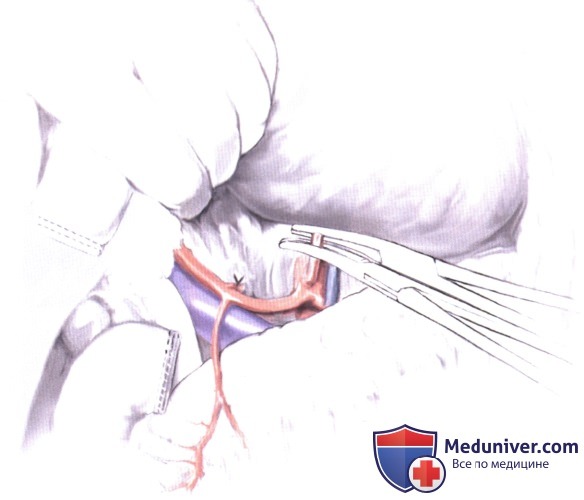
8. Пересечение дистального отдела пищевода. После мобилизации всего желудка пищевод пересекается тотчас над кардией. Дистальнее нижнего отдела пищевода накладывается изогнутый вправо зажим, и пищевод пересекается электроножом. Препарат, состоящий из желудка, проксимальных 2 см двенадцатиперстной кишки, большого сальника и регионарных лимфоузлов, перед реконструкцией отправляется на патогистологическое исследование для подтверждения чистоты краев резекции.
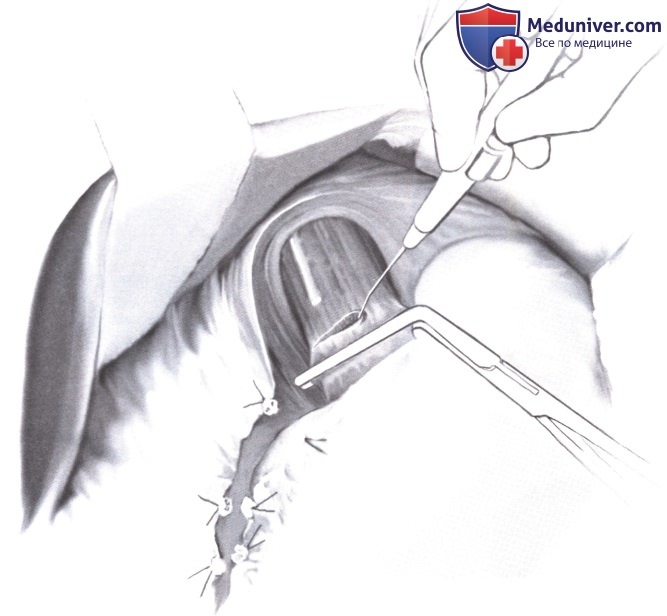
9. Y-образная реконструкция по Ру. Подготовка Y-образного сегмента тощей кишки по Ру: петля тощей кишки смещается на расстояние около 20-30 см ниже связки Трейтца (А-1). Диссекция брыжейки облегчается при проведении трансиллюминации. Брюшина рассекается по линии резекции. Тонкая кишка пересекается линейным сшивающим аппаратом (А-2). Для достижения достаточной длины Y-образного сегмента по Ру иногда необходимо продлить отделение основной аркады, стараясь, однако, сохранить периферические аркады.
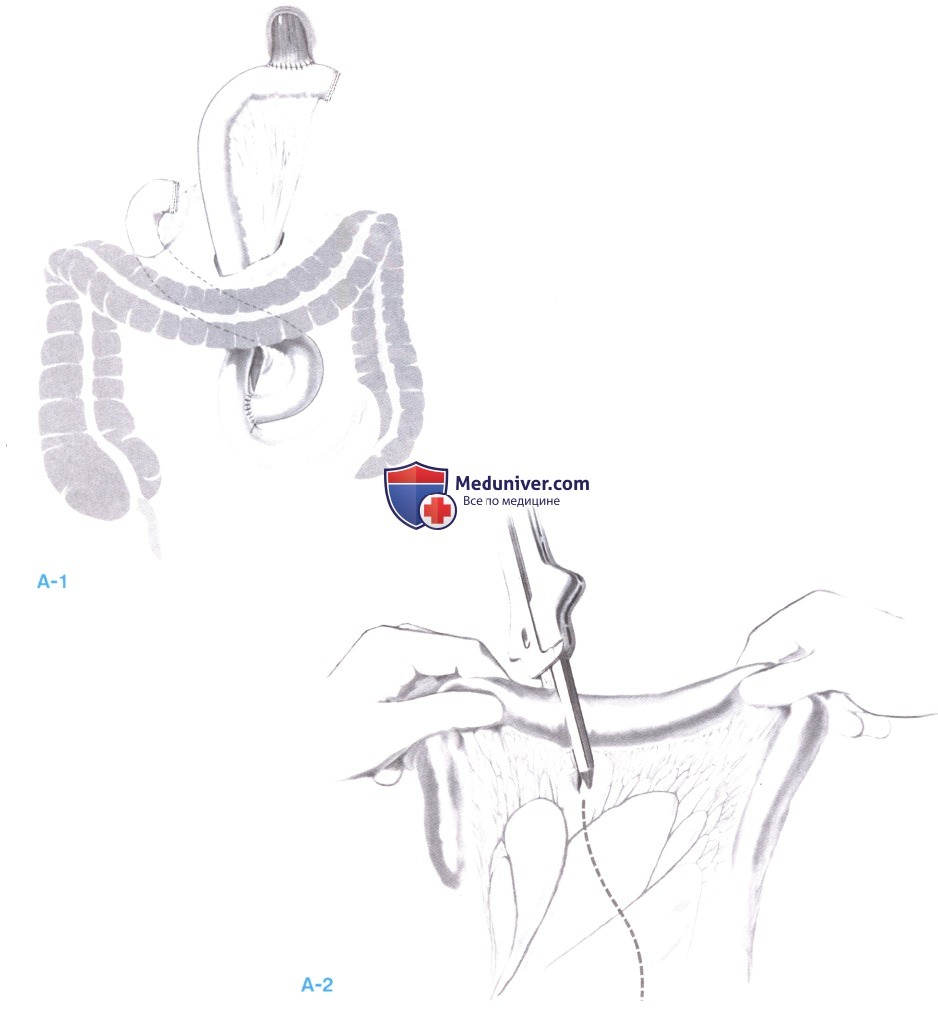
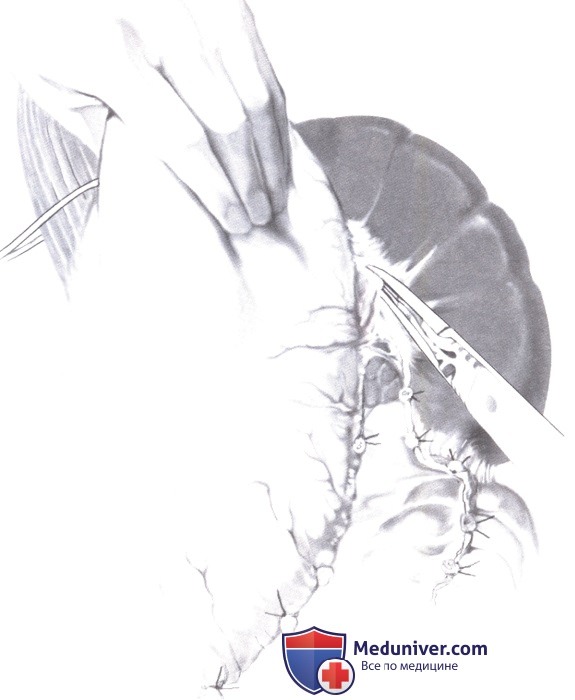
10. Эзофагоеюностомия «конец в конец» ручным швом. Существует два способа выполнения эзофагоеюностомии: сшивание «конец в конец» и «конец в бок». Я предпочитаю последний способ, так как наложение анастомоза «конец в конец» связано с повышенным риском нарушения кровообращения в концевом сегменте тощекишечной петли. Кроме того, таким образом проще уровнять диаметр пищевода и тощей кишки. Анастомоз выполняется ручным однорядным узловым швом («подвешенный» анастомоз).
- На конце тощекишечной петли, со стороны, противоположной брыжейке, выполняется разрез, длина которого должна соответствовать диаметру пищевода. Чтобы избежать синдрома слепой петли, разрез выполняется близко (1-2 см) от конца кишки, закрытого ранее скобками и обшитого нерассасывающимся непрерывным швом (А).
- Накладываются два угловых шва, которые слегка натягиваются зажимами Пеана. Следующий шов накладывается на заднюю стенку посередине между угловыми швами; формирование задней стенки завершается матрацными швами с захватом стенок на всю толщину ткани (Б).
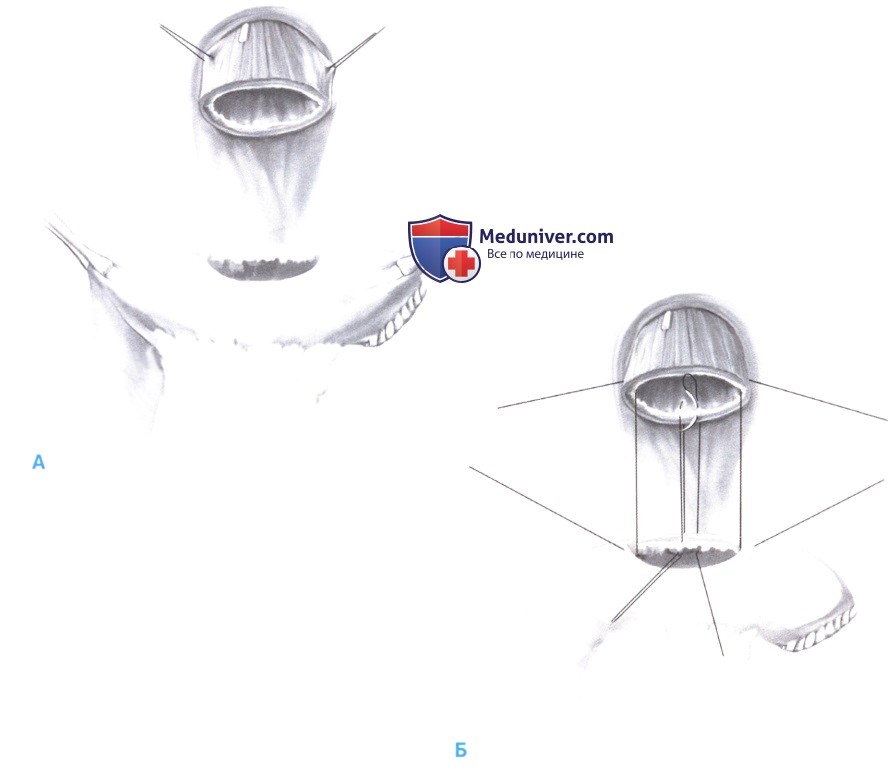
- Нити проводятся из просвета тощей кишки наружу через все слои, а затем через стенку пищевода снаружи внутрь. Затем игла поворачивается, и обратный шов захватывает только небольшие участки слизистой с каждой стороны просвета. Отступ от краев раны составляет примерно 5-8 мм, в зависимости от толщины стенки, а промежуток между стежками должен составлять 4-6 мм (В).
- Затем стежки удерживаются на катушке, фиксированной зажимом Кохера к крюку ретрактора (Г).
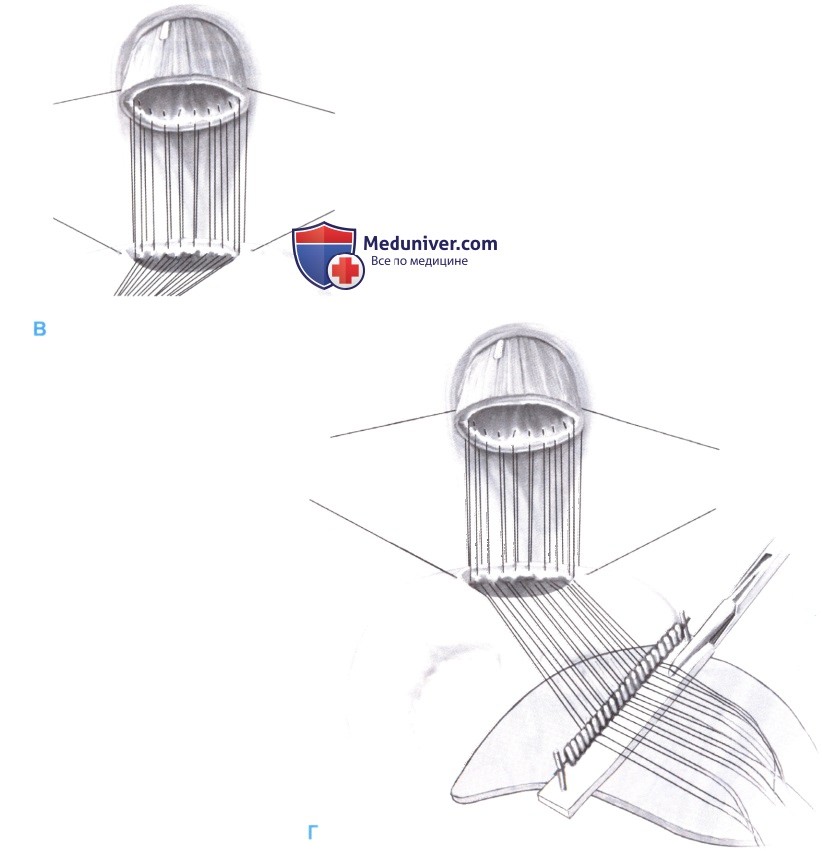
- После прошивания всех швов задней стенки они опускаются на анастомоз с помощью влажного марлевого тупфера или палочки. Для облегчения этого маневра очень важно удержать концы всех нитей с постоянным натяжением (Д).
- Если обзор хороший, передняя стенка анастомоза закрывается непрерывным швом, в противном случае - накладываются узловые швы. Ушивание передней стенки также начинается от дальнего угла с захватом в шов серозно-мышечного слоя кишки и всех слоев стенки пищевода. Перед завершением передней стенки анастомоза в тощую кишку проводится зонд (Е).
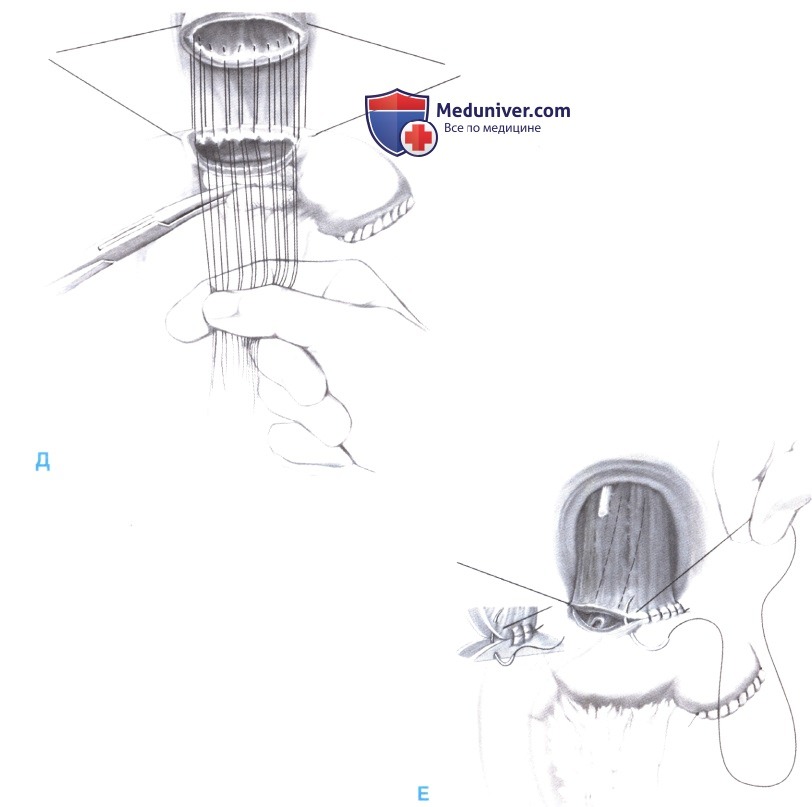
11. Восстановление непрерывности кишки. На 50—60 см ниже эзофагоеюностомы, непрерывным серозно-мышечным швом накладывается еюноеюностомия «конец в бок».
Все отверстия в брыжейке закрываются монофиламентными швами. Устанавливаются два дренажа: позади эзофагоеюностомы и возле культи двенадцатиперстной кишки.
г) Стандартные послеоперационные исследования:
- Гемоглобин
- Ежедневный контроль клинических признаков инфекции (несостоятельность анастомозов)
- Контрастное исследование эзофагоеюностомы (6-й день)
д) Послеоперационные осложнения:
1. Ближайшие:
- Внутрибрюшное кровотечение
- Поддиафрагмальный абсцесс
- Несостоятельность анастомозов
- Панкреатический свищ
- Несостоятельность культи двенадцатиперстной кишки
2. Отдаленные:
- Потеря веса, ухудшение состояния питания (объем культи)
- Диарея
- Демпинг-синдром
- Щелочной заброс
е) Советы опытного хирурга:
- Попросите анестезиолога не вводить желудочный зонд до завершения задней стенки эзофагоеюностомы. Это поможет минимизировать риск спазма пищевода.
- Короткие желудочные сосуды выделяйте вблизи от большой кривизны желудка.
- Культю двенадцатиперстной кишки (линию скобок) защищайте непрерывным швом.
- Для выполнения лимфаденэктомии используйте лупу.
- Вернуться в "раздел статей по хирургии"
Редактор: Искандер Милевски. Дата публикации: 2.2.2020

