Показания и техника остеотомии коленного сустава
Остеотомии выше или ниже уровня коленного сустава являются популярными методиками лечения дегенеративного поражения коленного сустава, особенно в случаях, когда процесс более или менее ограничен одним из отделов сустава и при варусной или вальгусной деформации сустава.
С развитием технологии эндопротезирования коленного сустава интерес к этим операциям заметно спал и их стали рассматривать как временную меру, позволяющую выиграть немного времени, но не избавить пациента полностью от перспективы эндопротезирования коленного сустава.
Однако развитие методик остеотомий и внедрение в повседневную практику операций, направленных на восстановление поврежденных менисков и суставного хряща, вновь возродило интерес к этому типу вмешательств.
Техника выполнения корригирующих остеотомий основывается на биомеханических и физиологических принципах. Неправильно выполненная остеотомия приводит к избыточной нагрузке на тот или иной отдел коленного сустава и последующей дегенерации суставного хряща в этой области — в медиальном отделе сустава при варусной деформации и в латеральном отделе при вальгусной.
По мере разрушения суставного хряща прогрессивно увеличивается и деформация сустава. Остеотомия и коррекция оси конечности позволяют оптимизировать механические аспекты распределения нагрузки в суставе. Кроме того, остеотомия позволяет уменьшить депонирование крови в венозных коллекторах костного мозга и тем самым положительным образом влияет на характер болевого синдрома.
а) Показания для остеотомии коленного сустава:
1. Деформации коленного сустава. Выраженные варусные или вальгусные деформации коленного сустава (например, вследствие аномалий роста, травмы ростковой зоны или неправильно сросшегося перелома) могут сами по себе нуждаться в коррекции, операция в таких случаях будет служить мерой профилактики и позволит отсрочить дегенеративное поражение коленного сустава в будущем.
2. Разрушение суставного хряща. У пациентов с изолированным дегенеративным поражением только одного отдела коленного сустава или с ограниченным остеонекрозом одного из мыщелков бедра, особенно если эти состояния сопровождаются деформацией коленного сустава во фронтальной плоскости, остеотомия позволяет вывести из нагрузки пораженный отдел коленного сустава. Если сустав остается стабильным и достаточно подвижным, то такая операция является вполне приемлемой альтернативой однокамерному эндопротезированию.
Чаще встречается поражение внутреннего отдела коленного сустава и, соответственно, варусная деформация. При восстановлении оси коленного сустава нагрузка перераспределяется от внутренних его отделов в направлении центра и даже на наружные отделы. Некоторая гиперкоррекция позволит в еще большей степени разгрузить внутренний отдел сустава, однако избыточной вальгизации также следует избегать, поскольку перегрузка наружного отдела сустава очень быстро приведен к дегенерации суставного хряща и здесь.
Согласно имеющимся литературным данным, корригирующие остеотомии позволяют в 7-10-летней перспективе в значительной мере уменьшить выраженность болевого синдрома и улучшить функциональную активность пациентов (Dowd et al.).
3. Внутрисуставные реконструктивные вмешательства. Внедрение в клиническую практику технологий реконструкции поврежденных менисков и разрушенного суставного хряща привело к возобновлению интереса к корригирующим остеотомиям как операциям, которые позволяют добиваться весьма благоприятного биомеханического результата и у молодых пациентов с полнослойными дефектами суставного хряща или отсутствием одного из менисков по сути могут стать операциями выбора.
Точно также корригирующая остеотомия в сочетании с реконструкцией крестообразной связки может оказаться эффективной у пациентов с нестабильностью коленного сустава в сочетании с болевым синдромом, вызванным изменением оси конечности (Giffin и Fintan).
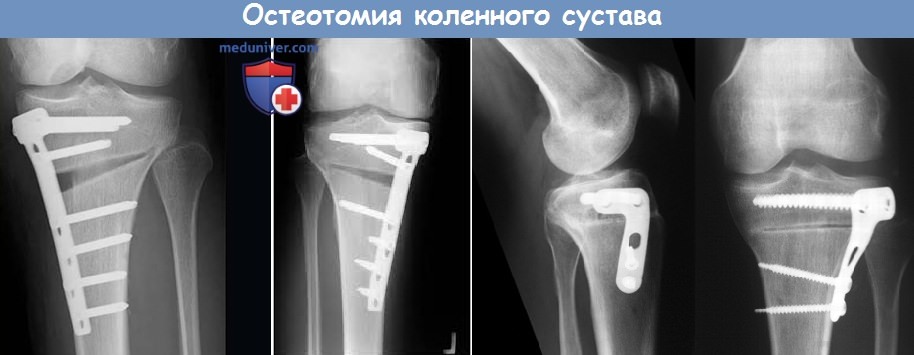
б) Техника остеотомии коленного сустава. Исходя из известных биомеханических причин варусная деформация коленного сустава корригируется валъгизирующей остеотомией проксимального конца большеберцовой кости, а вальгусная деформация — надмыщелковой варизирующей остеотомией бедра.
Перед операцией необходимо тщательно измерить угловые взаимоотношения костей, образующих коленный сустав, и наметить по рентгенограммам план будущей остеотомии.
1. Высокая тибиальная валыизирующая остеотомия может выполняться путем удаления костного клина заранее определенной высоты, основание которого располагается латерально, с последующим закрытием зоны остеотомии (закрывающаяся клиновидная остеотомия), либо путем установки такого костного клина с медиальной стороны (открывающаяся клиновидная остеотомия).
2. При латеральной закрывающейся клиновидной остеотомии первым этапом необходимо выполнить релиз малоберцовой кости путем ее остеотомии в дистальной трети или путем рассечения связок проксимального межберцового сочленения. Остеотомия большеберцовой кости выполняется сразу же выше точки прикрепления собственной связки надколенника. Выполняют два поперечных пропила: один параллельно суставной поверхности, а другой ниже первого и под углом к нему для формирования костного клина необходимой высоты. Образованный костный клин удаляется, фрагменты сближаются и фиксируются в новом положении скобками или компрессирующими винтами.
Конечность иммобилизируют на 4-6 недель, в течение которых остеотомия должна консолидироваться.
3. Открывающаяся клиновидная вальгизирующая остеотомия выполняется с медиальной стороны и обладает рядом преимуществ: она дает возможность непосредственно во время операции выбрать необходимый объем коррекции, также она позволяет корригировать деформации и в сагиттальной плоскости, кроме того она избавляет от необходимости выполнения релиза межберцового сочленения.
При этом, однако, эта операция не лишена недостатков: формируемый в ходе остеотомии костный дефект необходимо заполнить костным трансплантатом, а после операции пациент довольно долго нс должен нагружать оперированную конечность, кроме того, при использовании этой методики велик риск несращения или замедленной консолидации зоны остеотомии. Риск подобных осложнений можно уменьшить за счет стабилизации фрагментов наружными фиксаторами. Через пять дней после операции зону остеотомии начинают очень медленно раскрывать, способствуя тем самым формированию костной мозоли. В иммобилизации гипсом в таком случае необходимости нет. Наружный фиксатор обычно демонтируется через 10-12 недель после операции.
4. При необходимости варизирующей остеотомии (обычно у активных пациентов с изолированным поражением наружного отдела коленного сустава и при вальгусной деформации коленного сустава) последняя выполняется в надмыщелковой области бедра. Наиболее часто для этого применяется медиальная закрывающаяся клиновидная остеотомия, которая позволяет восстановить нулевое отклонение механической оси конечности. Для фиксации фрагментов применяется клинковая пластина, во многих случаях в послеоперационном периоде может также потребоваться наружная иммобилизация.
в) Результаты остеотомии коленного сустава. При дегенеративном поражении коленного сустава высокая тибиальная валыизирующая остеотомия позволяет добиться хороших результатов тогда, когда (1) поражение коленного сустава ограничено медиальным его отделом и (2) если сохранены подвижность и стабильность коленного сустава. В первый год после операции она обеспечивает довольно значительное купирование болевого синдрома у 85% оперированных пациентов, однако по прошествии пяти лет это число падает до 60%.
Недавно проведенные исследования показывают, что современные методики медиальной открывающейся клиновидной остеотомии позволяют добиться удовлетворительной коррекции оси конечности в 93% случаев, выживаемость достигнутой коррекции составляет 94% при пятилетием наблюдении за пациентами, 85% при 10-летнем наблюдении и 68% при 15-летнем наблюдении, в конце периода наблюдения пациентам выполнялось тотальное эндопротезирование коленного сустава (Brower et al., Virolainen и Aro).
Клинические результаты дистальной варизирующей остеотомии бедра у специально подобранных для этого вмешательства пациентов также были хорошими. Значительного купирования болевого синдрома и улучшение функции коленного сустава можно ожидать у 90% пациентов (Preston et al.).
г) Осложнения остеотомии коленного сустава:
1. Компартмент-синдром голени. Это наиболее значимое из возможных ранних осложнения тибиальной остеотомии. Пациент в раннем послеоперационном периоде нуждается в пристальном наблюдении и повторных осмотрах на предмет возможного развития признаков начинающейся ишемии стопы. Ранние признаки компартмент-синдрома иногда ошибочно принимают за симптомы тромбоза глубоких вен голени. Подобных ошибок необходимо избегать любой ценой, поскольку позднее начало лечения при компартмент-синдроме чревато полной потерей нормальной функции нижней конечности.
2. Парез малоберцового нерва. Излишне усердные попытки коррекции длительно существующей вальгусной деформации коленного сустава могут привести к перерастяжению и парезу малоберцового нерва. Тем же самым может закончиться неправильная наружная иммобилизация коленного сустава, именно поэтому не следует доверять наложение гипсовой повязки неопытным молодым коллегам без надлежащего надзора со стороны опытного врача.
3. Ошибки при коррекции деформации. Избыточная или недостаточная коррекция деформации являются следствиями погрешностей при использовании той или иной методики операции. При дегенеративном поражении медиального отдела коленного сустава если не добиться небольшого вальгусного положения голени, результат вряд ли будет удовлетворительным. При этом, однако, избыточная коррекция не только нежелательна в биомеханическом плане, но и станет источником беспокойств пациента еще и по косметическим соображениям.
4. Замедленное сращение и несращение. Избежать подобных осложнений можно только обеспечив прочную и стабильную фиксация костных фрагментов.
- Читать далее "Показания и техника артродеза коленного сустава"
Оглавление темы "Болезни коленного сустава и стопы":- Причины увеличения коленного сустава и его лечение
- Показания и техника артроскопии коленного сустава
- Показания и техника реконструкции связок коленного сустава
- Показания и техника остеотомии коленного сустава
- Показания и техника артродеза коленного сустава
- Показания и техника эндопротезирования коленного сустава
- Особенности анатомии коленного сустава
- Причины боли в голеностопном суставе и его обследование
- Симптомы идиопатической косолапости (tallipes equinovarus) и ее диагностика
- Лечение идиопатической врожденной косолапости (tallipes equinovarus)

