Причины боли в коленном суставе и его обследование
Наиболее частой жалобой пациентов является боль в коленном суставе, которая может нарастать постепенно либо возникать внезапно и достаточно остро. При воспалительных и дегенеративных поражениях коленного сустава болевой синдром обычно носит диффузный характер, тогда как при расстройствах механического характера (особенно связанных с травмой сустава) боль нередко довольно четко локализована — пациент может и должен указать локализацию болевого синдрома.
Весьма полезную информацию можно извлечь из описания пациентом механизма травмы: прямой удар в области передней поверхности коленного сустава может стать причиной повреждения надколенно-бедренного сочленения, удар сбоку может привести к разрыву коллатеральных связок, а ротационный механизм травмы скорее всего приведет к повреждению менисков или разрыву крестообразных связок.
Отек коленного сустава может быть диффузным или локализованным. При наличии в анамнезе травмы сустава необходимо выяснить, развился отек сразу после травмы (что позволяет заподозрить гемартроз) или только спустя несколько часов (что типично для повреждения менисков). Жалобы на периодически повторяющийся отек коленного сустава, когда в промежутках между этими рецидивами коленный сустав выглядит более или менее обычно, позволяют заподозрить длительно существующее внутреннее повреждение коленного сустава, например старый разрыв мениска, дегенеративное повреждение мениска, небольшие остеохондральные повреждения или свободное тело в полости сустава. Хронический отек сустава типичен для синовита или артрита.
Незначительный отек по передне-внутренней или передне-наружной поверхности сустава позволяет думать о кисте мениска (всегда локализуется по внутренней поверхности) или флотирующем свободном суставном теле. Отек по передней поверхности сустава может быть вызван препателлярным бурситом, ограниченное объемное образование в подколенной области также может быть связано с бурситом коленного сустава, однако чаще его причиной является пролабирование синовиальной оболочки и капсулы коленного сустава в подколенную ямку.
«Ограничение движений» является довольно распространенной жалобой пациентов, однако при этом следует разделять ограничение движений, связанное с болевым синдромом, и нарушение движений, обусловленное слабостью разгибательного аппарата коленного сустава. Наиболее характерной является тугоподвижность коленного сустава, возникающая постоянно после некоторого периода отдыха, — она позволяет предположить наличие того или иного хронического дегенеративно-воспалительного поражения сустава.
От тугоподвижности следует отличать блокирование сустава. Последнее заключается во внезапно развивающемся ограничении полного разгибания коленного сустава, тогда как сгибание в суставе при этом сохраняется. Причиной подобного состояния является ущемление разорванного фрагмента мениска или свободного суставного тела в полости коленного сустава.
Путем покачивания голени в ту и другую сторону пациенты иногда самостоятельно «разблокируют» свой сустав, внезапное «разблокирование» сустава служит наиболее надежным свидетельством того, что блокада сустава была вызвана каким-либо мобильным внутрисуставным образованием. Не путайте истинные блокады с «псевдоблокадами», при которых причиной ограничения движений являются болевой синдром или страх возникновения болевого синдрома.
Деформация коленного сустава редко является основной жалобой пациентов, обычно их не сильно беспокоит Х-образная или О-образная деформация ног. Однако источником жалоб пациентов может стать односторонняя деформация коленного сустава, особенно если она начинает прогрессировать.
Чувство нестабильности и неуверенности в коленном суставе позволяет заподозрить наличие механической причины: повреждения связок, менисков, капсулы сустава или просто слабости мышечного аппарата. Чувство нестабильности, особенно если оно возникает при подъеме или спуске по лестнице, также может быть связано с болевым синдромом или нестабильностью надколенно-бедренного сустава. В условиях нестабильности избыточная физическая нагрузка приводит к отеку коленного сустава (обусловленному выпотом в полость сустава или гемартрозом) и диффузному болевому синдрому в суставе.
Хромота может быть обусловлена болевым синдромом или нестабильностью коленного сустава.
Нарушение функции коленного сустава проявляется в виде постепенного снижения толерантности к ходьбе, неспособности выполнять пробежки и появления сложностей при подъеме и спуске по ступенькам. Болевой синдром может возникать при сидении на корточках или на коленках и может быть обусловлен увеличением давления на надколенно-бедренный сустав или ограничением полного сгибания в суставе.
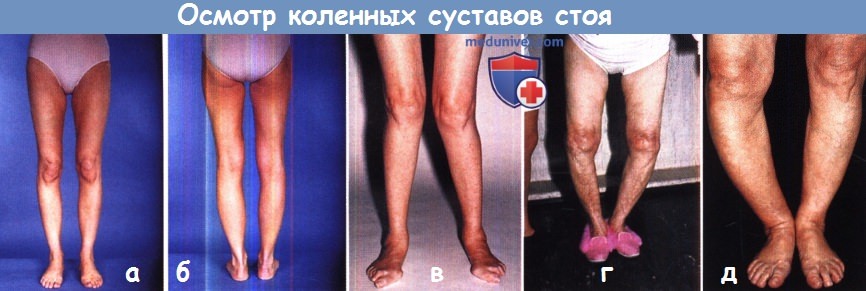
(а, б) Обратите внимание на форму и положение нижних конечностей, осмотрите пациента сначала спереди, затем сзади.
В норме коленные суставы характеризуется несколько вальгусным положением.
Обратите внимание на то, отечен ли коленный сустав, есть ли гипотрофия мышц бедра: гипотрофия четырехглавой мышцы при тех или иных поражениях коленного сустава развивается достаточно быстро.
(в) У данной пациентки на фоне ревматоидного артрита сформировалась двусторонняя вальгусная деформация коленных суставов;
в отличие от ревматоидного артрита при дегенеративном поражении чаще наблюдается варусная деформация коленных суставов (г).
Односторонняя деформация коленного сустава обычно сразу бросается в глаза и практически всегда является патологической — в данном случае деформация обусловлена болезнью Педжета большеберцовой кости (д).
а) Осмотр коленного сустава в вертикальном положении. Для осмотра необходимо полностью (от паховых складок до пальцев стоп) освободить от одежды обе нижние конечности, просто приподнять юбку или закатать брюки недостаточно.
Деформация коленных суставов (вальгусная, варусная или рекурвационная) лучше всего видна в положении стоя и в условиях нагрузки конечности весом тела, обе нижние конечности при этом (по возможности) должны быть сомкнуты, а стопы направлены вперед. В норме коленные и голеностопные суставы могут касаться, для этого необходимо, чтобы коленные суставы находились в несколько вальгусном положении (около 7° у женщин и 5° у мужчин), что обусловлено тем, что тазобедренные суставы у человека шире отстоят друг от друга, чем коленные.
Деформации коленного сустава, именуемые как genu valgum и genu varum, определяют относительно именно этого нормального анатомического положения коленных суставов. Однако при этом необходимо убедиться, что деформация ограничена именно коленным суставом (что часто является признаком его дегенеративного поражения), а не локализована на уровне нижнего конца бедренной кости (опухоль?) или верхнего конца большеберцовой кости (например, при неправильно сросшемся переломе или болезни Педжета).
Анатомию разгибательного аппарата коленного сустава (четырехглавой мышцы, надколенника и собственной связки надколенника) также можно оценить в положении стоя, однако лучше это делать в положении сидя (см. ниже).
Важной частью осмотра пациента является оценка его походки, при этом необходимо оценить, как пациент передвигается с и без вспомогательных средств опоры (трости или костылей). В фазу опоры обратите внимание, как разгибается коленный сустав (есть ли какая-либо фиксированная сгибательная или рекурвационная деформация коленного сустава), есть ли патологическая боковая подвижность в коленном суставе, свидетельствующая о его нестабильности. В фазу переноса посмотрите, двигается ли коленный сустав свободно или пациент удерживает его в одном положении, например, в связи с болевым синдромом или вследствие анкилоза.
Обратите внимание на то, хромает ли пациент. Если да, то обусловлена ли хромота поражением коленного сустава, или она связана с патологией тазобедренного сустава или стопы?
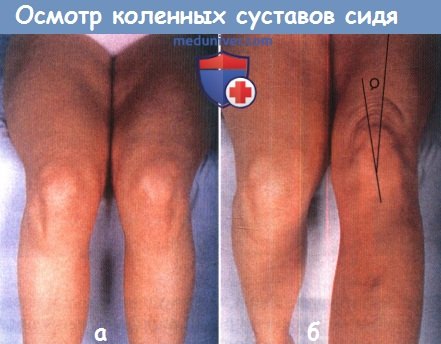
Обратите внимание на положение надколенников в покое (а) и при полном разгибании (б), оцените величину угла Q.
б) Осмотр коленного сустава в положении сидя. Пациента усаживают на кушетку с опущенными вниз ногами и в этом положении оценивают положение надколенников и собственных связок надколенников, а также форму и симметричность обоих коленных суставов и бугристостей большеберцовых костей в целом. В положении сгибания коленных суставов до 90° надколенники должны быть направлены точно вперед, обратите внимание на возможное необычно высокое (patella alta) или низкое (patella baja) расположение надколенников.
Считается, что patella alta значительно чаще, чем при нормальном положении надколенника, сопровождается хондромаляцией надколенника.
Затем попросите пациента по очереди выпрямить каждую ногу и проследите за тем, как надколенник двигается вверх. Остается ли он центрированным относительно мыщелков бедра или в начальную фазу разгибания смещается в ту или иную сторону и затем соскальзывает обратно в центр межмыщелковой борозды при достижении полного разгибания,—если да, то это позволяет предположить наличие подвывиха надколенника.
Положение надколенника также можно оценить путем измерения величины угла Q (квадрицепс-угол). Это угол, образованный линией, соединяющей переднюю верхнюю подвздошную ость с центром надколенника, и линией, соединяющей в свою очередь центр надколенника с бугристостью большеберцовой кости. В норме этот угол у мужчин равен примерно 14°, а у женщин — 17°. Увеличение угла Q считается предрасполагающим фактором к развитию хондромаляции надколенника, однако небольшие отклонения его значения от нормальных величин в общем-то не являются надежным показателем того, что в будущем разовьется та или иная патология коленного сустава.
(а) При многих внутренних повреждениях коленного сустава достаточно быстро развивается гипотрофия четырехглавой мышцы.
(б) Окружность бедер измеряют на одном и том же уровне, примерно на расстоянии ширины ладони от основания надколенника.
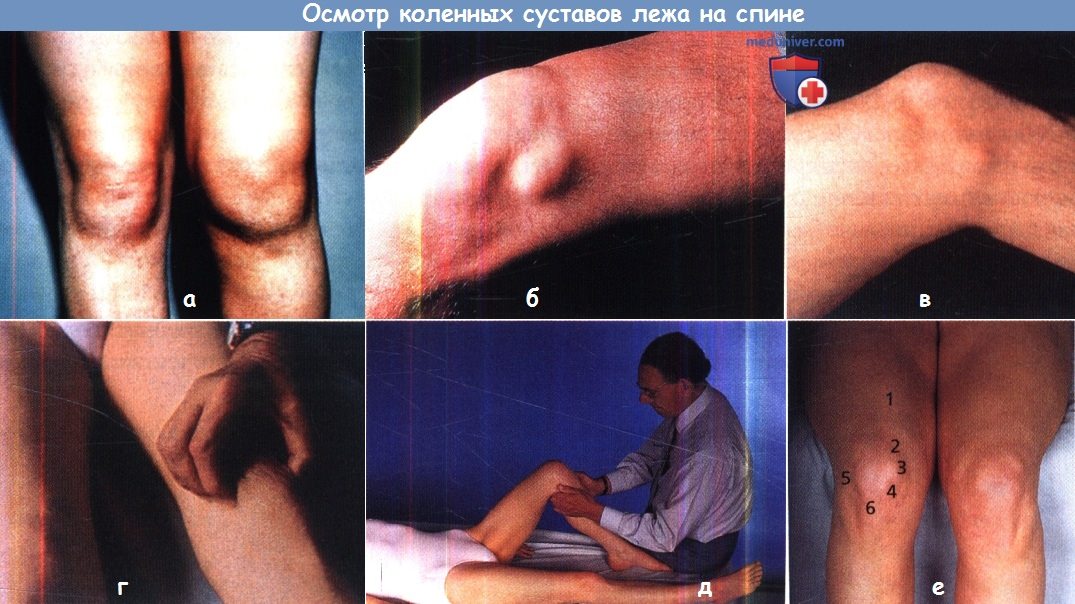
Отек может охватывать сустав целиком, как, например, у этого пациента с острым синовитом (а),
или быть ограниченным каким-либо определенным участком, как, например,
у этого пациента со значительных размеров свободным телом в полости сустава (б) или пациента с небольшого размера кистой внутреннего мениска (в).
(г) Пальпация на предмет выявления гипертрофии синовиальной оболочки: попробуйте приподнять надколенник, — если синовиальная оболочка утолщена,
ваши пальцы просто соскользнут с краев надколенника.
(д) Определение болезненности: сядьте напротив пациента и попытайтесь локализовать источник болевого синдрома/зону болезненности.
(е) Ориентиры коленного сустава: 1—сухожилие четырехглавой мышцы, 2 — край надколенника, 3 — внутренняя коллатеральная связка,
4—суставная щель, 5—наружная коллатеральная связка, 6—собственная связка надколенника.
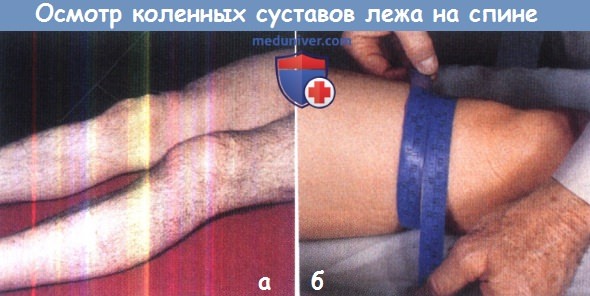
в) Осмотр коленного сустава в положении лежа на спине. Коленные суставы по сравнению с остальными крупными суставами человека наиболее доступны для клинического осмотра. В положении лежа на спине с сомкнутыми ногами любые особенности коленного сустава, выявленные с одной стороны, легко и быстро можно сравнить с противоположным суставом.
г) Внешний осмотр. Первое, что может броситься в глаза, — это положение коленного сустава. Симметричен ли больной сустав здоровому? В каком положении он находится — варусном или вальгусном, полностью ли он разгибается или даже переразгибается? Обратите внимание на то, отечен ли сустав, если да, то отек этот охватывает сустав в целом или ограничен каким-либо определенным участком?
Гипотрофия четырехглавой мышцы бедра является надежным признаком поражения коленного сустава. Возникшие в ходе осмотра предположения можно подтвердить путем измерения окружности бедер на одном и том же уровне (например, на каком-то определенном расстоянии от суставной щели или на расстоянии ширины ладони от основания надколенника).
Внимательно осмотрите коленный сустав на предмет кровоизлияний и старых рубцов или свищей, свидетельствующих о ранее перенесенной операции или инфекционном поражении коленного сустава.
Обратите внимание на форму и положение надколенника как в состоянии покоя, так и при движениях. Всегда осматривайте оба коленных сустава в сравнении друг с другом.
д) Пальпация коленного сустава. Как и при исследовании любого другого сустава, пальпация коленного сустава, если вы хотите получить при этом ценную информацию, требует основательного знания анатомии этого сустава.
Начните с того, что просто проведите рукой по всей длине конечности сверху вниз, обратите внимание на возможное изменение температуры кожи на том или ином уровне, сравните находки со здоровой стороной. В норме температура кожи в направлении сверху вниз постепенно снижается. Увеличение температуры кожи над коленным суставом свидетельствует об усилении кровообращения в этой зоне, что обычно связано с местным воспалительным процессом.
Следующим этапом последовательно пальпируют мягкие ткани и костные ориентиры в области коленного сустава, отмечая при этом возможные отклонения от нормы и зоны болезненности. Проще сделать это, согнув коленный сустав и сев рядом с исследуемым суставом на край кушетки. Положив обе кисти на переднюю поверхность коленного сустава, пальцами пальпируют наружные ориентиры костей, образующих коленный сустав, собственную связку надколенника, коллатеральные связки, подвздошно-большеберцовый тракт и гусиную лапку. Локализация болевых ощущений если не позволит поставить точный диагноз, то по крайней мере позволит ограничить зону поражения.
Гипертрофию или отек синовиальной оболочки выявляют следующим образом: колено разгибают, исследующий зажимает надколенник между своими большим и средним пальцами так, чтобы пальцы как бы провалились под надколенник, и пытается приподнять его вверх. В норме надколенник можно достаточно прочно удержать описанным способом, тогда как при гипертрофии и отеке синовиальной оболочки пальцы будут просто соскальзывать с краев надколенника.
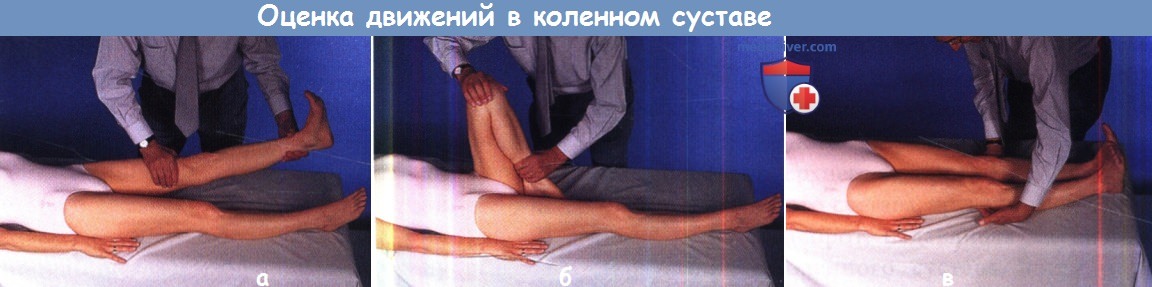
Амплитуда движений в коленном суставе от полного разгибания (а) до полного сгибания (б) составляет 150°.
Небольшое ограничение полного разгибания можно выявить, поместив обе кисти под коленные суставы и попросив пациента с силой прижать ноги к кушетке (в):
если с одной из сторон вам удается несколько проще извлечь свою кисть из-под колена, значит с этой стороны полное разгибание несколько ограничено.
е) Движения в коленном суставе. Пассивное разгибание в коленных суставах оценивают просто путем удерживания нижней конечности на уровне голеностопного сустава и подъема ее над уровнем кушетки. Конечность при этом должна полностью выпрямляться (или даже несколько пере-разгибаться), разгибание коленных суставов должно быть симметричным.
Для оценки активного разгибания исследующий помещает обе кисти под коленные суставы и просит пациента с силой выпрямить ноги, так чтобы оба коленных сустава (и кисти исследующего) оказались прижатыми к поверхности кушетки. Разница в силе этого движения обычно достаточно легко ощущается. Другим способом оценки активного разгибания в коленных суставах является их максимальное разгибание в положении сидя со свешенными с края кушетки ногами, пробу можно повторить с сопротивлением активному разгибанию.
Пассивное и активное сгибание в коленных суставах также оценивают в положении лежа на спине. В норме сгибание коленных суставов позволяет максимально приблизить пятки к ягодицам, амплитуда этого движения составляет 150°. Расстояние между пятками и ягодицами при максимальном сгибании коленных суставов сравнивают с обеих сторон.
Также необходимо оценить объем внутренней и наружной ротации голени в коленном суставе, который в норме не превышают примерно 10°. Для этого ноги пациента сгибают до 90° в тазобедренных и коленных суставах, одной рукой фиксируют коленный сустав, а другой, взявшись за стопу, ротируют голень.
Крепитацию при движениях в коленном суставе определяют, положив кисть на переднюю поверхность сустава. Наличие крепитации обычно свидетельствует о нарушении конгруэнтности надколенно-бедренного сочленения.
Движения в условиях приложения нагрузки на тот или другой отдел сустава являются полезной пробой, позволяющей локализовать источник болевого синдрома. Внутренний или наружный отдел сустава можно нагрузить путем приложения варусной или вальгусной нагрузки и сгибания сустава, при этом отмечают, какая из описанных манипуляций является более болезненной.
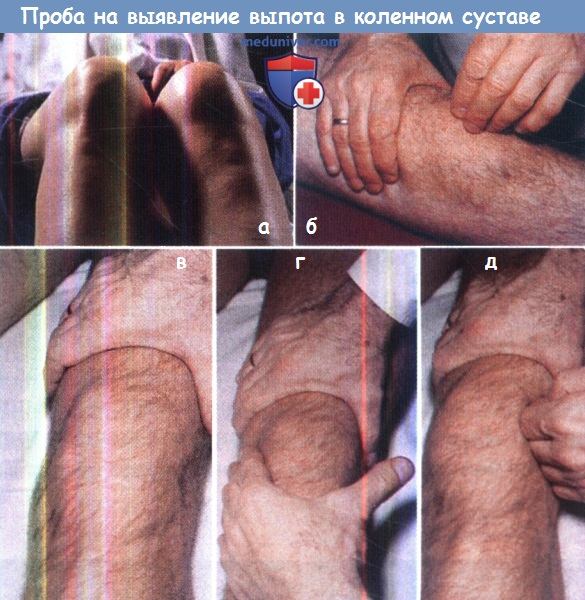
(а) Ложбинка, которая при наличии в полости сустава избыточного объема жидкости исчезает при сгибании.
(б) Симптом баллотирования надколенника. (в-д) Симптом выбухания: сожмите верхний заворот коленного сустава (в),
опорожните внутренние отделы коленного сустава (г) и нажмите на сустав снаружи,
обратите внимание, что жидкость, перемещаясь из наружных отделов во внутренние, приводит к появлению выбухания с внутренней стороны (д).
ж) Пробы на выявление выпота в полости коленного сустава:
1. Симптом флюктуации. Эта проба информативна только при наличии в полости сустава значительного объема жидкости. Левой рукой исследующий захватывает и сдавливает верхний заворот коленного сустава, а правой — сжимает коленный сустав ниже надколенника. Попеременное сжимание заворотов коленного сустава будет приводить к тому, что жидкость из одного заворота будет перемещаться в другой.
2. Симптом баллотирования надколенника. Так же, как описано выше, исследующий левой рукой сдавливает верхний заворот коленного сустава, «выжимая» из него жидкость, а другой рукой надавливает на надколенник, «погружая» его в сустав. При положительной пробе можно почувствовать, как надколенник касается мыщелка бедра и «всплывает» после прекращения давления на него.
3. Симптом выбухания. Это полезная проба, позволяющая выявить даже небольшой объем избыточной жидкости в полости коленного сустава, однако для того, чтобы она стала информативной, нужно немного попрактиковаться. Одной рукой жидкость из верхнего заворота «выдавливается» в полость коленного сустава, другой рукой опорожняют внутренний заворот, надавливая на внутреннюю поверхность коленного сустава, затем, отпуская внутреннюю поверхность коленного сустава, надавливают на наружную поверхность коленного сустава — жидкость, перемещаясь из наружных отделов коленного сустава во внутренние, приводит к появлению четкого выбухания с внутренней поверхности коленного сустава.
4. Симптом ложбинки. В норме при сгибании коленного сустава снаружи от собственной связки надколенника возникает небольшая ложбинка, которая пропадает при дальнейшем сгибании сустава. При наличии в полости сустава избыточного объема жидкости эта ложбинка заполняется ей и пропадает гораздо раньше, чем в норме (Mann et al.). Оба коленных сустава осматриваются в сравнении.
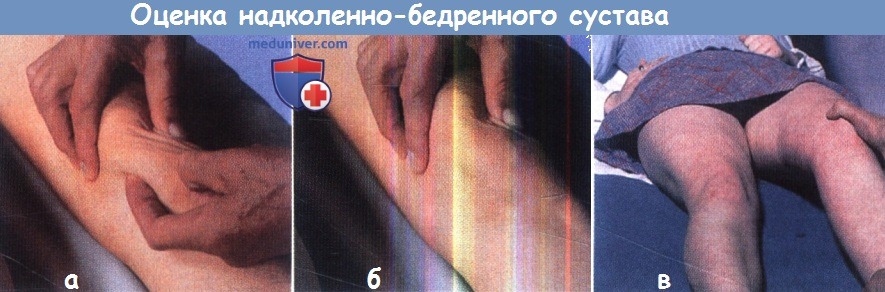
(а) Пальпация внутренней поверхности надколенника.
(б) Определение болезненности надколенника.
(в) Выявление симптома предчувствия вывиха.
з) Пателло-феморальный сустав. Оценивают размер, форму и положение надколенника. Сначала пальпируют переднюю поверхность надколенника, затем его края и, наконец, зоны прикрепления сухожилия четырехглавой мышцы и собственной связки надколенника. Довольно протяженная часть задней поверхности надколенника также доступна пальпации, для чего надколенник сначала смещают в одну, а затем в другую сторону. Болезненность при пальпации позволяет заподозрить наличие воспалительных изменений синовиальной оболочки или поражение суставного хряща.
Смещение надколенника вверх и вниз, прижимая его к поверхности мыщелка бедра («фрикционная проба»), при повреждении хряща в центральной зоне надколенно-бедренного сустава вызовет появление болезненного хруста.
Смещение надколенника наружу при одновременном медленном сгибании коленного сустава может стать причиной беспокойства пациента и сопротивления его дальнейшему движению — это т.н. «симптом предчувствия», характерный для рецидивирующего подвывиха или вывиха надколенника.
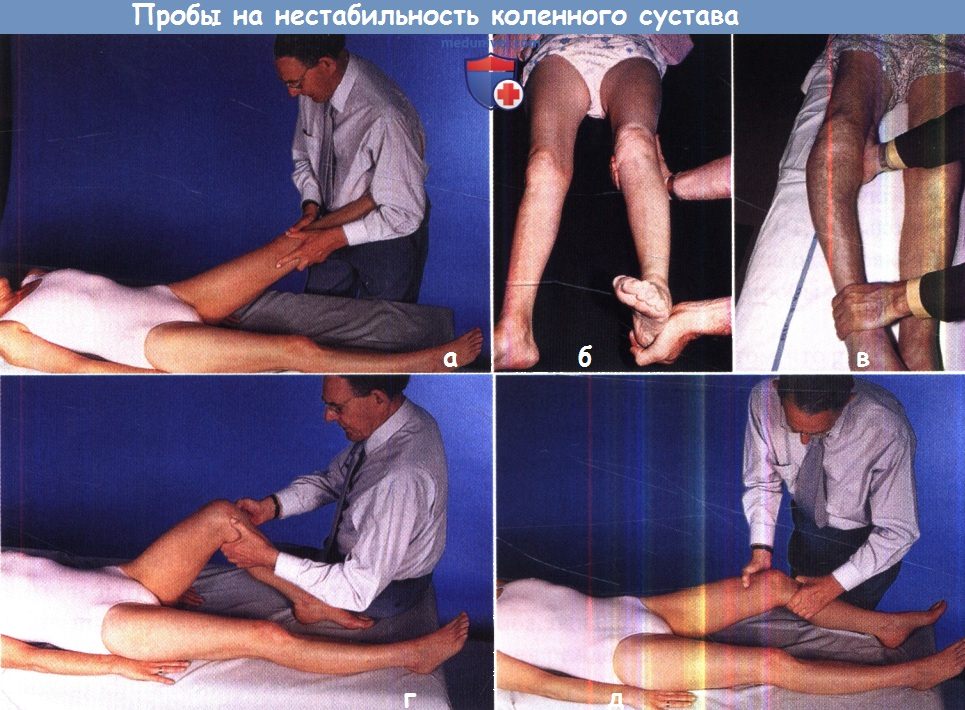
Существует два способа оценки состоятельности коллатеральных связок коленного сустава (боковой стабильности):
(а) стопу пациента прижимают к своему телу, коленный сустав захватывают и стараются сместить голень в вальгусное и варусное положение;
(б) одной рукой захватывают мыщелки бедра (для этого ваша кисть должна быть достаточно большой), а другой — удерживают голень на уровне голеностопного сустава и смещают ее в вальгусном или варусном направлении, (в) В данном случае имеет место выраженная боковая нестабильность коленного сустава вследствие несостоятельности наружной коллатеральной связки.
Состоятельность крестообразных связок оценивают с помощью симптома выдвижного ящика (г) или пробы Лахмана (д), суть которых описана в тексте.
и) Пробы на стабильность коленного сустава:
1. Коллатеральные связки. Состоятельность внутренней и наружной коллатеральных связок коленного сустава оценивают путем приложения, соответственно, вальгусной или варусной нагрузки. Для этого одной рукой захватывают ногу пациента за стопу и удерживают ее в положении разгибания, а второй рукой создают упор со стороны наружной или внутренней поверхности коленного сустава, и в этом положении, соответственно, отводят и приводят голень.
Пробу выполняют в положении полного разгибания и сгибания до 30°. В последнем случае в коленном суставе наблюдается в той или иной мере выраженная боковая подвижность, однако если амплитуда такой подвижности выше, чем с противоположной стороны, то следует подозревать наличие повреждения или растяжения коллатеральной связки. Боковая подвижность в положении полного разгибания всегда является патологической, она может быть обусловлена разрывом или растяжением боковых связок или капсулы, а также нарушением целостности суставного хряща или мыщелков бедра и большеберцовой кости, которое приводит к снижению высоты соответствующей камеры сустава.
2. Крестообразные связки. Рутинная оценка состоятельности крестообразных связок основана на выявлении патологической подвижности коленного сустава в сагиттальной плоскости. Оба коленных сустава сгибают до 90°, стопы ставят на поверхность кушетки, верхний отдел большеберцовой кости осматривают сбоку: если большеберцовая кость по сравнению со здоровой стороной смещена кзади или смещается назад при надавливании на нее спереди, то это свидетельствует о разрыве задней крестообразной связки («симптом провисания»).
В этом же положении исследующий фиксирует стопы пациента, сев на них (если только это не вызывает каких-либо дискомфортных или болевых ощущений), захватывает обеими руками верхний отдел голени и смещает ее вперед и назад в сагиттальной плоскости (симптом выдвижного ящика). Избыточное смещение голени вперед (положительный симптом переднего выдвижного ящика) свидетельствует о несостоятельности передней крестообразной связки, а назад (положительный симптом заднего выдвижного ящика) — о несостоятельности задней крестообразной связки.
Более чувствительной считается проба Лахмана, однако если у пациента массивные бедра или у исследующего относительно небольшие кисти, проведение этой пробы может оказаться затруднительным. Коленный сустав пациента сгибают до 20°, при этом одной рукой удерживают нижний отдел бедра, а другой — верхний отдел голени и смещают суставные концы бедра и большеберцовой кости друг относительно друга в сагиттальной плоскости.
При сохранной стабильности коленного сустава передне-задней подвижности в таком положении быть не должно. Как при выявлении симптома выдвижного ящика, так и при проведении пробы Лахмана необходимо отметить, каков конечный пункт патологического смещения голени — он может быть «мягким» или «жестким».
3. Комплексные повреждения связочного аппарата. При изолированных повреждениях какой-либо одной из связок коленного сустава диагноз обычно не вызывает сомнений: патологическая подвижность в этом случае будет наблюдаться либо во фронтальной, либо в сагиттальной плоскости. При комбинированных повреждениях может наблюдаться патологическая подвижность в косой плоскости или развиваться ротационная нестабильность. Для выявления таких типов нестабильности разработан ряд специальных клинических проб, наиболее известной из которых является проба со смещением точки опоры.
Пациента укладывают на спину, нижняя конечность должна быть полностью расслаблена. Исследующий поднимает голень пациента в положении полного разгибания коленного сустава и внутренней ротации большеберцовой кости (положение небольшого ротационного подвывиха). В этом положении к коленному суставу прикладывают вальгусную нагрузку и начинают его медленно сгибать. В момент, когда происходит вправление подвывиха голени, исследующий видит или ощущает внезапное смещение большеберцовой кости кзади. Иногда эта проба оказывается весьма болезненной.

Показано положение пациента при проведении пробы Тессали.
к) Пробы на выявление повреждений менисков коленного сустава:
1. Проба Мак-Мюррея (McMurray). Это классическая проба в настоящее время используется редко, поскольку точный диагноз зачастую без труда можно поставить по данным МРТ. Однако подобные методы диагностики не всегда оказываются доступными, поэтому клинические пробы до сих пор не утратили своей актуальности.
Проба основана на том, что разорванный фрагмент мениска иногда может ущемляться между суставными поверхностями, а высвобождение его в таком случае будет сопровождаться пальпируемым или слышимым щелчком. Коленный сустав максимально сгибают, в этом положении одну руку кладут на сустав, а другой ротируют голень из стороны в сторону и медленно ее разгибают. Пробу повторяют несколько раз, в т.ч. дополняя ее вальгусной или варусной нагрузкой на колено.
Положительная проба, однако, не всегда является патогномоничной для повреждения менисков, а отрицательная проба, в свою очередь, не позволяет исключить разрыв.
2. Проба Тессали (Thessaly). Проба основана на динамическом воспроизведении возникающих в коленном суставе в норме и при травмах нагрузок. Пораженный коленный сустав сгибают до 20°, стопа при этом ставится на пол, пациент с поддержкой со стороны исследующего полностью переносит вес на эту ногу. Пациента просят трижды повернуться всем телом сначала в одну, а затем в другую сторону (имитируя возникающие в коленном суставе при нагрузках ротационные усилия), коленный сустав при этом должен находиться в положении сгибания 20°.
Пациенты с разрывами менисков при подобных движениях испытывают боль в области внутренней и наружной суставной щели или могут отмечать чувство блокирования. Проба отличается высокой диагностической ценностью (точность ее в отношении выявления повреждений менисков составляет 95%) и низким числом ложноположительных или ложноотрицательных результатов (Karachalios et al.).
л) Осмотр коленного сустава в положении лежа на животе. В этом положении осматривается подколенная ямка: здесь могут быть рубцы или объемные образования. Последние могут располагаться по средней линии (что скорее всего обусловлено выбуханием капсулы коленного сустава) или быть смещенными в ту или иную от средней линии сторону (бурсит?). Полуперепончатая синовиальная сумка обычно располагается сразу выше суставной щели, а киста Бейкера — ниже нее.
Подколенную ямку необходимо тщательно пропальпировать. При наличии объемного образования необходимо ответить на такие вопросы, как его происхождение, пульсирует ли оно, опорожняется ли оно в сустав.
1. Проба Эпли (Apley). В положении сгибания коленного сустава до 90° к голени прилагают компрессионную нагрузку и ротируют ее из стороны в сторону. Эта проба позволяет воспроизвести симптомы, обусловленные повреждением менисков. Затем ротацию голени повторяют в положении дистракции коленного сустава (исследующий своим коленом прижимает бедро пациента к кушетке, захватывает руками голень и тянет ее вверх, ротируя из стороны в сторону). Усиление болевого синдрома в последнем случае может быть обусловлено только повреждением связок.
2. Проба Лахмана. Эту пробы можно без труда повторить и в положении на животе.
м) Рентгенография. Рентгенография коленного сустава в прямой и боковой проекциях считается рутинным исследованием, нередко дополнительно к ним могут оказаться необходимыми тангенциальная пателло-феморальная и межмыщелковая проекции. Рентгенография в прямой проекции всегда должна выполняться в положении стоя, поскольку зачастую только так можно выявить сужение суставной щели. Для сравнения всегда необходимо выполнять рентгенографию обоих коленных суставов.
Анатомическое взаимоотношение бедра и большеберцовой кости можно оценить по полноразмерным рентгенограммам нижних конечностей в положении стоя. Также разработаны специальные индексы, касающиеся высоты расположения надколенника и конгруэнтности надколенно-бедренного сустава. Эти вопросы обсуждаются в соответствующих статьях нашего сайта.
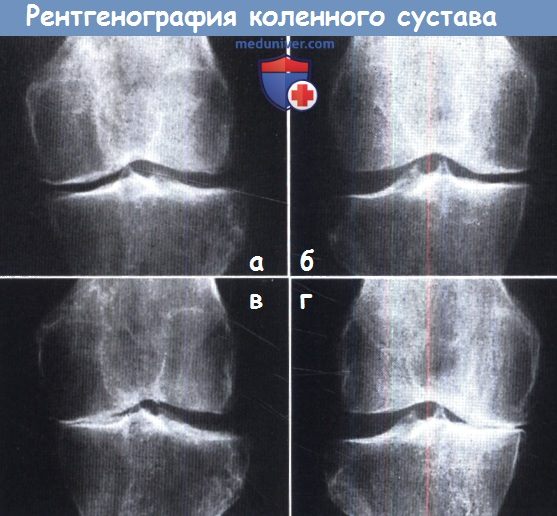
Рентгенография в прямой проекции всегда должна выполняться в положении пациента стоя.
(а, б) На рентгенограмме в положении лежа заметно лишь небольшое снижение высоты суставной щели каждого из коленных суставов,
тогда как в положении стоя (в, г) эти изменения выражены более значительно.
н) Другие методы лучевой диагностики. Радиосцинтиграфия на ранних стадиях остеоартроза может выявить усиленное накопление изотопа в субхондральной зоне костей. Также этот метод позволяет визуализировать «горячие зоны» при инфекционных осложнениях после эндопротезирования сустава.
КТ эффективна в отношении оценки конгруэнтности надколенно-бедренного сочленения в различных положениях коленного сустава.
МРТ является надежным методом диагностики повреждений менисков и крестообразных связок коленного сустава (Oei et al.). Также она эффективна в отношении диагностики ранних стадий остеохондральных поражений и остеонекроза мыщелков бедра и большеберцовой кости.
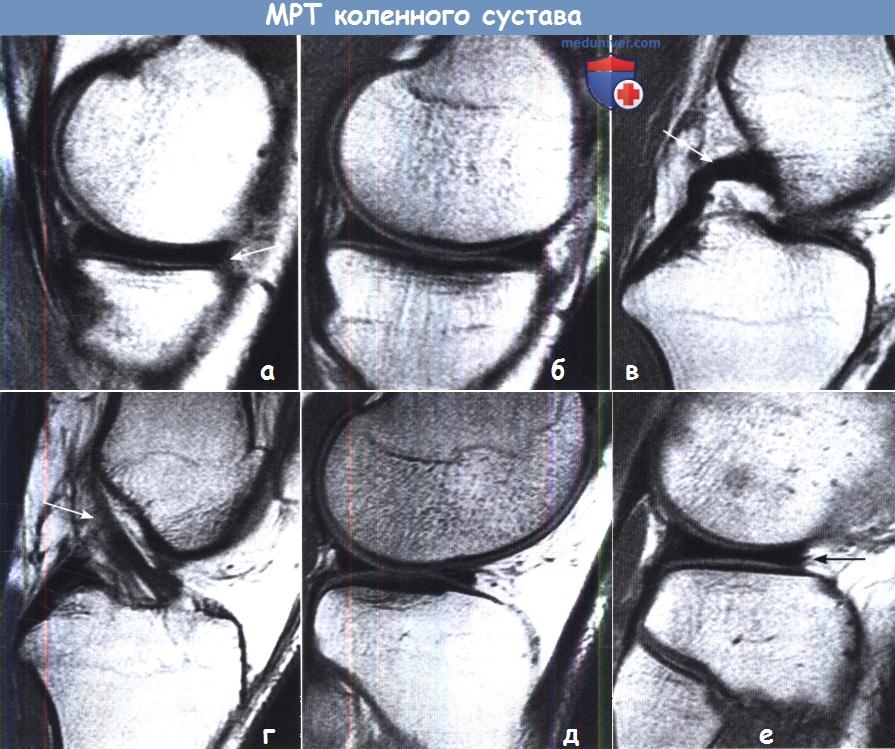
На серии Т-взвешенных изображений в направлении от внутреннего мыщелка к наружному показано,
как должны выглядеть в норме внутренний мениск (а, б), задняя крестообразная связка (в),
передняя крестообразная связка (г), волокна которой имеют веерообразный ход, и наружный мениск (д, е).
о) Артроскопия коленного сустава. Артроскопия позволяет:
(1) более точно диагностировать внутрисуставные повреждения коленного сустава,
(2) помогает принять решение о необходимости оперативного вмешательства и более точно спланировать доступ для такого вмешательства,
(3) оценить прогрессирование того или иного поражения коленного сустава и, конечно же,
(4) позволяет выполнить целый ряд лечебных манипуляций.
Артроскопия, однако, не является заменой клиническому исследованию. Тщательный сбор анамнеза и анализ имеющихся у пациента клинических признаков являются гем необходимым минимумом, который невзирая ни на что остается основой клинического диагноза. Наиболее эффективна артроскопия в отношении диагностики (и лечения!) повреждений менисков. Операция должна выполняться в строго асептических условиях.
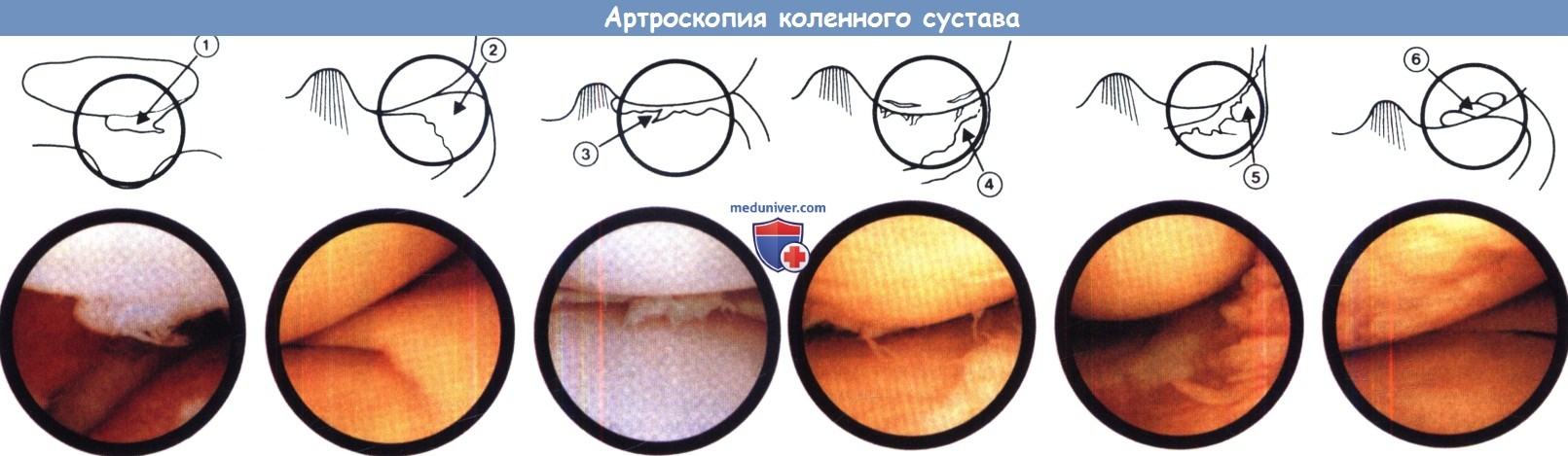
при осмотре со стороны наружных отделов видны хондромаляция надколенника (1), нормальный внутренний мениск (2),
разрыв внутреннего мениска (3), дегенеративные изменения внутреннего мениска и мыщелка бедра (4),
синовиальная оболочка при ревматоидном артрите (5), рассекающий остеохондрит внутреннего мыщелка бедра.
п) Диагностический календарь болезней коленного сустава. Большинство поражений коленного сустава могут встречаться в любом возрасте, однако существуют и такие состояния, которые наиболее часто наблюдаться в определенные периоды жизни человека.
Врожденные заболевания коленного сустава могут наблюдаться уже с момента рождения или проявить себя только в течение первого или второго десятилетия жизни.
Боль в переднем отделе коленного сустава у подростков обычно связана с хондромаляцией надколенника, его нестабильностью, остеохондритом или синдромом синовиальной складки. Также необходимо помнить, что болевой синдром в области коленного сустава может носить отраженный характер и быть обусловленным патологией тазобедренного сустава.
У лиц молодого возраста, занимающихся спортом, чаще всего встречаются повреждения менисков и связочного аппарата коленного сустава. Клиническое исследование в таких случаях, в отличие от лиц, скажем, пожилого возраста, должно включать самые различные клинические пробы, направленные на выявление нестабильности связочного аппарата.
У лиц старше среднего возраста хронический болевой синдром и ограничение подвижности коленного сустава скорее всего будут связаны с его дегенеративным поражением. При первичном гонартрозе также нередко наблюдается поражение и других суставов; полиартрит не обязательно (и даже не так уж часто) означает ревматоидный артрит.
- Читать далее "Причины деформации коленных суставов и их лечение"
Оглавление темы "Болезни тазобедренного и коленного суставов":- Симптомы бурсита, тендинита тазобедренного сустава и его лечение
- Оперативные доступы к тазобедренному суставу
- Показания, методика и этапы межвертельной остеотомии тазобедренного сустава
- Показания, методика и этапы артродеза тазобедренного сустава
- Показания, методика и этапы эндопротезирования тазобедренного сустава
- Особенности прикладной анатомии тазобедренного сустава
- Причины боли в коленном суставе и его обследование
- Причины деформации коленных суставов и их лечение
- Симптомы разрыва мениска коленного сустава и его лечение
- Симптомы кисты мениска коленного сустава и ее лечение

