Внешний осмотр и обследование при болях в суставе
В рассказе о Шерлоке Холмсе «Установление личности» есть следующий диалог с доктором Ватсоном:
Ватсон: «Похоже, вам удалось увидеть у вашего клиента многое из того, что осталось для меня практически невидимым»
Холмс: «Не невидимым, а незамеченным Вами, Ватсон».
Некоторые заболевания могут быть диагностированы с первого взгляда на пациента: кто не отличит внешних признаков проявления акромегалии или деформации конечностей при ревматоидном артрите от чего-либо другого? Тем не менее, даже в этих случаях полезно проведение системного обследования, которое предоставит информацию о конкретных нарушениях в организме пациента, и в отличие от клинико-патологической диагностики, способствует закреплению хороших клинических знаний и навыков и, чего никогда не стоит забывать, позволяет пациенту понять, что ему уделяется внимание.
Фактически, обследование начинается непосредственно в момент появления пациента. Мы отмечаем его общий вид, осанку, походку. Имеются ли явные особенности: х-образные колени, искривление позвоночника, укорочение конечности, парализованная рука? Испытывает ли он боль при движении? Выглядят ли движения естественными? Хромает ли пациент при ходьбе или ходит с тростью?
Характерная походка позволяет предположить болевой синдром в области тазобедренного сустава, нестабильность в коленном суставе или «свисающую стопу». Таких подсказок бесконечное множество, и каждый врач в течение жизни (осознанно или бессознательно) играет в эту игру— поставить диагноз с первого взгляда—во время каждой встречи с новым пациентом. В клинических условиях, разумеется, обследование должно проводиться более внимательно.
Когда мы приступаем к систематизированному осмотру, пациент должен быть раздет соответствующим образом; недостаточно, например, просто закатать штанину. Если у пациента выявлено повреждение одной конечности, то для сравнения необходимо обследовать и вторую.
Обследуем сначала здоровую (для сравнения), а затем поврежденную конечность. Нередко возникает искушение как можно быстрее обследовать пациента, искушение, которому не стоит поддаваться. Только целенаправленный и последовательный подход позволит не пропустить важные и значимые симптомы.
Алан Аплей, разработавший приведенную здесь систему, избегал использования длинных слов и фраз, применяя короткие и конкретные выражения. (Он также говорил: «Я ни инспектор, ни манипулятор, и уж определенно не пальпатор»). Поэтому традиционные в клинической практике термины «осмотр», «пальпация», «манипуляция», он заменил на слова «смотреть», «ощущать», «двигать». Со временем его учение расширялось, и на сегодня добавлен еще один термин—«пробовать», включающий в себя специальные манипуляции, которые используются при оценке неврологического статуса и выполнении функциональных проб.
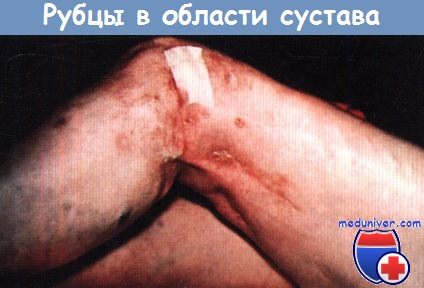
Едва заметный шрам на бедре говорит о давно перенесенной операции—металлоостеосинтезе перелома бедра с применением внутренних фиксаторов.
Другие шрамы свидетельствуют о послеоперационной инфекции; один свищ функционирует.
а) Оценка внешнего вида пациента. Патологические изменения не всегда заметны на первый взгляд. Но систематизированное, пошаговое обследование позволяет избежать ошибок.
Форма и осанка. Первое, что привлекает внимание,— это форма и положение конечностей и тела обследуемого человека. Пациент худой или страдает ожирением? Нормальная ли у него осанка? На одном ли уровне плечи? Симметрично ли располагаются конечности? Важно оценить деформацию в трех плоскостях и всегда надо сравнивать пораженную часть с противоположной стороной. При многих заболеваниях суставов и при повреждении большинства нервов конечность приобретает характерное положение. При заболеваниях позвоночника возможна деформация всего туловища.
Теперь более внимательно осмотрите отек или атрофичность участков тела — один симптом часто усугубляет проявление другого! Или же речь определенно идет об опухоли?
Кожа. Особое внимание необходимо уделять цвету, качеству и высыпаниям на коже. При осмотре нужно определить наличие кровоподтеков, ранок, язвочек. Рубцы — это информационная отметка прошлого — можно сказать, хирургическая археология. Цвет кожи отражает ее сосудистый статус или пигментацию, например, бледность при ишемии, синюшность — при цианозе, покраснение — при воспалении или темно-фиолетовый цвет кожи при подкожной гематоме.
Атипичные складки, если только они не образовались вследствие фиброза, могут навести на мысль о деформации, которая не всегда очевидна; плотная и блестящая кожа без складок типична для отеков или трофических нарушений.
Общий осмотр. Как правило, при первичном осмотре внимание врача первоначально сосредоточено на симптоматических или наиболее измененных областях, но не ограничивается пределами жалоб и симптоматики. Пациент, как правило, жалуется на сустав, который болит на момент осмотра, но крайне важно осмотреть и остальные суставы, которые так же могут быть вовлечены в патологический процесс.
б) Ощущения. Пальпация — это изучение, а не бесцельное ощупывание. Необходимо хорошо знать анатомию, чтобы правильно суметь определить ориентиры, позволяющие представить анатомическую картину.
Кожа. Оцените, теплая она или холодная, сухая или влажная, в норме ли ее чувствительность.
Мягкие ткани. Если пальпаторно определяется опухолевидное образование, необходимо описать его характеристики, отметить наличие или отсутствие пульсации.
Кости и суставы. Необходимо определить, не изменены ли очертания кости или сустава. Не утолщена ли синовиальная оболочка? Нет ли в полости сустава избыточного объема жидкости?
Болезненность. Имея четкое представление о внутренней структуре пораженной области, осторожно проверьте болезненные ощущения. Сосредоточьте внимание на лице пациента, мимика выразительнее слов. Попытайтесь установить соотношение болезненности с определенной структурой: определение точной локализации нарушения наполовину приблизит к решению вопроса о его причине.
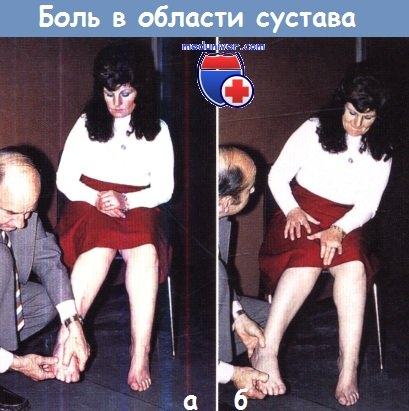
(а) неправильный подход — нет необходимости смотреть на свои пальцы, вы должны знать, где они;
(б) более информативно лицо пациента.
в) Движения в суставах. Термин «движение» объединяет несколько различных действий: активные движения, пассивные движения, нестабильность или патологическую подвижность и провоцирующие движения.
Активные движения. Попросите пациента выполнить движения без вашей помощи. Это даст вам информацию об амплитуде движений и, возможно, наличии болевого синдрома. Активные движения так же помогут оценить силу мышц.
Пассивные движения. В этом случае врач сам совершает движения в суставе пациента во всех анатомических плоскостях. Необходимо обратить внимание, есть ли разница в амплитуде активных и пассивных движений.
Объем движений. Амплитуда движений записывается в градусах, начиная от нуля, когда конечность находится в нейтральном или анатомическом положении, и до момента остановки движения либо вследствие боли, либо вследствие анатомического ограничения. Описание объема движений часто может показаться сложным. Определения «полный», «хороший», «ограниченный» объем движений, вводят в заблуждение. Поэтому всегда надо записывать полную амплитуду движений в суставе в градусах. Например, «сгибание в коленном суставе 0-140°» означает, что диапазон сгибания от 0 (нога абсолютно прямая) до 140° (голень находится под острым углом по отношению к бедру).
Соответственно, «сгибание в коленном суставе 20-90°» означает, что сгибание начинается с 20° (т.е. сустав полностью не разгибается) и продолжается лишь до 90°.
Для точности при измерении объема движения можно использовать угломер, но со временем развивается способность оценивать угол на глаз. Нормы амплитуды движений описаны в главах, посвященных конкретным суставам. Важно всегда сравнивать пораженную сторону со здоровой.
При определении амплитуды движений иногда можно почувствовать крепитацию. Крепитация, возникающая при движении сустава, обычно явная и диффузная, крепитация при тендосиновите—более слабая и четко локализована в области воспаленной синовиальной оболочки.
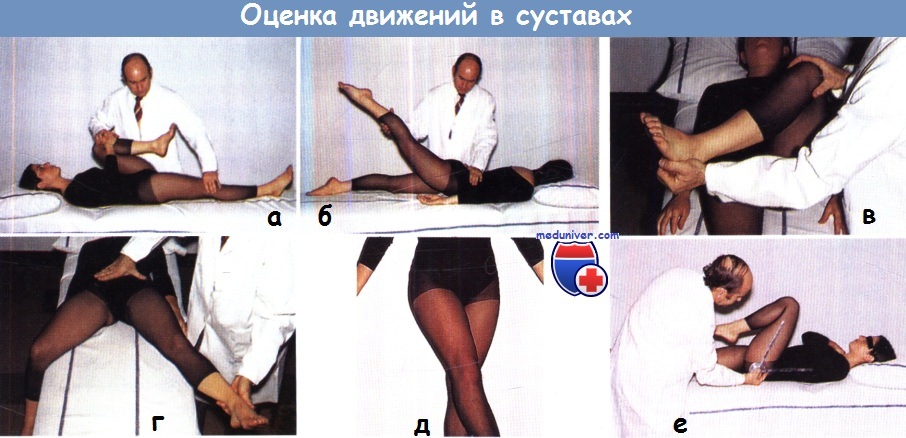
(а) сгибание, (б) разгибание, (в) ротация, (г) отведение, (д) приведение, (е) приведение.
Объем движений можно оценивать на глаз или с использованием угломера (ж).
Нестабильное движение по своей природе нефизиологично. Сустав можно сдвинуть или поставить под углом относительно нормальной плоскости движения, что и демонстрирует его нестабильность. Такая патологическая подвижность может быть очевидна (например, болтающееся колено), но чаще, для выявления незначительной нестабильности сустава, приходиться прибегать к дополнительным манипуляциям.
Провокационные движения. Одним из наиболее информативных методов диагностики является воспроизведение симптомов путем применения специфических провокационных движений. Боль в плечевом суставе, возникающая вследствие импинджмента субакромиальных структур, может быть спровоцирована движениями в суставе в сторону; пациент признает сходство болевых ощущений при обследовании и в повседневной жизни. Кроме того, пациенты с вывихом или подвывихом в анамнезе смогут вспомнить об этом событии после того, как врач придаст конечности положение, угрожающее вывиху.
Действительно, даже начало подобного движения, способного привести к вывиху, вызывает у пациентов тревогу и беспокойство; это так называемый «тест опасения».
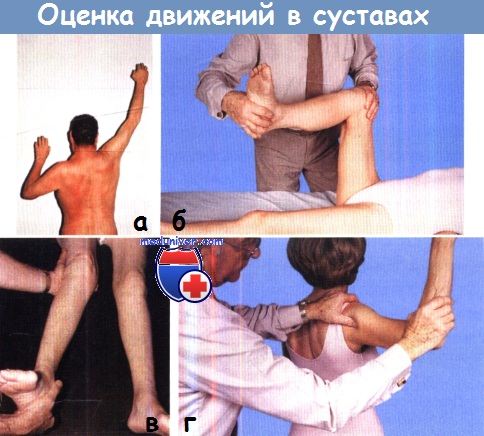
Движения в правом плечевом суставе в норме, в левом суставе движения ограничены.
(б) Пассивные движения—врач сам проверяет объем движений в суставе.
(в) Определение нестабильности в суставе, демонстрация вальгусной нестабильности правого коленного сустава.
(г) Провоцирующие движения—врач производит движения в суставе таким образом, что вызывает симптомы угрожающей боли или вывиха.
Показан тест, при котором происходит вывих в нестабильном плечевом суставе.
г) Клинические тесты при болезнях суставов. Представленный в предыдущем абзаце «тест опасения»— это один из нескольких клинических тестов, которые используются для выявления предполагаемых патологических изменений: например, «тест Томаса»— для определения сгибательной деформации в тазобедренном суставе, «тест Тренделенбурга»—для определения нестабильности в тазобедренном суставе, «тест МакМюррея» — при разрыве мениска в коленном суставе, «тест Лохмана» — при нестабильности крестообразной связки, а также различные тесты для определения наличия внутрисуставной жидкости. Эти и другие тесты описаны в соответствующих статьях на сайте - просим пользоваться формой поиска выше.
Пробы для оценки мышечного тонуса, силы, рефлексов, видов чувствительности являются неотъемлемой частью неврологического обследования.
д) Предупреждение. Мы признаем, что последовательность обследования, изложенная выше, может быть изменена. Иногда, возможно, сначала придется «подвигать», перед тем как «посмотреть». Например, ранняя сколиотическая деформация позвоночника видна только при наклоне пациента вперед. Порядок обследования также может меняться в тех случаях, когда у пациента выраженный болевой синдром или он недееспособен (нефункционален): не стоит передвигать конечность при подозрении на перелом, так как предпочтительнее сначала выполнить рентгенографическое исследование. При обследовании ребенка необходимо использовать все возможности при осмотре, пальпации или движении всякий раз, когда это возможно.
- Читать далее "Терминология в ортопедии: плоскости движения и типы движения в суставах"
Оглавление темы "Обследование суставов":- Что такое ортопедия? Что лечит врач-ортопед?
- Симптомы болезни сустава и их оценка
- Внешний осмотр и обследование при болях в суставе
- Терминология в ортопедии: плоскости движения и типы движения в суставах
- Неврологическое обследование при болях в суставах
- Что смотрит врач ортопед при осмотре ребенка?
- Причины разболтанности суставов и их оценка
- Причины деформации суставов и их оценка
- Причины экзостозов и их оценка
- Причины тугоподвижности сустава и их оценка

