Причины деформации коленных суставов и их лечение
По завершении роста и созревания скелета нормальная вальгусная установка коленных суставов составляет 5-7°. Любые отклонения от этих цифр можно рассматривать как «деформации», хотя нередко пациентов такие «деформации» никак не беспокоят. Наиболее часто встречаются три типа деформаций: О-образная деформация (genu varum), Х-образная деформация (genu valgum) и гиперэкстензионная деформация (genu recurvatum).
а) О- и Х-образная установка коленных суставов у детей. Выраженность деформации обычно оценивают в ходе обычного осмотра пациента. При двусторонней О-образной деформации степень ее можно оценить путем измерения расстояния между коленными суставами ребенка в положении стоя с сомкнутыми пятками, это расстояние должно быть не более 6 см. Аналогичным образом оценивают степень Х-образной деформации, измеряя расстояние между внутренними лодыжками в положении стоя с сомкнутыми коленными суставами и надколенниками, обращенными вперед, обычно оно составляет не более 8 см.
б) Физиологическая О- и Х-образная установка коленных суставов. О-образная установка ног в младенческом возрасте и Х-образная установка коленных суставов у детей до 4-летнего возраста встречаются настолько часто, что они считаются стадиями нормального развития конечностей. Одновременно с этим могут наблюдаться и другие постуральные аномалии, например «голубиные пальцы» и плоскостопие, однако во всех остальных отношениях эти дети абсолютно нормальны. В таких случаях необходимо успокоить родителей ребенка, а для оценки динамики развития «деформации» ребенка следует осматривать каждые шестьмесяцев.
В отдельных случаях, если по достижении ребенком 10-летнего возраста деформация все еще остается достаточно выраженной (т.е. межмыщелковое расстояние более 6 см или межлодыжечное расстояние более 8 см), рекомендуется оперативное лечение.
Для ограничения роста одной из сторон метафиза и тем самым коррекции прогрессирующей деформации с одной из сторон ростковая зона может блокироваться скобками (скобки удаляются по достижении небольшой избыточной коррекции), однако при использовании этого метода существует риск того, что после удаления скобок нормальный рост кости может не возобновится.
Аналогичного результата позволяет добиться ге-миэпифизеодез (артродез половины ростковой пластинки) на «выпуклой» стороне деформации. Такое вмешательство требует тщательного планирования времени его проведения, которое основывается на определении костного возраста ребенка и оценке предполагаемого эффекта блокирования одной из половин ростковой зоны в отношении как коррекции деформации, так и роста кости в целом.
Корригирующая остеотомия (надмыщелковая остеотомия при вальгусной деформации или высокая тибиальная остеотомия при варусной деформации) считается наиболее эффективным вмешательством, однако в таком случае ребенку (и его родителям) придется смириться с деформацией вплоть до завершения роста и созревания скелета, в противном случае существует риск рецидива деформации в процессе роста ребенка.
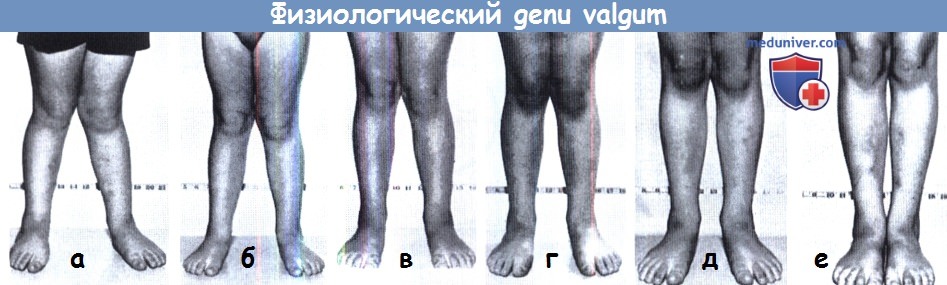
Х-образная деформация у детей раннего возраста обычно исправляется спонтанно.
На представленных фото — ноги одного и того же ребенка в различные периоды жизни от трех до семи лет.
в) Компенсаторные деформации. Варусные, вальгусные и ротационные деформации проксимального отдела бедра могут стать причиной развития целого комплекса компенсаторных деформаций коленных суставов и голеней, которые начинают развиваться с того самого момента, когда ребенок начинает ходить. Так, антеверсия шейки бедра может сопровождаться ротационной деформацией коленных суставов (надколенники направлены внутрь при полном сведении нижних конечностей), genu valgum, торсией большеберцовых костей и вальгусной деформацией задних отделов стоп.
Перед тем, как сосредоточить свое внимание на коленных суставах, необходимо проанализировать все компоненты этих деформаций. Нередко к концу роста и созревания скелета они разрешаются самостоятельно, если же некоторые их компоненты сохраняются, то они могут вообще не вызывать никаких проблем либо проблемы эти могут быть минимальными. Лишь в наиболее тяжелых случаях и только при максимально тщательном предоперационном планировании прибегают к корригирующим остеотомиям.
г) Патологическая О- и Х-образная установка коленных суставов. Заболевания, приводящие к нарушению нормального процесса роста эпифизарного или метафизарного отдела костей нижней конечности, могут стать причиной О- или Х-образной деформации коленных суставов. К таким заболеваниям относятся некоторые виды дисплазий скелета и различные типы рахита, также сюда можно отнести травмы эпизарного и метафизарного росткового хряща.
Односторонняя деформация, как правило, всегда является патологической, во всех случаях развития такой деформации необходимо искать признаки перенесенной травмы или генерализованного заболевания костной системы. При выраженных деформациях показана хирургическая коррекция, однако ее выполнение следует проводить только по завершении роста и созревания скелета, иначе в процессе последующего роста ребенка деформация с высокой долей вероятности рецидивирует.
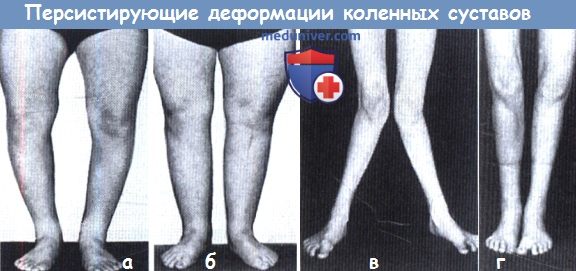
(а, б) Персистирующий genu valgum до и после корригирующей остеотомии.
(в, г) Вид конечностей до и после остеотомии по поводу тяжелой вальгусной деформации.
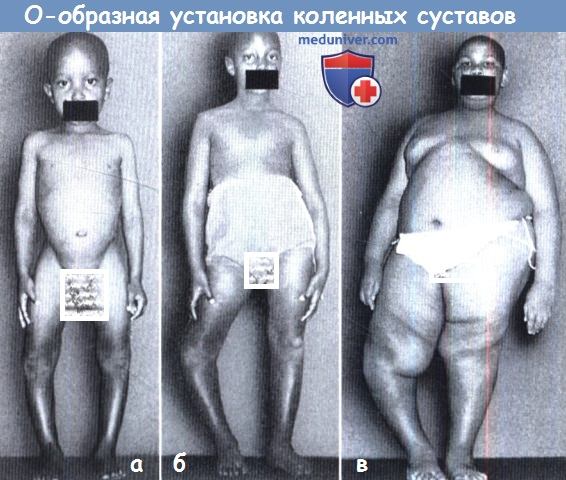
(а) Этот ребенок перенес в раннем детстве рахит.
(б) В этом случае ребенок перенес перелом в области проксимальной ростковой зоны большеберцовой кости.
(в) Деформация в данном случае обусловлена эпифизеолизом проксимального эпифиза большеберцовой кости на фоне избыточного веса вследствие эндокринного заболевания.
д) Болезнь Блаунта. Это заболевание характеризуется прогрессирующей О-образной деформацией нижних конечностей, связанной с нарушением роста задне-медиальной части проксимального отдела большеберцовой кости. Дети, страдающие этим заболеванием, обычно отличаются избыточным весом и рано начинают ходить; в 80% случаев поражаются обе нижние конечности. У детей негроидной расы заболевание наблюдается несколько чаще.
Деформация обычно выглядит более выраженной по сравнению с физиологической О-образной установкой конечностей, кроме того при болезни Блаунта может наблюдаться внутренняя ротация большеберцовой кости. При ходьбе ребенок как бы отбрасывает колено в сторону, в наиболее тяжелых случаях может формироваться наружный подвывих большеберцовой кости.
Рентгенография. Проксимальный эпифиз большеберцовой кости на рентгенограмме с внутренней стороны уплощен, а подлежащая зона росткового хряща имеет клювовидную форму. Внутренний кортикальный слой проксимального отдела большеберцовой кости выглядит утолщенным, — это визуальный эффект, обусловленный внутренней ротацией большеберцовой кости. Иногда эпифиз большеберцовой кости кажется «фрагментированным», в ряде случаев также отмечается поражение эпифиза бедра.
На поздних стадиях заболевания в области медиальной половины росткового хряща формируется костная перемычка, которая блокирует дальнейший рост кости в этой области. Степень варусной деформации проксимального конца большеберцовой кости определяют измерением угла между ее метафизом и диафизом.
В отличие от физиологической О-образной установки нижних конечностей патологическая деформация локализуется на уровне проксимального отдела большеберцовой кости, а не на уровне коленного сустава.
Лечение. Спонтанное разрешение заболевания наблюдается редко, поэтому когда становится понятно, что деформация прогрессирует, показана корригирующая остеотомия, направленная на устранение как варусного, так и ротационного компонента деформации. В планировании необходимого объема вмешательства помогает предоперационная или периоперационная артрография, позволяющая определить контур эпифиза большеберцовой кости. Поскольку рецидив деформации фактически неизбежен, показана даже некоторая избыточная коррекция имеющейся деформации.
В тяжелых случаях может быть также показан подъем внутреннего плато большеберцовой кости, для чего используют костный клин из бедра. Если уже сформировалась костная перемычка, ее иссекают и область резекции заполняют жировой тканью. У детей старшего возраста проще выполнить корригирующую остеотомию с последующим (при необходимости) удлинением большеберцовой кости по методу Илизарова. Во избежание развития в послеоперационном периоде компартмент-синдрома все описанные операции должны сопровождаться фасциотомией.
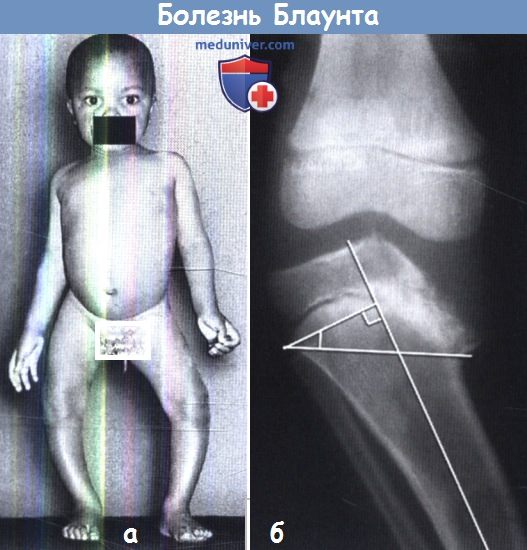
В отличие от детей, показанных на рисунке выше, у этого мальчика прогрессирующая О-образная деформация нижних конечностей начала формироваться после того, как он начал ходить.
На рентгенограмме показаны типичные признаки болезни Блаунта: значительная деформация проксимальной ростковой зоны большеберцовой кости,
как будто бы одна половина росткового хряща оссифицировалась и перестала расти.
Степень деформации оценивают по величине метафизарно-диафизарного угла, образованного линией,
перпендикулярной длинной оси большеберцовой кости, и линией, соответствующей направлению ростковой зоны.
Острый угол, образованный этими линиями, в норме не должен превышать 11°.
е) Деформации коленного сустава у взрослых. 1. Genu varum и genu valgum. Угловые деформации коленных суставов у взрослых встречаются достаточно часто (у мужчин это обычно О-образная деформация, а у женщин — Х-образная). Эти деформации могут быть следствием заболеваний детского возраста, в таком случае они обычно не сопровождаются какими-либо проблемами. Однако если деформация сопровождается нестабильностью коленного сустава, она может приводить к его дегенеративному поражению — медиального отдела сустава при варусной деформации и латерального при вальгусной. Genu valgum также может сопровождаться изменением нормального трекинга надколенника, что в свою очередь становится причиной развития пателло-феморального артроза. Даже при отсутствии выраженных дегенеративных изменений, если пациент предъявляет жалобы на выраженный болевой синдром при клинических или рентгенологических признаках поражения сустава, с «профилактической» целью может быть показана корригирующая остеотомия выше уровня сустава при вальгусной деформации и ниже — при варусной. Предоперационное планирование должно включать рентгенологическое исследование, позволяющее количественно оценить механическую и анатомическую оси конечности, а также положение центра угловой деформации.
Деформация может быть вторичной вследствие дегенеративного поражения сустава, при остеоартрозе это обычно варусная деформация, при ревматоидном артрите — вальгусная. В подобных случаях нередко имеет место нестабильность сустава, поэтому корригирующая остеотомия характеризуется менее предсказуемыми результатами. Для оценки состояния коленных суставов в этой ситуации показана рентгенография с вальгусной и/или варусной нагрузкой.
Другими причинами варусной или вальгусной деформации коленного сустава могут быть повреждения связочного аппарата, неправильно сросшиеся переломы и болезнь Педжета. По возможности необходимо воздействовать на истинную причину деформации, если же сустав стабилен, то может быть достаточно одной корригирующей остеотомии.
2. Genu recurvatum (гиперэкстензия коленного сустава). Врожденная рекурвация коленного сустава. Эта деформация может быть обусловлена аномалиями расположения плода в полости матки, в таком случае она регрессирует спонтанно. Изредка выраженная гиперэкстензия коленного сустава является признаком истинного врожденного вывиха сустава.
Гипермобильность связочного аппарата. У здоровых людей с генерализованной гипермобильностью суставов в положении стоя наблюдается тенденция коленных суставов к избыточному разгибанию. Длительное вытяжение или иммобилизация коленного сустава в положении переразгибания может приводить к растяжению капсульно-связочного аппарата и формированию постоянной гиперэкстензионной деформации коленного сустава. Связки могут перерастягиваться вследствие хронического или рецидивирующего синовита (особенно при ревматоидном артрите), гипотонии мышц при рахите, при парезах вследствие полиомиелита или чувствительных нарушениях при болезни Шарко.
При паралитических деформациях, например, вследствие полиомиелита, рекурвация коленного сустава нередко сочетается с фиксированной эквинусной деформацией голеностопного сустава: для того, чтобы опереться подошвой в таких случаях человек вынужден переразгибать коленный сустав. Если подобная деформация выражена умеренно, это может быть даже полезно (например, для стабилизации коленного сустава слабыми мышцами-разгибателями). Однако выраженная и длительно существующая деформация может положить начало формированию вторичных и постоянных деформаций. Если с той или иной целью выставляются показания к корригирующему вмешательству на костях, некоторое переразгибание коленного сустава должно все же оставаться, поскольку оно позволит сохранить стабилизирующие механизмы коленного сустава. При выраженной слабости четырехглавой мышцы бедра пациенту может быть показано постоянное ношение шарнирного ортеза. Тяжелая паралитическая рекурвация коленного сустава может быть корригирована путем фиксации надколенника к плато большеберцовой кости, в такой ситуации надколенник будет работать как костный блок, ограничивающий переразгибание коленного сустава (Men et al.).
Прочие причины. Другими причинами рекурвации коленного сустава могут быть повреждения ростковой зоны и неправильно сросшиеся переломы. В подобных случаях в качестве метода лечения эффективна корригирующая остеотомия.
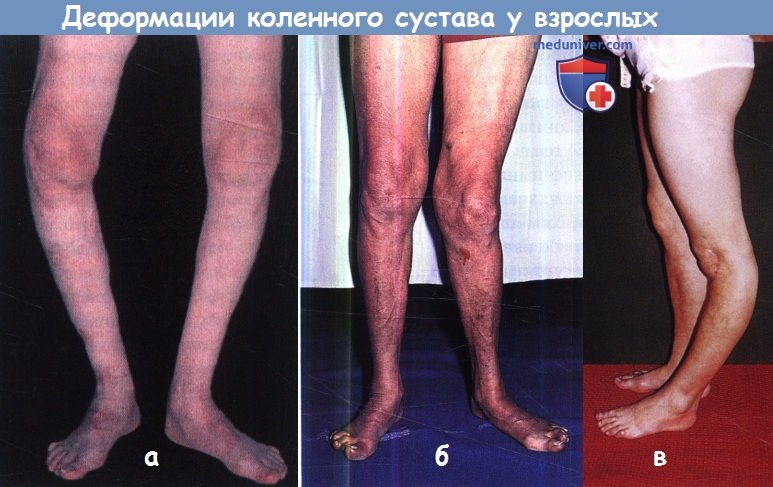
Genu varum обычно обусловлен дегенеративным поражением сустава (a), genu valgum—ревматоидным артритом (б),
a genu recurvatum (в) —тяжелым деструктивным поражением сустава (например, при болезни Шарко)
или тяжелой его нестабильностью (болтающийся сустав после перенесенного полиомиелита).
- Читать далее "Симптомы разрыва мениска коленного сустава и его лечение"
Оглавление темы "Болезни тазобедренного и коленного суставов":- Симптомы бурсита, тендинита тазобедренного сустава и его лечение
- Оперативные доступы к тазобедренному суставу
- Показания, методика и этапы межвертельной остеотомии тазобедренного сустава
- Показания, методика и этапы артродеза тазобедренного сустава
- Показания, методика и этапы эндопротезирования тазобедренного сустава
- Особенности прикладной анатомии тазобедренного сустава
- Причины боли в коленном суставе и его обследование
- Причины деформации коленных суставов и их лечение
- Симптомы разрыва мениска коленного сустава и его лечение
- Симптомы кисты мениска коленного сустава и ее лечение

