Лимфома из малых лимфоцитов и хронический лимфоцитарный лейкоз. Фолликулярная лимфома.
Лимфома из малых лимфоцитов и хронический лимфоцитарный лейкоз являются практически идентичными опухолями, которые отличаются друг от друга лишь по степени вовлечения в процесс периферической крови. Поражение с большим количеством циркулирующих опухолевых клеток обозначается как хронический лимфолейкоз (или хроническая лимфоцитарная лейкемия, ХЛЛ), а процесс без указанных клеток — как лимфома из малых лимфоцитов (Л МЛ) или как алейкемическая форма ХЛЛ (АХЛЛ). Большинство пациентов болеют в настоящее время лимфолейкозом в форме ХЛЛ. Обычно поражаются лица старше 50 лет. Вообще ХЛЛ и Л МЛ, взятые вместе, составляют до 30% от всех форм лейкоза, встречающихся у представителей европеоидной расы всех возрастов. Однако они редко возникают у жителей Азии.
Известно, что при ХЛЛ/ЛМЛ опухолевые В-клетки не способны к ответу на антигенную стимуляцию и с помощью неясных механизмов подавляют функцию нормальных В-клеток. Поэтому многие пациенты обнаруживают гипогам-маглобулинемию. Наряду с этим примерно 15 % больных обладают также антителами против собственных эритроцитов» что дает начало гемолитической анемии. Примерно у половины пациентов выявляются аномалии кариотипа, из которых самыми частыми являются трисомия 12-й и делеции 11-й и 12-й хромосом. Что касается транслокации, столь частой при других неходжки неких лимфомах, то здесь это — редкость. Таким образом, ХЛЛ/ЛМЛ характеризуются накоплением долго живущих, не функциональных В-лимфоцитов, которые инфильтрируют костный мозг, кровь, лимфатические узлы и другие органы.
Под микроскопом: ткань увеличенных лимфатических узлов, а также ткань инфильтратов костного мозга, селезенки или печени представлены обширными полями из тесно лежащих малых, круглых, зрелых и почти мономорфных лимфоцитов, среди которых рассеяны отдельные очаги из относительно крупных, митотнчески активных про-лимфоцитов. Наличие указанных очагов с более часто встречающимися фигурами митоза — характерный признак ХЛЛ/ЛМЛ. Популяция опухолевых малых лимфоцитов при ХЛЛ/ Л МЛ представлена зрелыми (периферическими) В-клетками, экспрессирующими пан-В-клеточные маркеры CD 19, CD20, CD23 и поверхностный иммуноглобулин (например, lgM, IgD), a также легкие цепи к или е, указывающие на моноклональное происхождение лейкозных клеток. В отличие от нормальных периферических В-клеток, опухолевые элементы также экспрессируют CD5, антиген, связанный с Т-клетками.
Среди В-клеточных новообразований этот признак присущ лишь мантийно-клеточной лимфоме.
ХЛЛ/ЛМЛ часто протекают бессимптомно. Если же симптоматика проявляется, то поначалу она неспецифична и включает в себя утомляемость» потерю массы тела и аппетита. Затем у больных ХЛЛ/ЛМЛ могут появиться: бактериальные осложнения, обусловленные гипогаммаглобулинемией, а также аутоиммунная гемолитическая анемия, аутоиммунная тромбоцитопения, лимфаденопатия и гелатоспленомегалия. Средний уровень выживаемости больных ХЛЛ/ЛМЛ после установления диагноза 4—6 лет. Однако возможны случаи трансформации этих лейкозов в более агрессивные новообразования, напоминающие либо пролимфоцитарный лейкоз, либо диффузную лимфому из больших В-клеток с уровнем выживаемости больных около 1 года.
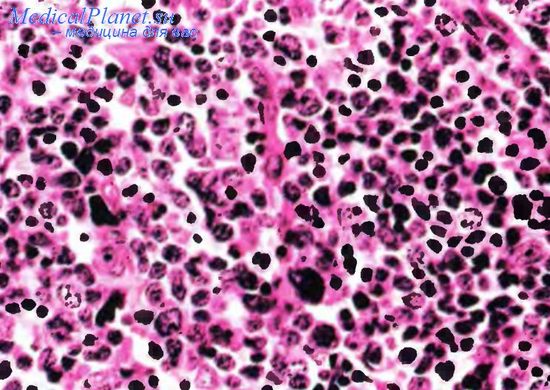
Фолликулярная лимфома
Фолликулярная лимфома (син.: нодулярная лимфома, узелковая лимфома. злокачественная лимфома с преобладанием малых расщепленных лимфоцитов, злокачественная лимфома с малыми расщепленными и большими лимфоцитами, лимфома с преобладанием больших лимфоцитов, центробластно-центроцитарная лимфома. центробластная лимфома). Эта опухоль встречается преимущественно у взрослых и пожилых лиц. Она проявляется в виде безболезненной и нередко генерализованной лимфаденопатип. Поражение внутренних органов не характерно, но костный мозг, как правило, в процесс вовлечен. Отсутствуют также лейкемические изменения в периферической крови, но с помощью проточной цитометрии или молекулярных технологий у большинства больных определяются небольшие клональные В-клеточные популяции. В опухолевых клетках выявляются: транслокация t( 14; 18) и точечный разрыв на хромосоме 18, расположенный в позиции 18q21, где картирован антиапоптозный ген bс12. Вышеуказанная транслокация вызывает сверхэкспрессию белка BCL2.
Под микроскопом при наиболее частом фолликулярном типе строения ткань пораженных лимфатических узлов пронизана многочисленными фолликулоподобными узелками, в которых опухолевые клетки напоминают В-лимфоциты нормальных герминативных центров. Чаще встречаются так называемые расщепленные элементы (cleaved cells), похожие на иентроциты, которые обладают чуть более крупными размерами, нежели покоящиеся лимфоциты; как бы расщепленными ядрами, т. е. имеющими выпуклые и/или вогнутые углы и «складки», а также грубый конденсированный хроматин; неотчетливыми ядрышками. Такую картину следует дифференцировать от реактивной гиперплазии лимфатических узлов, при которой в многочисленных герминативных центрах встречаются фигуры митоза и апоптозные тельца. Кроме того, при реактивной гиперплазии в паракортикальных и межфолликулярных зонах преобладают малые лимфоциты, представленные не В-, а Т-клеткам и с соответствующими маркерами. При диффузном типе строения опухоли среди центроцитоподобных элементов рассеяны то менее, то более многочисленные центробластоподобные клетки.
Они в 3—4 раза крупнее покоящихся лимфоцитов, имеют аналогичные, но довольно светлые ядра, содержащие по несколько крупных ядрышек, а также слабо развитую цитоплазму. Эти клетки напоминают митотически активные элементы в нормальном герминативном центре, однако в них нет ни фигур митоза, ни апоптозных телец. Это считается признаком агрессивного клинического поведения лимфомы. Опухолевые клетки экспрессируют CD 19, CD20, белок BCL2 (отсутствующий у В-клеток нормальных и реактивных герминативных центров) и иногда CD 10.
Фолликулярная лимфома характеризуется средним уровнем выживаемости пациентов в 7— 9 лет. Она трудно поддается лечению. Отсутствие лечебного эффекта при химиотерапии, возможно, отчасти связано с антиапоптозным эффектом гена Ас/2, который может предохранять опухолевые клетки от химиотерапевтического воздействия. Примерно у 40 % больных фолликулярной лимфомой, как проходящих, так и не проходящих лечение, процесс прогрессирует в диффузную злокачественную лимфому из больших В-клеток (см ниже). Такой переход отражает появление агрессивного субклона опухолевых В-клеток и часто связан с мутациями гена tp53. Подобные трансформированные новообразования поддаются лечению гораздо хуже, чем лимфомы из больших В-клеток, возникающие de novo.
- Читать далее "Мантийно-клеточная лимфома. Диффузная лимфома из больших В-клеток."
Оглавление темы "Опухоли лимфатической системы.":1. Лимфоидные новообразования человека.
2. Лимфобластные лейкозы. Лимфомы.
3. Лимфома из малых лимфоцитов и хронический лимфоцитарный лейкоз. Фолликулярная лимфома.
4. Мантийно-клеточная лимфома. Диффузная лимфома из больших В-клеток.
5. Лимфома Беркитта. Плазмоцитарные дискразии и множественная миелома.
6. Локализованная плазмоцитома. Лимфоплазмоцитарная лимфома. Болезнь тяжелых цепей. Моноклональная гаммапатия.
7. Лимфома Ходжкина. Характеристика лимфом Ходжкина.
8. Нодулярный склероз. Смешанно-клеточная форма болезни Ходжкина. Лимфоцитарное истощение.
9. Экстрамодальная лимфома. Волосато-клеточный лейкоз. Грибовидный микоз и синдром Сезари. Посттимусная Т-клеточная лимфома.
10. Миелоидные опухоли. Острый миелобластный лейкоз.

