Диабетическая ретинопатия: причины, диагностика, лечение
а) Определение: диабетическая ретинопатия — позднее глазное микрососудистое осложнение сахарного диабета.
б) Эпидемиология. Диабетическая ретинопатия — одна из основных причин слепоты населения развитых стран в возрасте от 30 до 60 лет. Примерно 90% пациентов с сахарным диабетом при длительности заболевания более 20 лет имеют диабетическую ретинопатию. Общая распространенность заболевания составляет 7%.
в) Патогенез. Диабетическая ретинопатия относится к микрососудистым осложнениям сахарного диабета. Микроангиопатия возникает в результате утолщения базальной мембраны сосудов, потери перицитов и сосудистых эндотелиальных клеток. Все эти процессы «запускаются» гипергликемией (повышенный уровень глюкозы в плазме крови), которая играет основную роль в развитии заболевания на ранних стадиях.
Позже развивается окклюзия капилляров с образованием ишемических зон сетчатки. Каскад последующих событий инициирует гипоксия. В зонах ретинальной ишемии начинают вырабатываться различные факторы ангиогенеза, такие как сосудистый эндотелиальный фактор роста (VEGF — vascular endothelial growth factor) и инсулиноподобный фактор роста тип 1 (IGF-1 — insulin-like growth factor). Они способствуют развитию новообразованных сосудов на сетчатке и радужке.
Для любой стадии диабетической ретинопатии характерна повышенная проницаемость сосудов (нарушение внутреннего гематоретинального барьера), что может приводить к развитию макулярного отека.
в) Патогенез и стадии диабетической ретинопатии. Сахарный диабет может вызывать изменения почти во всех структурах органа зрения. Эти изменения включают симптомы «сухого» кератоконъюнктивита, ксантелазмы, грибковые инфекции орбиты, преходящие аномалии рефракции, катаракту, глаукому, оптическую нейропатию и паралич глазодвигательных мышц. Однако в 90% случаев ухудшение зрения пациентов с сахарным диабетом связано с развитием диабетической ретинопатии.
Наиболее распространенная международная классификация диабетической ретинопатии основана на результатах исследования Diabetic Retinopathy Study (DRS). Согласно этой классификации, выделяют непролиферативную (1 — легкая, 2 — средней тяжести, 3 — тяжелая) и пролиферативную (1 — легкая, 2 — средней тяжести, 3 — высокого риска) диабетическую ретинопатию.
г) Клиника. Диабетическая ретинопатия долгое время может протекать бессимптомно. Лишь позже, когда поражается макулярная зона (развитие макулярного отека, экссудативной макулопатии) или возникает кровоизлияние в стекловидное тело, пациенты замечают значительное снижение зрения или резко наступившую слепоту.

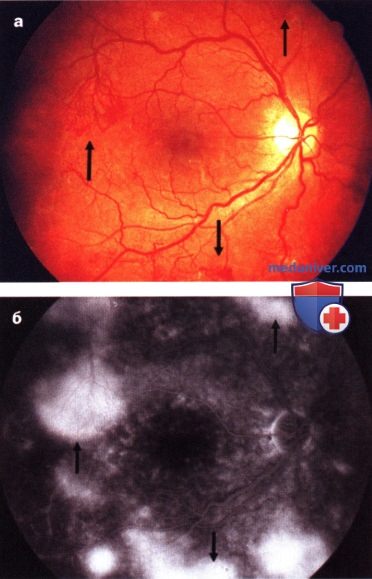
д) Диагностика. Диагностика диабетической ретинопатии независимо от стадии включает стереоскопическое исследование глазного дна в условиях мидриаза. Офтальмоскопия и анализ стереоскопических фотографий глазного дна представляют «золотой стандарт» в диагностике диабетической ретинопатии. Флюоресцентная ангиография необходима для определения показаний к лазерной фотокоагуляции сетчатки. Для выявления и оценки степени выраженности рубеоза радужки проводят биомикроскопию без мидриаза и гониоскопию угла передней камеры. Оптическая когерентная томография позволяет диагностировать макулярный отек, витреомакулярную тракцию, твердые экссудаты.
е) Дифференциальный диагноз. Необходимо исключить другие сосудистые заболевания глазного дна, главным образом гипертоническую ретинопатию.

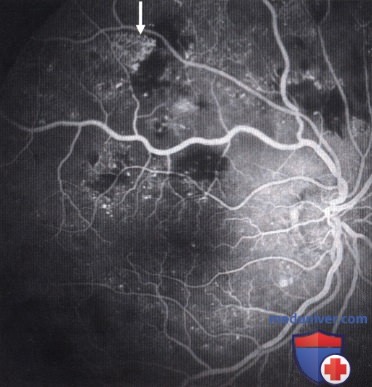
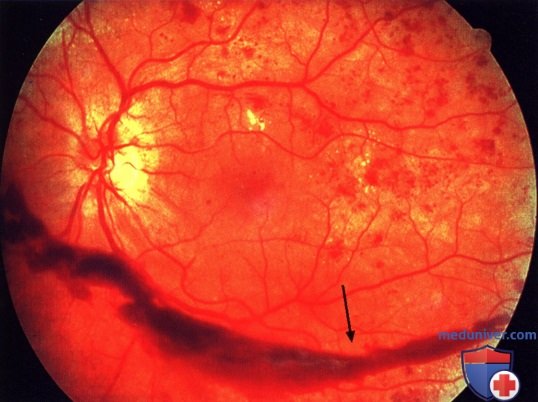
а - преретинальная неоваскуляризация — признак пролиферативной стадии заболевания (стрелки);
б - флюоресцентная ангиограмма того же глаза.
Интенсивная гиперфлюоресценция в результате ликеджа красителя из новообразованных сосудов (стрелки)
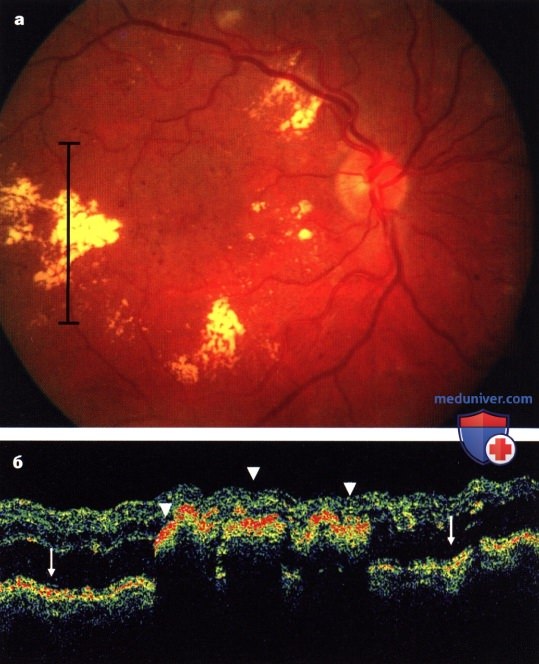
а — выраженный макулярный отек с твердыми (липидными) экссудатами (желтого цвета);
б — оптическая когерентная томограмма: макулярный отек (стрелки) и твердые экссудаты (наконечники стрелок).
«Срез» сетчатки, представленный на б, обозначен черной линией на а
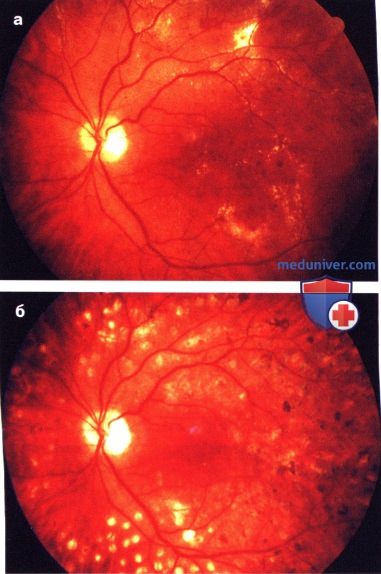
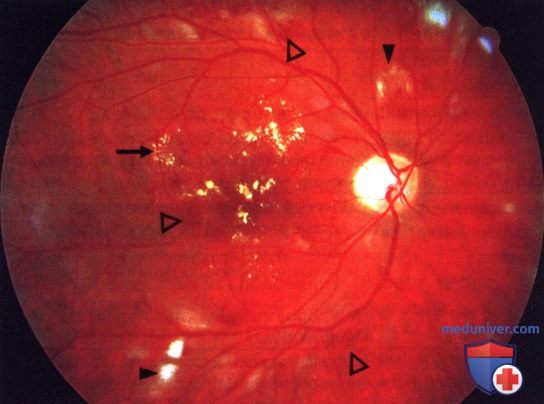
а — пролиферативная диабетическая ретинопатия с клинически значимым макулярным отеком до лазерного лечения;
б — глазное дно того же пациента после успешно проведенной лазерной коагуляции сетчатки (коагуляты имеют беловатокоричневатый цвет)
ж) Лечение. Пролиферативная диабетическая ретинопатия является показанием к панретинальной лазерной коагуляции (диаметр пятна — 500 мкм, общее количество коагулятов — 1200-1600, процедура проводится за 3-5 сеансов). Своевременное проведение панретинальной лазерной коагуляции в 2 раза уменьшает риск значительного снижения зрения у пациентов с пролиферативной диабетической ретинопатией и приводит к регрессии неоваскуляризации в 70-90% случаев.
Для лечения клинически значимого макулярного отека доказана эффективность фокальной лазерной коагуляции в области заднего полюса глазного дна. Наличие таких осложнений диабетической ретинопатии, как рецидивирующие кровоизлияния в стекловидное тело и тракционная отслойка сетчатки с захватом макулы предполагают хирургическое вмешательство — витрэктомию.
з) Профилактика. Пациенты с сахарным диабетом в обязательном порядке должны регулярно проходить офтальмологические осмотры. В противном случае они рискуют потерять зрение и ослепнуть. Все пациенты с сахарным диабетом типа 2 должны быть осмотрены офтальмологом сразу после постановки диагноза, а пациенты с сахарным диабетом типа I — в течение 5 лет с момента диагностирования заболевания. После этого больные должны проходить осмотр у офтальмолога 1 раз в год или чаще (при наличии признаков диабетической ретинопатии).
Беременность является фактором риска прогрессирования диабетической ретинопатии. Офтальмологический контроль в период беременности требуется в каждом триместре.
и) Течение и прогноз. Поддержание адекватного уровня гликемии (гликозилированный гемоглобин НвА1с < 7%) может помочь предотвратить или замедлить развитие диабетической ретинопатии. Наличие сопутствующей артериальной гипертензии требует адекватной гипотензивной терапии (целевое артериальное давление менее 140/85 мм рт. ст.). Однако, даже несмотря на оптимальную терапию, диабетическая ретинопатия может прогрессировать и приводить к терминальной стадии заболевания с развитием рубеоза радужки и вторичной неоваскулярной глаукомы.
Риск развития слепоты от диабетической ретинопатии снижается при адекватном контроле уровня сахара в крови, регулярных осмотрах офтальмолога и своевременной терапии, однако полностью исключить его невозможно.
- Рекомендуем далее ознакомиться со статьей "Тромбоз (окклюзия) вен сетчатки: причины, диагностика, лечение"
Редактор: Искандер Милевски. Дата публикации: 29.12.2020

