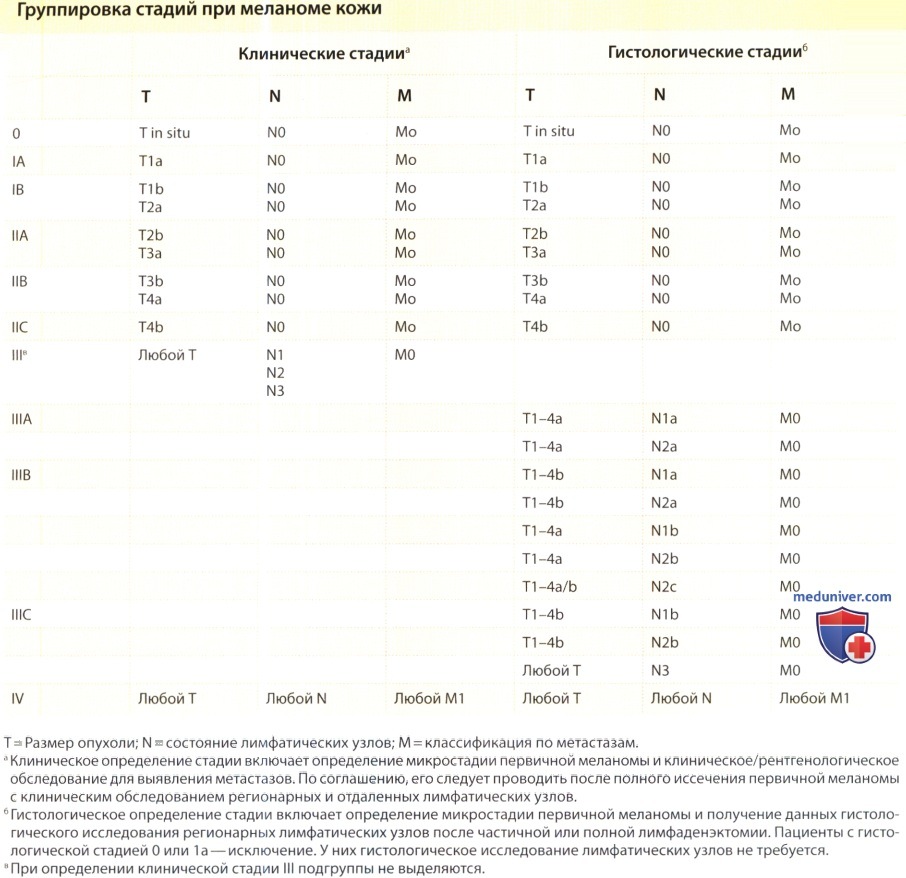
Прогноз и течение меланомы
а) Толщина меланомы. Единственным самым важным прогностическим фактором для определения выживаемости и тактики лечения при I и II стадиях заболевания при меланоме кожи является толщина опухоли. Как первоначально был описано Бреслоу (Breslow), толщина измеряется от верхнего края зернистого слоя эпидермиса до самого глубокого места инвазии опухоли, при этом используется микрометр окуляра и этот показатель выражается в миллиметрах.
Выживаемость уменьшается по мере увеличения толщины опухоли по Бреслоу. Альтернативным методом является определение глубины опухолевой инвазии по Кларку (Clark), дающее менее точное описание толщины опухоли по анатомическому уровню инвазии. Определение уровня инвазии по Кларку больше не применяется для рутинной оценки стадии меланомы.
б) Изъязвление меланомы. В настоящее время изъязвление также рассматривается как независимый прогностический фактор при локализованной меланоме. Наличие изъязвления в первичной опухоли повышает риск развития запущенного заболевания и снижения выживаемости. Присутствие изъязвления повышает стадию заболевания у всех пациентов с локальной и регионарной формой заболевания [то есть стадии с I по III] Изъязвление коррелирует с толщиной опухоли; оно редко развивается в тонких меланомах (в 6% случаев при меланомах толщиной менее 1 мм) и часто — в толстых меланомах (в 63% меланом более 4 мм).
Потенциальным недостатком этого критерия является тот факт, что изъязвление не всегда бывает однородным феноменом и может возникать в результате травмы, которая не имеет прогностического значения. По этой причине изъязвление следует регистрировать, только когда есть доказательства локальной реакции тканей, включая наличие фибрина и ядерного детрита. Их присутствие указывает на изменение, возникшее до хирургического вмешательства, и, возможно, не связанное с повреждением в результате иссечения или исследования образования.
в) Скорость митоза. В ряде исследований сообщалось о значении скорости митоза в опухолевых тканях как независимого фактора выживаемости, при этом возрастание скорости коррелировало со снижением выживаемости. У пациентов с клинически изолированной меланомой скорость митоза, равная 1/мм2 или выше, может быть вторым по мощности прогностическим фактором выживаемости после толщины опухоли.
В системе определения стадии опухоли от 2009 года скорость митоза заменила оценку уровня инвазии по Кларку при определении стадии меланомы T1b, поскольку при изъязвлении с учетом толщины опухоли и скорости митоза уровень по Кларку больше не является независимым прогностическим фактором выживаемости. IV или V уровень по Кларку должен использоваться для определения стадии T1b меланом AJCC только в тех редких случаях, когда для меланом на стадии Т1 нельзя оценить скорость митоза. Скорость митоза, измеряемая числом митозов на 1 см2, обычно считается по количеству фигур митоза, наблюдаемых в пяти полях зрения при большом увеличении (Х40) (эквивалент площади, равной 1 мм2), при этом начинать следует с полей с наибольшим числом митозов.
Выживаемость пациентов с 0 митозов/мм2 значительно лучше, чем выживаемость у больных с > 1 митозом/мм2. Скорость митоза также может коррелировать с положительным результатом биопсии сторожевого лимфатического узла, в особенности у молодых пациентов. Чтобы снизить вариабельность при оценке скорости митоза, рекомендуется, чтобы каждый микроскопист обращался за технической поддержкой при необходимости определения числа полей, соответствующих 1мм2 для каждого микроскопа.
г) Проникновение в кровеносные и лимфатические сосуды. Поражение сосудов означает проникновение опухолевых клеток в микроциркуляторное русло дермы. В ряде исследований было отмечено, что при этом значительно увеличивается риск рецидива, поражения лимфатических узлов, отдаленного метастазирования и летального исхода.
д) Сателлиты при микроскопическом исследовании. Наличие микросателлитов, как часто сообщают, коррелирует с ухудшением прогноза, и этот показатель сохранил свое место в современной системе определения стадии меланомы по AJCC. У пациентов с любыми сателлитными метастазами, включая микросателлиты, диагностируют заболевание 111 стадии даже в отсутствие метастазов в лимфатические узлы (N2c, сателлитные метастазы без узловых метастазов).
е) Другие гистологические факторы. Другие факторы, описанные как прогностические при меланоме, включают присутствие микросателлитных очагов, инфильтрацию опухоли лимфоцитами, регресс опухоли, лимфангиогенез в опухоли (т.е. образование новых сосудов) и соотношение радиальной и вертикальной фаз роста. Ни для одного из этих факторов не было подтверждено существенное прогностическое значение в отношении исхода меланомы. Вместе с тем, состояние сторожевого лимфатического узла является прогностическим фактором исхода меланомы, и в последней системе определения стадий меланомы AJCC была пересмотрена оценка и гистологическая классификация узловых метастазов.
ж) Клинические прогностические факторы меланомы:
1. Возраст. По данным различных исследований, увеличение возраста пациента обещает ухудшение прогноза по сравнению с общим показателем выживаемости. Наибольший показатель смертности от меланомы отмечается у мужчин старше 60 лет. У более пожилых пациентов первичные опухоли имеют большую толщину и доля изъязвленных меланом у них также больше. Но даже после корректировки по этим факторам возраст, по-видимому, остается независимым прогностическим фактором. Было высказано предположение, что пожилой возраст может служить причиной уменьшения защитных иммунных механизмов.
2. Пол. Большое число исследований указывало на то, что показатели выживаемости у женщин значительно лучше, чем у мужчин, даже после корректировки по толщине опухоли и анатомической области.
3. Анатомическая область. Сообщалось о различном влиянии локализации первичной меланомы кожи на выживаемость. В исследовании AJCC2002 года меланомы на коже туловища, головы и шеи коррелировали с более плохим прогнозом, чем меланомы на конечностях, но при этом регистрировали только такие области как 1) конечности, либо 2) туловище, голова и шея. В другом крупном исследовании с участием 5093 пациентов меланомы, расположенные на коже спины (bock) и грудной клетки, верхней части шеи (neck) и волосистой части кожи головы (scalp) (BANS участки), были ассоциированы со значительно более низкими показателями выживаемости, чем меланомы на нижней части туловища, бедрах, нижней части ног, стопах, предплечьях, кистях и лице. И наконец, обзор данных по 1130 пациентам из одного учреждения показал более высокую вероятность положительного результата биопсии сторожевого лимфатического узла при локализации меланомы на туловище и нижних конечностях. Учитывая противоречивые данные, вероятно, что анатомическая область не является значимым независимым прогностическим фактором при меланоме.
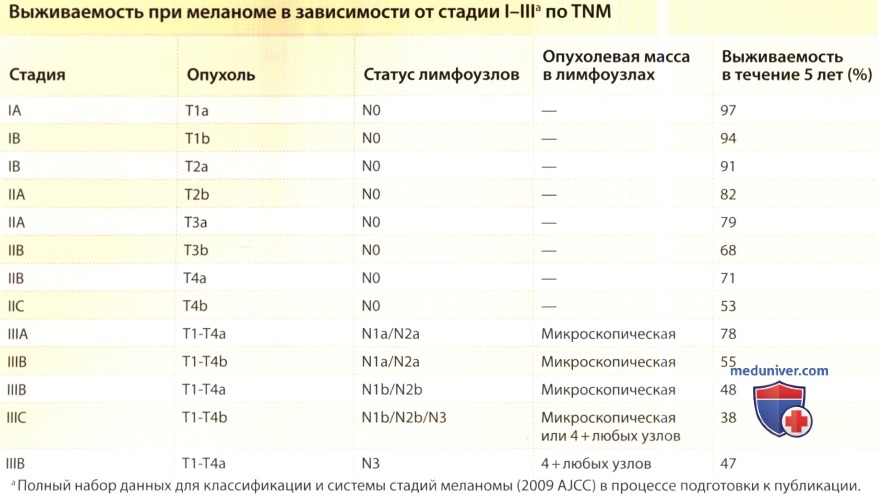
з) Прогностические факторы при регионарных метастазах меланомы. Состояние регионарных лимфатических узлов является наиболее сильным прогностическим фактором, влияющим на выживаемость при меланоме. Наличие метастазов в регионарных лимфатических узлах предвещает худший прогноз. Число пораженных лимфатических узлов независимо от их размера является наиболее значимым фактором риска у пациентов с меланомой III стадии. Второй наиболее важный фактор риска — степень тяжести заболевания, подразделяемая на микрометастазирование, которое определяется при биопсии «сторожевого» лимфатического узла или при помощи методов визуализации, и макрометаста-зирование (то есть наличие клинически пальпируемых лимфатических узлов).
При отсутствии клинических признаков поражения лимфатических узлов у пациентов с I или II стадией заболевания состояние регионарных лимфатических узлов было самым значимым прогностическим фактором в отношении независимой от болезни выживаемости. Поэтому биопсия сторожевого лимфатического узла для выявления микрометастазов рассматривается как стандарт лечения у большинства пациентов без клинических проявлений поражения лимфатических узлов с меланомами толщиной 1 мм и больше, и в подгруппе меланом T1b с толщиной 0,76 мм и больше. Биопсия сторожевого лимфатического узла — мощный инструмент для точного определения стадии у пациентов без клинических проявлений поражения лимфатических узлов, и поэтому использование этой техники продолжает играть ключевую роль в системе классификации меланом по AJCC. Эта методика намного чувствительнее и точнее для определения микрометастазов, чем позитрон-эмиссионная томография (ПЭТ), компьютерная томография (КТ) или ультразвуковое исследование в сочетании с тонкоигольной биопсией лимфатического узла (рассмотрено Sabel и Wong).
Изъязвление первичного очага указывает на более плохой прогноз при III стадии регионарного заболевания. Скорость митоза в первичном очаге в значительной степени коррелирует с ухудшением прогноза при III стадии регионарного заболевания. Пальпируемые и микроскопические метастазы вокруг первичного очага меланомы, а также транзиторные метастазы между первичным очагом поражения и регионарными лимфатическими узлами представляют собой внутрилимфатические метастазы (N2c или N3) и предвещают наихудший прогноз в отношении регионарного мегастазирования (заболевание IIIС стадии) с пятилетней выживаемостью менее 50%. К другим отличиям седьмого издания Системы классификации меланомы от шестого издания относятся: (1) включение в систему и описание роли иммуногистохимических маркеров в диагностике на основании биопсии сторожевого лимфатического узла и (2) исключение нижнего порога для размера N+, который раньше считался равным 0,2 мм. Теперь при наличии любых метастазов опухоль независимо от их размера считается N+.
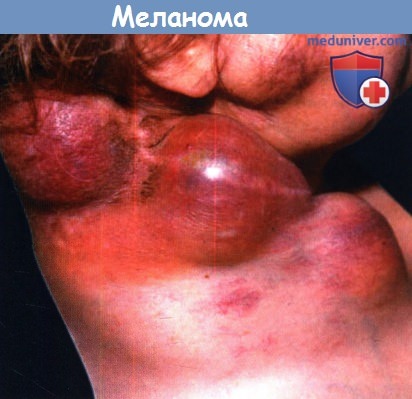
и) Прогностические факторы при отдаленных метастазах меланомы. Наличие отдаленных метастазов предвещает худший прогноз, при этом средний уровень выживаемости измеряется скорее в месяцах, чем в годах. Локализация метастазов была самым важным прогностическим фактором в исследовании меланомы, проведенном AJCC; при висцеральных метастазах прогноз был относительно хуже, чем при невисцеральных (в кожу, подкожную жировую клетчатку и отдаленные лимфатические узлы). Другими вариабельными прогностическими факторами являются число пораженных метастазами областей и операбельность. Резекция солитарных метастазов, после рентгенологического подтверждения стабильности в течение 3-6 месяцев, сопровождается увеличением выживаемости в некоторых случаях, но в настоящее время надежные доказательства того факта, что выявление бессимптомного очага поражения ассоциировано со значительной общей выживаемостью отсутствуют. Прогностические факторы при отдаленных метастазах. Повышение уровня лактатдегидрогеназы (ЛДГ) в сыворотке крови ассоциируется с худшим прогнозом независимо от локализации метастазов.
Пациенты, у которых отмечается повышение ЛДГ на момент установления диагноза меланомы IV стадии, относятся к группе М1с независимо от локализации поражения.
к) Клиническое течение меланомы:
1. Течение меланомы I или II стадий. В целом у пациентов с толщиной опухоли по Бреслоу менее 1 мм и локальной формой заболевания прогноз очень хороший, и долгосрочная выживаемость достигает показателя более 90%. Рецидив меланомы обычно предсказуема возникает вначале местно, затем в регионарных и отдаленных областях. Общепризнано, что меланома может миновать регионарные лимфатические узлы и диссеминировать непосредственно гематогенным путем. Большинство рецидивов возникает в первые 1-5 лет после постановки диагноза и лечения, в зависимости от толщины опухоли и других прогностических характеристик первичного очага поражения, Однако меланома может рецидивировать в любой момент времени, и заболеваемость поздними рецидивами через 10 и более лет наблюдается примерно в 1-5% случаев. Большинство опухолей при поздних рецидивах имеют среднюю толщину (в среднем 1,6 мм; в большинстве случаев от 0,70 до 3,0 мм) и развиваются в среднем через 14,3 лет. «Крайне поздние» рецидивы более чем через 15 лет после постановки диагноза исключительно редки, но, тем не менее, наблюдаются.
2. Течение меланомы III стадии. Диагноз меланомы III стадии устанавливается у пациентов с самым различным клиническим течением болезни, от микроскопического поражения лимфатических узлов (IIIА) до массивного их увеличения или появления транзитных метастазов (IIIС). Общая пятилетняя выживаемость значительно варьирует и составляет от 38% до 78%, что в первую очередь определяется такими показателями как: число пораженных лимфатических узлов (самое важное), опухолевая нагрузка на один лимфатический узел (микроскопическая и макроскопическая), возраст пациента, а также наличие изъязвления, толщина опухоли по Бреслоу и скорость митоза в первичной меланоме. Выживаемость при меланоме у пациентов с клинически выраженным макроскопическим поражением лимфатических узлов значительно ниже, чем при микроскопическом поражении, выявленном при биопсии сторожевого лимфоузла. Этот метод позволяет эффективно определить стадию болезни.
3. Течение меланомы IV стадии. Меланома известна своим свойством метастазировать практически в любой орган и большим разнообразием вариантов клинического течения. Меланома метастазирует не во внутренние органы (отдаленные участки кожи/подкожной жировой клетчатки и отдаленные лимфатические узлы) примерно в половине случаев IV стадии заболевания (от 42% до 57%). Наиболее часто поражаемыми внутренними органами являются легкие (от 18% до 36%), печень (от 14% до 20%), мозг (от 12% до 20%), кости (от 11% до 17%) и желудочно-кишечный тракт (от 1% до 7%). При выявлении отдаленных метастазов средняя выживаемость составляет 6-8 месяцев, хотя в редких случаях отмечаются длительные и даже стойкие ремиссии.
4. Течение меланомы с метастазами из неизвестного первичного очага поражения. Диагноз меланомы с метастазами из неизвестного первичного очага поражения устанавливается при наличии гистологически подтвержденной меланомы в лимфатическом узле, внутренних органах или отдаленных участках кожи/подкожных тканей без подтвержденной первичной меланомы кожи, слизистых оболочек или глаз в анамнезе. Подобная ситуация наблюдается примерно в 2-5% всех случаев меланомы. Примерно 60% таких метастазов обнаруживаются в лимфатических узлах, чаще всего подмышечных, а в остальных случаях метастазы поражают отдаленные участки, например, кожу/подкожные ткани, и реже легкие, мозг или желудочно-кишечный тракт. Меланома при неизвестном первичном очаге поражения характеризуется такими же показателями выживаемости, как и меланома такой же стадии с известной первичной опухолью.
В крупнейшем на сегодняшний день исследовании, меланома с неизвестным первичным очагом поражения и метастазами в лимфатические узлы характеризуется показателем пяти- и 10-летней выживаемости 46% и 41%, что сравнимо с эквивалентной III стадией меланомы с известным первичным очагом поражения. Средняя выживаемость при меланоме с неизвестной первичной опухолью и метастазами во внутренние органы составляет шесть месяцев.
В то же время имеются, хотя и немногочисленные, описания случаев, в которых солитарная меланома кожи, ограниченная дермой или подкожными тканями, расцененная как метастаз меланомы с неизвестным первичным очагом поражения, характеризовалась необычно высокими показателями выживаемости. «Первичная дермальная меланома» — это термин, используемый для описания этих солитарных очагов с зарегистрированным показателем пятилетней выживаемости порядка 80%. Она может представлять собой отдельный подтип меланомы, на самом деле возникающий в дерме или подкожных тканях.
Обследование при меланоме с неизвестным первичным очагом поражения должно включать обследование всех кожных покровов с целью выявления первичной опухоли. Исследование с лампой Вуда может помочь при выявлении субклинических гипопигментирован-ных участков, которые могут соответствовать участкам регрессировавшей меланомы кожи. При меланоме неизвестной локализации с метастазами в лимфатические узлы особое внимание необходимо уделить обследованию лимфатических узлов бассейна пораженной области. Следует детально проанализировать данные анамнеза, а также данные о ранее удаленных новообразованиях кожи. При необходимости пациентов нужно направить на ректороманоскопию, консультацию гинеколога, окулиста и оториноларинголога для обследования слизистых оболочек носа. Определение стадии заболевания и тактики лечения следует проводить так же, как и при эквиваленной клинической стадии с известным первичным очагом поражения.
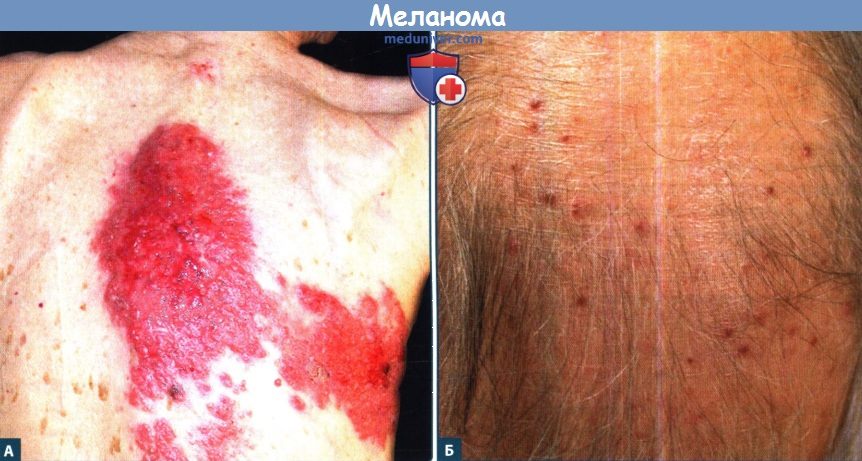
Б. Эпидермотропная меланома волосистой части кожи головы с метастазами в дерме (очаги поражения также располагаются на коже лица и шеи), развившаяся через однин год после выявления узловой первичной меланомы кожи в средней части спины, толщина по Бреслоу 3,75 мм.
При биопсии выявлено поражение лимфоузлов в правой и левой подмышечных областях.
- Рекомендуем далее ознакомиться со статьей "Определение стадии меланомы и выявление метастазов меланомы"
Редактор: Искандер Милевски. Дата публикации: 10.11.2018

