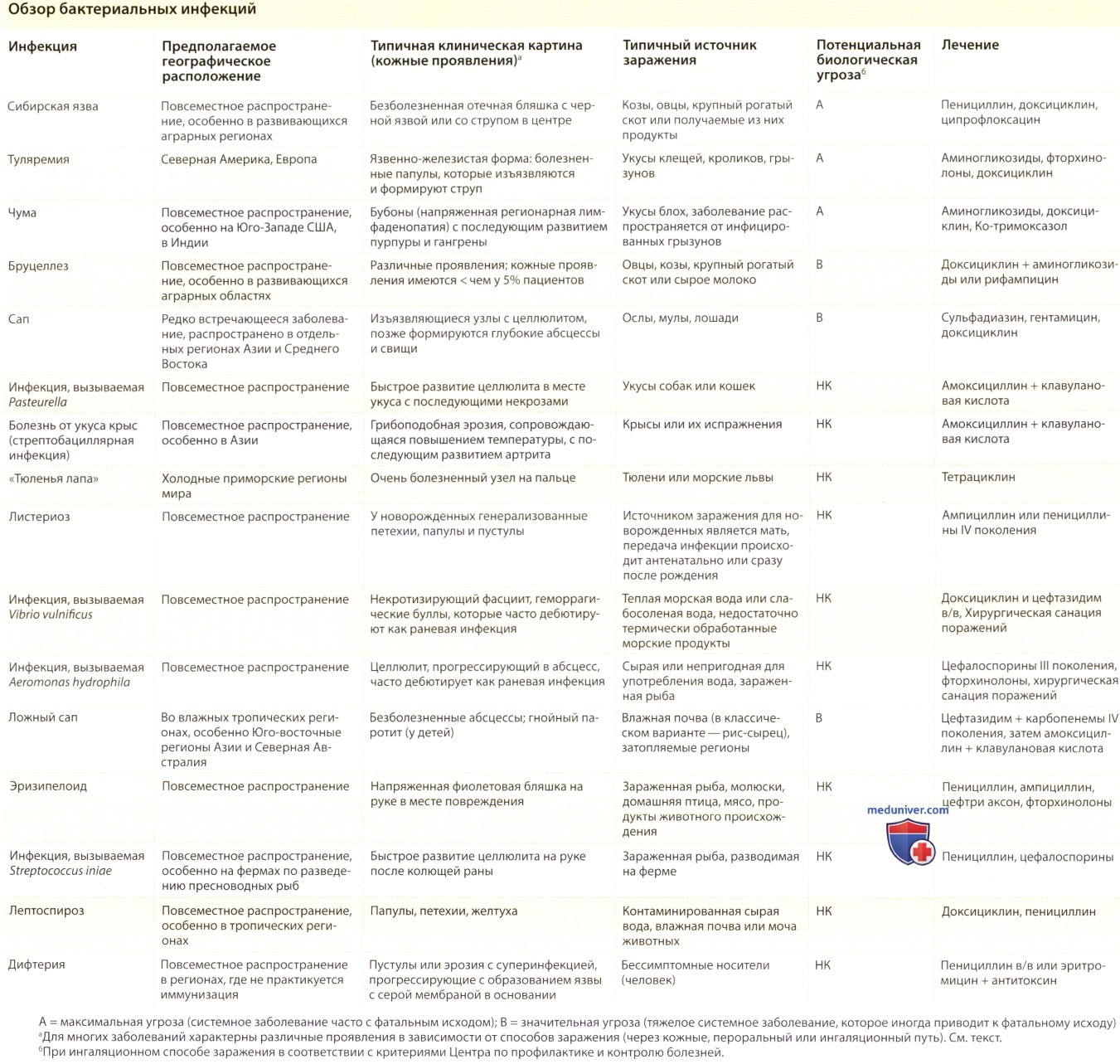
Изменения кожи при чуме
Чума - краткий обзор:
- Заболевание распространено в отдельных энзоотических регионах мира, включая Юго-западные регионы США. Заболевание у человека развивается после укусов инфицированных блох или при непосредственном контакте с грызунами, которые являются резервуарами чумы.
- Наиболее часто развивается бубонная форма, при которой образуются крупные напряженные лимфоузлы (бубоны) проксимально по отношению к укусу блохи. Любая форма может приводить к развитию сепсиса, к гангрене дистальных отделов конечностей (отчего чума и получила название «черная смерть») и к смерти.
- При ингаляционном способе заражения Yersinia pestis, находящейся в форме аэрозоли, развивается легочная форма чумы, которая характеризуется высокой летальностью и может использоваться в качестве биологического оружия.
а) Этиология и эпидемиология. Чума — тяжелое, острое, фибрильное, зоонозное заболевание, возбудителем которого является аэробная грамотрицательная палочка Yersinia pestis. Чуму поддерживает энзоотический цикл, при котором человек заражается при контакте с грызунами, являющимися резервуаром инфекции, или от блох, которые являются переносчиками. У человека чума протекает в трех клинических формах: 1) бубонная; 2) бубонно-септицемическая, представляющая собой более вирулентную форму в связи со вторичной бактериемией и сепсисом; и 3) легочная (молниеносная форма заболевания, возникающая при ингаляционном пути передачи). Дистальная пурпура и гангрена на фоне септицемии дали чуме название «черная смерть». Бацилла чумы, вероятно, развилась из фекально-орального патогена, Y pseudotuberculosis, путем приобретения нескольких плазмид вирулентности.
Эндемическая или лесная чума развивается у диких грызунов в западных штатах США, некоторых регионах Южной Америки, на большей части Африки южнее Сахары, а также в Южной Азии. В большинстве регионов случаи чумы возникают спорадически, но на Мадагаскаре в настоящее время имеется эпидемическая чума. Каждый год в мире сообщается о тысячах случаев чумы, распространенность заболевания возрастает в Африке; половина случаев заболевания людей регистрируется ежегодно только на Мадагаскаре.
В США человек практически всегда заражается от блох. Передача чумы также возможна при контакте с инфицированными грызунами, кроликами или трупами этих животных. В некоторых случаях чума передается при непосредственном контакте с домашними собаками или кошками, заболевшими при контакте с инфицированными дикими животными. В период с 1990 по 2005 гг. было зарегистрировано 107 случаев чумы в США, в 80% случаев сообщается о бубонной форме. В среднем заболеваемость составила семь случаев в год и наиболее часто регистрировалась в летнее время. В Западных штатах, случаи, возникавшие в зимнее время, часто были связаны с контактами с трупами животных во время охоты. В последние годы описана эпизоотия у собак в прериях, где зарегистрированы спорадические случаи заболевания у человека в нескольких индийских поселениях. В редких случаях бубонная форма, сопровождающаяся бактериемией, может прогрессировать в легочную форму, при которой больной может стать источником заражения других лиц ингаляционным путем.
Эпидемии чумы в Старом Свете были связаны с блохой рода Xenopsylla cheopis, однако в США переносчиками этого заболевания также могут быть и блохи других родов (например, Anomiopsyllus, Aetheca, Pulex).
Так как Y. pestis может попадать в организм в аэрозольной форме, характеризуется очень высокой летальностью и может распространяться от человека к человеку, это заболевание относят к категории биологической угрозы А. Y. pestis продуцирует внутриклеточный токсин и факторы вирулентности.

б) Клиника чумы:
1. Анамнез. Инкубационный период для бубонной чумы составляет приблизительно от 2 до 6 дней, после чего происходит внезапное повышение температуры, у пациентов возникает общая слабость, дезориентация, миалгия, боли в спине и тахикардия. При первичной форме легочной чумы инкубационный период короче.
2. Кожа при чуме. При бубонной чуме первые кожные поражения возникают в месте укуса блохи и могут иметь вид папуллярной крапивницы. Однако характерным признаком бубонной чумы является выраженная региональная лимфаденопатия с крайне напряженными лимфоузлами и обширным подкожным отеком. Паховые бубоны чаще всего наблюдаются у взрослых; шейные и подмышечные бубоны чаще встречаются у детей.
При любой форме чумы возможно развитие тяжелой эндотоксической септицемии, сопровождающейся синдромом диссеминированного внутрисосудистого свертывания (ДВС). В последующем развиваются пурпура и гангрена, которые наиболее выражены в дистальных отделах конечностей.
3. Другие клинические признаки. При первичной септицемической форме чумы бубоны отсутствуют и развивается типичная картина сепсиса, вызываемого грамотрицательными бактериями. У многих пациентов также возникают выраженные боли в животе, тошнота, рвота и кровавая диарея. Легочная форма чумы характеризуется внезапным значительным повышением температуры до высоких цифр, тахикардией, одышкой, болью в груди и учащенным дыханием. В течение 20 часов после начала симптомов у пациента развивается критическое состояние, и он отделяет кровяную мокроту, содержащую огромные количества Y. pestis. Любой из вариантов чумы может осложняться менингитом.
в) Дифференциальная диагностика. У большинства пациентов с бубонной чумой наблюдается быстрое начало токсического фебрильного заболеваниям, болезненные бубоны и место укуса членистоногого без окружающего этот участок целлюлита. Бубонную чуму следует отличать от туляремии, венерической лимфогранулемы, болезни кошачьих царапин, шанкроида, болезни Кикучи и гнойного лимфаденита вследствие стафилококковых или стрептококковых инфекций. Легочную чуму необходимо дифференцировать с другими острыми бактериальными пневмониями. Основными аспектами дифференциального диагноза являются эпидемиологические, а также темп заболевания. Диагноз устанавливается при исследовании окрашенных по Граму (или методом специфического флюоресцентного окрашивания антител) мазков инфицированного материала или культивированием организма из крови, слюны или бубонных аспиратов. Серологические методы помогают ретроспективно, показывая четырехкратное или еще большее возрастание тиров. Титр реакции пассивной агглютинации в реконвалесцентной стадии >1:16 указывает на диагноз.
г) Лечение чумы. Так как препарат выбора стрептомицин используется не очень широко, для лечения чумы отдают предпочтение другому аминогликозидному антибиотику гентамицину (хотя Агентство по контролю за лекарственными препаратами и пищевыми продуктами США не одобрило применение этого препарата по данному показанию). Эффективен также доксициклин и фторхинолоны. Если желательна комбинированная терапия, полезен котримазол. Пациенты с легочной чумой должны быть помещены в изоляторы для предотвращения дальнейшего распространения инфекции респираторным путем. Курс лечения вне зависимости от выбранною препарата должен составлять 10 дней. Обычно бубоны не требуют дренирования при условии, что они являются хорошо локализованными, и была начата антибиотикотерапия.
д) Прогноз и течение. При отсутствии лечения легочная и септицемическая чума практически всегда приводят к летальному исходу. Смертность от бубонной чумы без лечения составляет примерно 50%, но ранняя антибиотикотерапия снизила этот показатель до 5%—10%. Поскольку при первичной септицемической чуме отсутствуют указывающие на опасность бубоны, клиническое подозрение на чуму часто запаздывает, поэтому антибиотики назначаются поздно, и процент смертности высокий.
е) Профилактика чумы. В большинстве случаев в Соединенных Штатах инфекция приобретается в месте проживания, поэтому в эндемических районах важно контролировать грызунов вблизи домов. Детей следует научить не приближаться к гнездам грызунов, избегать прорытых ими ходов и мертвых животных. Живущих в доме животных следует регулярно лечить от блох, тщательно осматривать в случае болезни и приучать не охотится на мелких млекопитающих и не есть этих больных или мертвых животных. Охотники на кроликов должны носить перчатки при осмотре капканов. В случае легочной чумы обязательна респираторная изоляция, а близко контактирующие лица должны получать профилактику антибиотиками: доксициклином или котримазолом. Вакцины против чумы больше нет. Поскольку это заболевание является зоонозом, оно считается неустранимым, поэтому контроль над грызунами является наиболее важным способом профилактики чумы.
- Рекомендуем далее ознакомиться со статьей "Изменения кожи вызываемые Pasturella Multocida"
Редактор: Искандер Милевски. Дата публикации: 5.4.2019

