Фотодинамическая терапия (ФДТ) заболеваний кожи
Фотодинамическая терапия (ФДТ) нацелена на селективное разрушение выбранной мишени, что сводит к минимуму повреждение нормальной ткани. Фотодинамические реакции включают процесс возбуждения фотосенсибилизаторов (обычно порфиринов) видимым светом в присутствии кислорода, что приводит к образованию реактивных форм кислорода, в частности синглетного кислорода. Эти реактивные формы кислорода опосредуют клеточные и сосудистые процессы в зависимости от локализации фотосенсибилизатора в ткани, что приводит к прямому или косвенному воздействию на клетки-мишени.
В дерматологии ФДТ эффективно применяется для лечения предраковых и злокачественных заболеваний, таких как актинический кератоз, базальноклеточная карцинома (БКК), болезнь Боуэна и поверхностная плоскоклеточная карцинома, а также воспалительных дерматозов, таких как локализованная склеродермия, вульгарное акне и лейшманиоз. Сравнительно новым подходом является применение ФДТ для лечения стареющей кожи (фотохимическое омоложение).

а) Принципы фотодинамической терапии:
1. Фотосенсебилизаторы. Идеальный фотосенсибилизатор для ФДТ должен удовлетворять следующим критериями: 1) быть химически чистым; 2) генерировать большие количества синглетного кислорода; 3) активно поглощать свет с длинами волн, которые достаточно глубоко приникают в поверхность кожи; 4) обладать высокой избирательностью тканей и 5) быть эффективным после местного применения.
Порфимер натрий (фотофрин), смесь нескольких простых и сложных эфиров, производных гематопорфирина (HpD), обладает низкой избирательностью к кожным опухолям и приводит к длительной фоточувствительности, следовательно, далек от идеала для применения в дерматологии. В отличие от него, 5-аминолевулиновая кислота (ALA) или ее сложный метиловый эфир (MAL), промежуточные продукты биосинтеза гема, индуцируют синтез фотосенсибилизирующего протопорфирина IX в целевой ткани. В этом случае концентрация фотосенсибилизатора зависит от метаболического статуса больной ткани при максимальной сенсибилизации предзлокачественной или злокачественной ткани.
ALA в комбинации с синим светом и MAL в комбинации с красным светом одобрены Управлением по контролю пищевых продуктов и лекарств США для лечения актинических кератозов. MAL зарегистрирован в Европе, Новой Зеландии, Австралии и Южной Америке также для лечения актинических кератозов и, кроме того, поверхностной и узловатой БКК и болезни Боуэна.
Большинство фотосенсибилизаторов генерируют синглетный кислород в количестве 5-20%. Высокий уровень производства синглетного кислорода означает, что для индуцирования достаточного эффекта ФДТ необходимо меньшее количество сенсибилизатора. Максимальное поглощение света современными сенсибилизаторами происходит в диапазоне видимого света (400-700 нм). Свет этого диапазона проникает в ткани на глубину всего 3 мм, что ограничивает применение ФДТ случаями поверхностных опухолей, если не применяется интерстициальное усиление света. Для того чтобы избежать повреждения нормальной окружающей ткани, необходима высокая избирательность накопления сенсибилизатора в целевых тканях. Это особенно важно при лечении обширных поверхностей тела (например, в случае актинических кератозов).
ALA и MAL демонстрируют достаточно высокую избирательность после местного применения, при этом соотношение индукции порфирина в кожных опухолях и окружающей ткани превышает 10:1, что, вероятно, вызвано сочетанием усиленной пенетрации ALA-MAL через аномальный роговой слой и изменениями в метаболизме и накоплении в предзлокачественных и злокачественных клетках.
2. Источники света и дозиметрия. Проникновение световых волн в кожу повышается при увеличении длины волн до 1100 нм. Хотя порфирины максимально поглощают свет в полосе Соре (400-410 нм, синий свет), имеются второстепенные пики абсорбции на более длинных волнах видимого света. Для увеличения глубины пенетрации в сочетании с пиком абсорбции порфириновых фотосенсибилизаторов, часто используют волны длиной около 630 нм. Лазеры эффективны, но они очень дорогие, требуют регулярного технического обслуживания и имеют небольшую апертуру луча. Ценной альтернативой являются, поэтому более простые источники некогерентного света.
Имеются флюоресцентные лампы или светоиспускающие диоды с эмиссией соответственно красного или синего света, которые предназначены для лечения обширных поверхностей тела. Для дерматологической ФДТ применяются также источники интенсивного пульсирующего света. Дозиметрия зависит от фотосенсибилизатора и источника света, а также от конкретного заболевания. Для ФДТ эпителиального рака фотосенсибилизация должна быть достаточной для индукции некроза или апоптоза. В случае современных источников некогерентного света (ламп, светоиспускающих диодов) длительность лечения, исключая время инкубации ALA-MAL, составляет примерно 10-15 минут.
Для лечения воспалительных дерматозов достаточны гораздо более низкие дозы, поскольку целью является не гибель клеток, а скорее сублетальное повреждение или модуляция клеточных функций.
3. Механизм действия. Эффекты ФДТ опосредуются фотоокислительными реакциями. Во время облучения фотосенсибилизатор поглощает свет (энергию) и преобразуется в возбужденное (триплетное) состояние. Энергия может затем передаваться молекулярному кислороду (реакция фотоокисления типа II), что приводит к генерации реактивных видов кислорода, главным образом синглетного кислорода. Биологические эффекты можно подразделить на первичные клеточные и вторичные сосудистые повреждения. При применении HpD первое видимое повреждение проявляется в виде дефектов клеточной мембраны вследствие пероксидации липидов с последующим лизисом клетки.
В зависимости от локализации фотосенсибилизатора внутри клетки, повреждаются также субклеточные структуры, такие как митохондрии, лизосомы или эндоплазматическая сеть, в то время как ДНК первичной мишенью не является. Эти прямые воздействия, вероятно, играют ключевую роль при местной ФДТ, в то время как решающим событием являются сосудистые эффекты после системного приема фотосенсибилизаторов. Эти эффекты включают вазоконстрикцию, стаз крови и тромбоз сосудов опухоли, что приводит к ишемии опухоли и последующему некрозу.
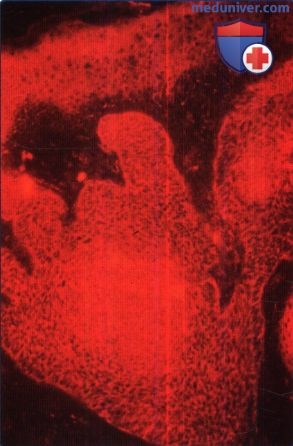
Через 12 часов после нанесения аминолевулиновой кислоты наблюдалась сильная флюоресценция опухолевых участков и слабая флюоресценция окружающей дермы.
Наблюдается также флюоресценция соответствующего участка эпидермиса.
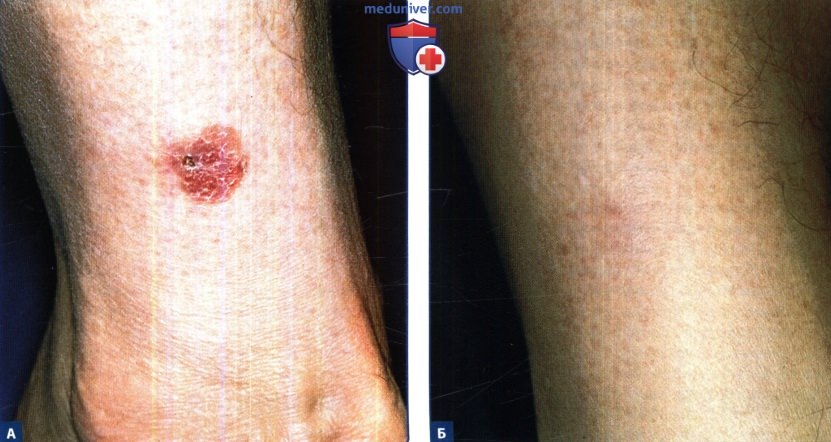
А. Очаг на правой голени.
Б. 12 месяцев после фотодинамической терапии с применением местной аминолевулиновой кислоты (10% мазь аминолевулиновой кислоты наносилась на четыре часа, облучение проводилось лазером на красках с аргоновой накачкой (175 мВт/см2,180 Дж/см2), клинических и гистологических признаков остаточной опухоли не обнаружено.
б) Фотодинамическая терапия в дерматологии. В таблице ниже перечислены применения ФДТ, описанные в литературе. В отличие от других органов, кожу можно сенсибилизировать, применяя фотосенсибилизатор внутривенно, местно или путем введения внутрь очага.
1. Системная фотодинамическая терапия в дерматологии. ФДТ после системного назначения HpD и порфимера натрия применяется как в случае рака кожи, так и при воспалительных дерматозах. Стандартные терапевтические протоколы пока отсутствуют.
Системная фотодинамическая терапия для онкологических показаний. Системная ФТД с порфимером натрия очень эффективна при болезни Боуэна, но инвазивная плоскоклеточная карцинома реагирует хуже, степень рецидивов в течение шести месяцев достигает 50%. Системная ФДТ для лечения БКК была впервые применена Oseroff и сотрудниками в 1981 г. Полная первоначальная ремиссия была достигнута у 92,2% из 77 пациентов со спорадической БКК или синдромом невоидной БКК. Степень рецидивов среди этих пациентов в последующие пять лет составила 15%.
Монокислотное производное бензопорфирина (вертепорфин), зарегистрированное для офтальмологического применения (возрастная дегенерация желтого пятна), также исследуется для использования при ФДТ в случае БКК и обеспечивает продолжительность фотосенсибилизации кожи менее 72 часов, что значительно короче, чем показатель у порфимера натрия.
Системная фотодинамическая терапия для неонкологических показаний. О применении ФДТ в сочетании с HpD для лечения псориаза сообщалось еще в 1937 г. Лучшие результаты достигались при использовании красного света вместо УФА. Системная ФДТ с вертепорфином также испытывалась в исследовании фазы I с участием 15 пациентов, при этом индекс клинической тяжести псориатических бляшек улучшился после пяти недель сеансов ФДТ.
2. Местная фотодинамическая терапия. Небольшие гидрофильные молекулы, такие как ALA или MAL, хорошо проникают в кожу, особенно в случае аномалий рогового слоя, что бывает в случае некоторых эпидермальных опухолей. Кроме того, эпидермальные клетки и сально-волосяной аппарат синтезируют порфирины в гораздо большей степени, чем фибробласты, миоциты или эндотелиальные клетки, а эпителиальные опухоли обычно синтезируют гораздо больше протопорфирина IX, чем окружающая ткань, и поэтому могут быть разрушены без эквивалентного повреждения здоровой кожи. Вызванная ALA-MAL местная фоточувствительность ограничена, таким образом, только целевой областью. Системная индукция порфирина после местного применения не наблюдается. Единственным значительным побочным эффектом применения местной ФДТ в составе ALA-MAL является жгучая боль во время и сразу после облучения, которая пропорциональна интенсивности фототоксической реакции.
Местная фотодинамическая терапия для онкологических показаний. Опыт лечения эпителиального рака и предраковых состояний посредством ФДТ в настоящее время указывает на то, что подходящими для терапии с помощью местного применения ALA/MAL являются актинические кератозы, болезнь Боуэна, поверхностная и узловатая БКК и плоскоклеточная карцинома (с толщиной опухоли менее 2 мм). Для этой цели ALA наносится местно при различных инкубационных периодах, с окклюзией или без нее, после чего следует воздействие видимым светом.
Наиболее глубоко изучена ФДТ актинических кератозов, которые реагируют на эту терапию так же эффективно, как на локальную криотерапию или на применение на большой поверхности 5-фторурацила или имиквимода на протяжении нескольких недель и месяцев. Местная аппликация 20% раствора ALAb течение 14-18 часов и последующее облучение синим светом (417 нм) в течение 1000 секунд (10 Дж/см2) приводили к разрешению 80% очагов актинического кератоза через 1-6 месяцев. 90% полное разрешение на первом и пятом месяце наблюдалось после одного сеанса ФДТ всего лица при 1-3 часовом инкубационном периоде. Однако метастазы в кожу меланомы, пигментированная БКК и склеродермаподобные варианты БКК плохо реагируют на ФДТ с ALA, вероятно, вследствие недостаточного синтеза порфирина и/или пенетрации света внутри очагов. Эффективность лечения усиливается при многократных сеансах.
Проводилось два рандомизированных исследования фазы III пациентов с поверхностной и узловатой БКК, в которых сравнивались ФДТ с применением MAL и хирургическое удаление или криотерапия. После 60 месяцев наблюдения степень рецидивов поверхностной БКК, которую лечили методом ФДТ/MAL, была такой же, как и в случае криотерапии (22% и 20%). При узловатой БКК метод ФДТ-MAL сравнивался с простой эксцизией. Степень рецидивов после 60 месяцев наблюдения составила 14% и 4% соответственно. В обоих исследованиях косметический результат был лучшим в группах, получавших ФДТ. Действительно, эти и другие сообщения указывают на то, что теоретически главной выгодой ФДТ-MAL является устранение рака кожи без рубцевания, а также профилактика таких очагов у пациентов с высокой степенью риска, которые периодически получают ФДТ на обширные участки тела.
Согласно восьми сообщениям об отдельных случаях, отмечался ответ КТКЛ (грибовидного микоза) на несколько сеансов ФДТ с применением ALA/MAL. Контролируемые исследования пока отсутствуют и, так же как и при ПУВА-терапии отдельных очагов, метод ФДТ не предотвращает возникновения новых очагов на других участках.
Местная фотодинамическая терапия для неонкологических показаний. Пока имеется мало данных относительно лечения воспалительных и пролиферативных кожных заболеваний. К ним относятся псориаз, локализованная склеродермия, заболевания, связанные с вирусом папилломы человека (ВПЧ), лейшманиоз, акне и розацеа.
ФДТ с применением ALA-MAL эффективна также при акне и розацеа, хотя оптимальные протоколы лечения пока не разработаны. В двух отдельных исследованиях. 22 пациента с акне спины легкой и умеренной степени получали 20% крем ALA под окклюзией в течение трех часов. Затем эти участки подвергались воздействию широкополосного света (550-700 нм) или лазерного света (635 нм) с применением различных протоколов. Авторы наблюдали значительное уменьшение очагов воспалительного акне по сравнению с исходным состоянием, ремиссия сохранялась у некоторых пациентов в течение как минимум 20 недель. В одном исследовании отмечалось уменьшение размеров сальных желез и секреции кожного сала, а также уменьшение флюоресценции, вызываемой Propionibacterium acnes, однако во втором исследовании этого не наблюдалось.
ФДТ с применением ALA повышала эффективность лечения фотоповрежденной кожи, различными лазерами и источниками света. Описано улучшение общего внешнего вида, мелких морщин, тактильной шершавости кожи, пятнистой гиперпигментации и телеангиэктазий.
в) Перспективы. Имеется достаточное количество документальных данных в пользу эффективности ФДТ в лечении поверхностных кожных неоплазий, в частности актинических кератозов, болезни Боуэна, и поверхностных БКК. ФДТ может также найти свое место в лечении отдельных пациентов с воспалительными дерматозами. Однако следует иметь в виду ограничения как системной, так и местной ФДТ. Решающее значение имеют глубина пенетрации света, а также сенсибилизатора в кожу и неспособность этой терапии гарантировать полную эрадикацию злокачественной опухоли согласно гистологическим критериям.
- Рекомендуем далее ознакомиться со статьей "Лазеры применяемые для лечения заболеваний кожи"
Редактор: Искандер Милевски. Дата публикации: 26.9.2019

