Доказательство эффективности лечения и профилактики в дерматологии
При оценке эффективности терапии пациентов случайным образом распределяют в группы, соответствующие различным вмешательствам (при помощи таблицы случайных чисел или псевдослучайных чисел, генерированных компьютером), и обеспечивают сокрытие результатов распределения (например, в непрозрачных конвертах, чтобы лечащий врач не мог догадаться, в какую группу распределен пациент).
Практически все пациенты, участвующие в исследовании, должны наблюдаться до конца исследования, кроме этого, необходим анализ результатов для всех включенных пациентов и по возможности маскирование распределения для исследователей, пациентов и статистиков, а также одинаковая терапия помимо исследуемого метода лечения в различных группах и сравнимость групп по распределению прогностически значимых показателей.
Эти критерии представляют собой лишь небольшую часть признаков хорошо спланированного и воспроизводимого клинического испытания. Опубликованы более подробные критерии, и многие ведущие медицинские журналы требуют их соблюдения.
Важные термины и понятия, которые необходимо усвоить, чтобы определить клиническую значимость статьи о терапии:
• Величина терапевтического эффекта
• Точность этого показателя
• Различие в частоте ответа
• Количество пациентов, лечение которых необходимо для получения эффекта
• Доверительный интервал.
При оценке клинического испытания врач должен четко определить исходы, клинически значимые как для врача, так и для пациента. Например, в исследовании системного лечения бородавок значимый исход — полное исчезновение бородавок, тогда как уменьшение объема бородавок таковым не является. Ранее для определения исхода в дерматологических клинических испытаниях применяли два метода.
Первый состоял в обследовании пациента до, во время и после лечения и документирования состояния пациента в различные периоды. Второй заключался в определении степени улучшения во время лечения. В дерматологических испытаниях все чаще используется третий метод — влияние терапии на качество жизни.
Пример первого метода можно часто найти в исследованиях лечения псориаза. Обычная практика состоит в оценке многочисленных показателей: выраженности эритемы, интенсивности шелушения, степени инфильтрации и площади пораженной поверхности с выведением общего «индекса» как некоторое производное этих четырех показателей.
Такой индекс может отражать общее состояние пациента. Например, индекс площади поражения и тяжести течения псориаза может принимать значения от 0 до 72. Основная проблема, связанная с индексами, состоит в том, что их значение зависит как от площади поражения кожи, так и от тяжести этого поражения.
Например, при глубоком пятнистом псориазе на коленях, локтях и волосистой части кожи головы индекс может принимать те же значения, что и при распространенном, но минимально выраженном псориазе туловища и рук. Тогда как при первом состоянии необходимо длительное и интенсивное лечение, второе обычно быстро и легко поддается методам обычной терапии.
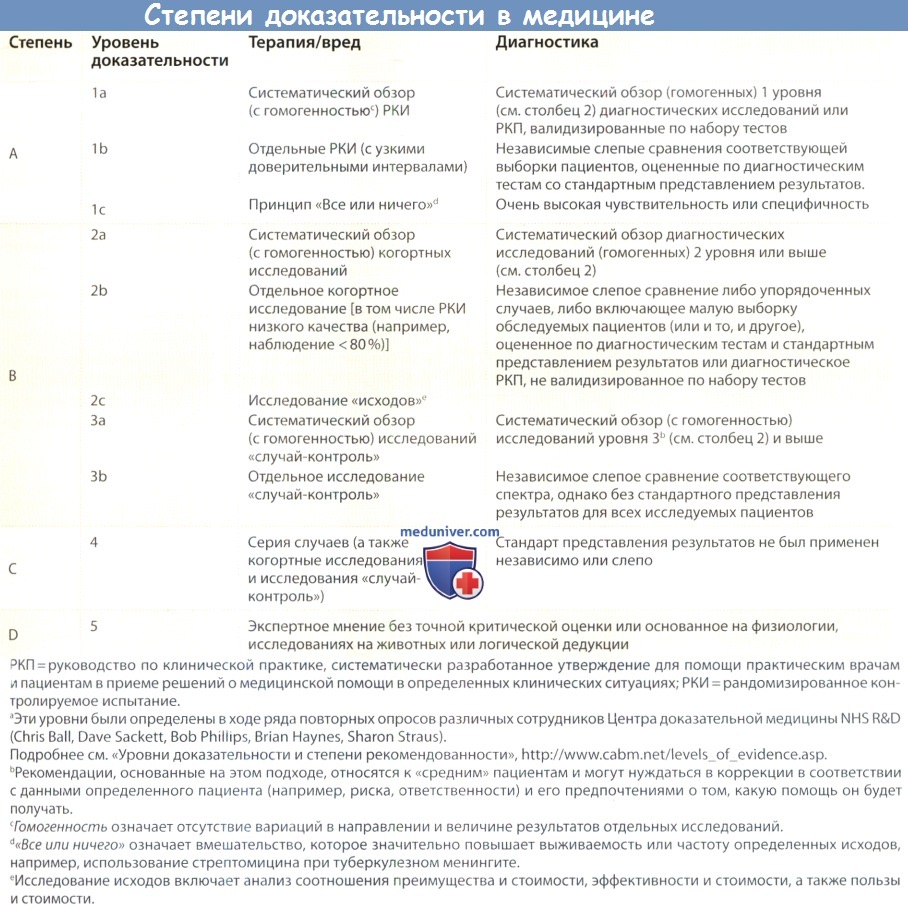
Вторая проблема, связанная с индексами, заключается в том, что они создают неоправданное впечатление точности при анализе или представлении данных. Например, Tiling-Grosse и Rees показали, что врачи и студенты-медики плохо оценивали площадь поражения кожи на основе вычисления индекса тяжести заболевания, кроме того, некоторые компоненты, определяющие величину индекса, могут быть определены недостаточно точно. И, наконец, средние показатели, их различия и процентные доли определяющие индексы, часто не точно отражают изменения клинической картины при лечении.
При втором методе оценки пациентов группируют в зависимости от степени улучшения. Затем лечение сравнивают, по возможности переместив пациентов в группу значительного улучшения. Эта форма оценки связана с двумя основными проблемами. Первая заключается в том, что категории улучшения часто плохо определены. Вторая состоит в том, что такие категории неаддитивны. Это значит, что улучшение на 60% или 80% часто считается в два раза лучше, чем улучшение на 20% или 40%, однако между этими субъективно определяемыми категориями не существует подобной количественной связи.
Чтобы быть полезными для анализа, показатели исхода заболевания должны быть четко определенными, насколько это возможно, объективными и иметь клиническое и биологическое обоснования. Наилучшие индексы и шкалы — те, которые точно отражают состояние пациента, а их валидность и надежность подтверждены в предыдущих исследованиях. Разработка шкал и индексов для оценки состояния при кожных заболеваниях, а также проверка их валидности, воспроизводимости и скорости реагирования были недостаточно качественными.
Таким образом, недостаток ясно определенных и полезных показателей исхода остается основной проблемой в интерпретации клинических испытаний в дерматологии.
До того как будут разработаны лучшие шкалы, следует пользоваться методами с наиболее простыми и объективными показателями исхода. Они вносят меньше путаницы и поддерживают наиболее сильные доказательства. Таким образом, испытания, в которых сравнивают выживание и смерть, рецидив заболевания и отсутствие рецидива, выздоровление и отсутствие выздоровления, предоставляют данные об исходах, которые легко понять и определить.
Для испытаний, в которых исходы менее определенны и более субъективны, вероятно, наилучший выбор — простая численная шкала. Оценка по оптимальной шкале в минимальной степени зависит от личного суждения и имеет точность значительно выше, чем различие, которое она обнаруживает, кроме того, она достаточно стандартна для применения другими исследователями и получения воспроизводимых результатов.
Помимо точного определения, показатели исхода должны иметь клиническую и биологическую значимость. Например, в исследовании пациентов с тяжелым акне лечение было связано со снижением количества высыпаний в среднем с 40 до 35. Это количественное различие может иметь статистическую значимость, однако оно не отражает биологическое значение уменьшения количества высыпаний. Этот результат может свидетельствовать о том, что у некоторых пациентов с тяжелым акне высыпания исчезли, тогда как у других состояние не изменилось или ухудшилось.
Также он может означать, что у большинства пациентов состояние несколько улучшилось. Кроме того, выглядит ли лучше пациент, если количество высыпаний уменьшится с 40 до 35? Приводит ли это к меньшему рубцеванию и меньшему количеству осложнений?
Чтобы усилить доказательность клинических испытаний и помочь валидизировать их выводы, исследователям следует использовать небольшое количество показателей исхода и выбирать их до начала исследования. При определении многих показателей исхода повышается вероятность того, что будет определено ложное, случайное различие. Неэффективное лечение может быть признано эффективным, если использовать плохо разработанные инструменты оценки исхода. И напротив, эффективная терапия может показаться неэффективной при оценке ее результатов по нечувствительной шкале.
Рекомендуются специальные предосторожности, чтобы придерживаться скептической точки зрения в отношении так называемых суррогатных конечных точек, особенно если в клинически значимых исходах не обнаруживается различия. Примеры таких конечных точек включают отношение CD4/CD8 вместо частоты выживания в исследованиях лечения синдрома приобретенного иммунодефицита, уровня антинуклеарных антител или скорости оседания эритроцитов вместо клинических показателей активности заболевания при системной красной волчанке и объеме бородавок вместо количества пациентов, у которых бородавки исчезли.
Определение тщательно выбранных и валидизированных суррогатных конечных точек часто позволяют исследованиям отвечать на вопросы, которые обычно требуют значительно более крупных и длительных испытаний, если будут применяться целевые клинические критерии. Например, в хорошо спланированном коротком клиническом испытании можно показать, что новый препарат эффективно снижает уровень холестерина или устраняет артериальную гипертензию.
В обоих случаях потребовались бы значительно более длительные и крупные исследования, чтобы показать, что снижающий холестерин антигипертензивный препарат уменьшает распространенность и смертность от атеросклеротических и гипертензивных сердечно-сосудистых заболеваний соответственно. Суррогатные конечные точки должны коррелировать с клиническими исходами, тем не менее, и их валидность должна быть показана в предшествующих исследованиях.
После того как выбраны значимые, клинически релевантные показатели исхода, необходимо определить величину различия между группами лечения в достижении этого значимого исхода. Следует также оценить точность в оценке различия между этими группами. Полезные показатели величины эффекта лечения — различие частоты ответа и обратная величина, NNT. NNT отражает число пациентов, которых требуется лечить, чтобы достичь излечения одного пациента.
Доверительный интервал представляет собой весьма полезный показатель точности эффекта лечения. Подсчет и интерпретация доверительных интервалов подробно рассмотрены в литературе. Кратко говоря, сообщаемый результат (называемый «точечной оценкой») является наилучшим показателем эффекта лечения. Чем дальше от сообщаемого результата в границах доверительного интервала, тем менее вероятно значение показателя. Доверительный интервал — диапазон значений, в котором с наибольшей вероятностью находится «популяционное» или действительное значение ответа на лечение.
Примеры применения концепции NNT и доверительного интервала представлены в статье, содержащей результаты рандомизированного контролируемого исследования эффективности ацикловира, преднизона и ацикловира в сочетании с преднизолоном при инфекции герпес-зостер по сравнению с плацебо. На 30-й день исследования 48 из 52 пациентов, которых лечили ацикловиром, полностью выздоровели по сравнению с 22 из 52 пациентов в группе плацебо.
Частота ответа на ацикловир и плацебо составила 0,92 и 0,42 соответственно, различие в частоте ответа—0,5. NNT составило 2 (1/0,5). Этот результат означает, что один из двух пациентов, получающих ацикловир вместо плацебо, дополнительно излечится к 30-му дню. 95% доверительный интервал для различия частот ответа составляет при этом от 0,35 до 0,65, а значение 95% доверительного интервала для NNT находится в диапазоне от 2 до 3.
Что же означает величина доверительного интервала от 0,35 до 0,65 для различия в частоте ответа в вышеприведенном примере? Если бы авторы этого исследования имели возможность повторить его много раз, используя тот же дизайн исследования и методы лечения, вариабельность выборок помешала бы получить те же результаты. Повторные исследования моделируются при помощи метода повторных выборок (метод повторных выборок — метод, в котором используются сообщаемые результаты испытания, чтобы моделировать результаты, которые были бы получены, если бы испытание повторили некоторое количество раз). Диапазон значений 95% доверительного интервала от 0,35 до 0,65 означает, что если испытание повторить много раз и для каждого подсчитать доверительный интервал, действительный результат или ответ на лечение будут включены в 95% полученных доверительных интервалов.
Другими словами, если бы испытания повторялись множество раз, результаты находились бы в данном интервале (от 0,35 до 0,65) в 95% случаях.
Популяционный или действительный ответ на лечение с наибольшей вероятностью будет находиться в середине доверительного интервала и редко будет приближаться к его крайним значениям. За пределами 95% доверительного интервала действительный ответ на лечение будет находиться только с вероятностью 1 к 20. Если пациент значительно не отличается от других участников исследования, результаты его лечения с наибольшей вероятностью будут близки к середине доверительного интервала. Если 95% доверительный интервал различия в результатах лечения исключает нулевое различие, то можно отвергнуть гипотезу о том, что два метода лечения не различаются.
Часто в дерматологических клинических испытаниях неправильно интерпретируют исследования, в которых не показано статистически значимого различия. Важно помнить, что «статистически незначимо» означает лишь, что различие имеет относительно высокую вероятность быть случайным. Из этого не следует, что отличия нет, или что лечение обязательно неэффективно. При обследовании небольшой группы пациентов значимое различие эффективности лечения в сравнительных испытаниях может быть пропущено. Например, в 1978 г. при анализе 71 опубликованного исследования с отрицательными результатами Freiman и соавт. обнаружили, что в 57 (80%) и 34 (48%) из них могло быть пропущено улучшение исходов на 25% или 50% соответственно.
В наблюдательном исследовании, выполненном Moher, Dulberg и Wells в 1994 г. было показано, что в 102 исследованиях с отрицательными результатами улучшение исходов на 25% или 50% могло быть пропущено в 84% и 64% соответственно. Объемы выборок многих дерматологических испытаний часто недостаточны для определения клинически значимых различий.
Принятие уровня значимости 0,05 в качестве границы отвержения нулевой гипотезы — традиция, основанная на стандартах контроля качества, и она не является абсолютной истиной. Иногда (например, если лечение вызывает значительные побочные эффекты) необходимы более строгие стандарты и, что парадоксально, результаты, которые не соответствуют стандарту р = 0,05, иногда могут быть клинически значимыми. Например, рассмотрим исследование нового химиотерапевтического препарата, включающее 30 пациентов с метастазами меланомы, которые случайным образом были распределены в группы. В этих группах пятилетняя выживаемость составила 7 из 15 у получающих новый препарат и 3 из 15 в контрольной группе, в которой проводили стандартное хирургическое лечение, химио- и лучевую терапию.
Несмотря на то что результаты исследования не достигают статистической значимости по критерию хи-квадрат (хи-квадрат с поправкой Йетса = 1,35; р = 0,25), результаты потенциально значимы. Если лечение эффективно и различие в частоте ответа значимо, это может привести к спасению 2400 жизней ежегодно (исходя из 7200 ежегодных смертей от меланомы и улучшения выживаемости в этом гипотетическом примере). Поскольку биологическое и клиническое значение этих результатов подтверждено в исследованиях, лечение следует исследовать на больших группах пациентов с большей вероятностью определения значимого различия, если оно существует.
Оценивая доверительные интервалы, можно выявить потенциальное преимущество лечения. Чтобы определить, могут ли быть пропущены эффекты лечения в исследовании с отрицательными (статистически незначимыми) результатами, следует посмотреть на верхнюю границу 95% доверительного интервала. Если его величина была бы клинически значимой и если бы это был действительный результат, в исследовании могли быть пропущены важные эффекты лечения.
Рассмотрим наше гипотетическое новое лечение пациентов с метастазами меланомы. Частота излечения при новом и традиционном лечении составляли 47% и 20% соответственно, различие между ними — 27%. 95% доверительный интервал для частоты излечения составлял от 10 до 51%. Верхняя граница различия в частоте излечения была 51%.
Это различие имело бы существенное значение в терапии пациентов с метастазами меланомы (NNT = 21), поэтому в этом исследовании может быть пропущено значимое преимущество лечения. Также следует отметить, что 95% доверительный интервал включает нулевое отличие, поэтому мы не можем быть полностью уверены, что частоты ответов на два вида лечения различаются. Тем не менее если в доверительный интервал входит нулевое значение, в выводе о том, что терапия не эффективна, не учитывается наилучший показатель эффекта (например, 27% различие частоты излечения в нашем гипотетическом примере).
Другими словами, значения в доверительном интервале имеют неодинаковую вероятность и по мере удаления от точечного показателя становятся еще менее вероятными. Таким образом, в нашем примере различие 25% (близко к полученным 27%) значительно более вероятно, чем различие равное 5% (далеко от 27%).
Применение доказательств доказательной медицины к определенным пациентам. Для применения доказательств к лечению конкретных пациентов требуется определить, применимо ли доказательство из исследования к отдельному пациенту. Это решение основано на состоянии пациента и его данных. Необходимо ответить на ряд вопросов в зависимости от вида используемых доказательств. Когда врач сталкивается с вопросом о том, применимо ли это исследование к конкретному пациенту, необходимо оценить причины не позволяющие применить эти результаты. Применение доказательства к определенному пациенту всегда основано на субъективном суждении врача.
- Рекомендуем далее ознакомиться со статьей "Проблема глобального здоровья в дерматологии"
Оглавление темы "Организация дерматологической помощи.":- Виды эпидемиологических исследований в дерматологии
- Системные ошибки и смешивание в эпидемиологических исследованиях
- Выводы о причине заболевания в эпидемиологическом исследовании
- Принципы исследования вспышек заболеваний
- Показатели заболевания в популяции. Бремя кожных болезней
- Расходы на лечение и качество медицинской помощи в дерматологии
- Принципы доказательной медицины в дерматологии
- Доказательство эффективности лечения и профилактики в дерматологии
- Проблема глобального здоровья в дерматологии
- Проект глобального бремени болезней (ГББ, GBD)

