Принципы доказательной медицины в дерматологии
- Доказательная медицина (ДМ) — система наилучших современных доказательств, используемых для принятия решений о лечении.
- Доказательная медицина (ДМ) основывается на постановке вопросов, нахождении наилучшего доказательства для ответа на вопросы, критической оценке доказательств, применении доказательства для выбора лечения определенных пациентов и сохранении критически оцененного доказательства.
- Подход ДМ наиболее приемлем для часто встречающихся состояний.
- Результаты хорошо спланированных клинических исследований, включающих пациентов, не подвергавшихся вмешательству, находятся на вершине иерархии доказательств, которые используются в практике доказательной медицины.
- Рекомендации по лечению, диагностике и предотвращению вреда должны учитывать значимость, величину эффекта, точность и применимость доказательств, на которых они основаны.
а) Что такое наилучшее доказательство? Принятие доказательная медицина (ДМ) в дерматологии было медленным и трудным. Положения и принципы правильно понимают лишь немногие специалисты. Доказательную медицину (ДМ) воспринимают как попытку снизить расходы, внедрить жесткие стандарты помощи и ограничить свободу дерматолога в принятии индивидуальных решений.
Применение доказательной медицины (ДМ) в дерматологии затрудняется сохраняющимся среди дерматологов убеждением, что клиническое решение может быть основано на понимании патофизиологии заболевания, логике, пробах и ошибках и несистематических наблюдениях. Оно также затруднено недостатком данных во многих областях. Как и в целом в ДМ основное внимание уделяется терапии, тем не менее, доказательные подходы к диагностике и предотвращению или оценке вреда также заслуживают внимания.
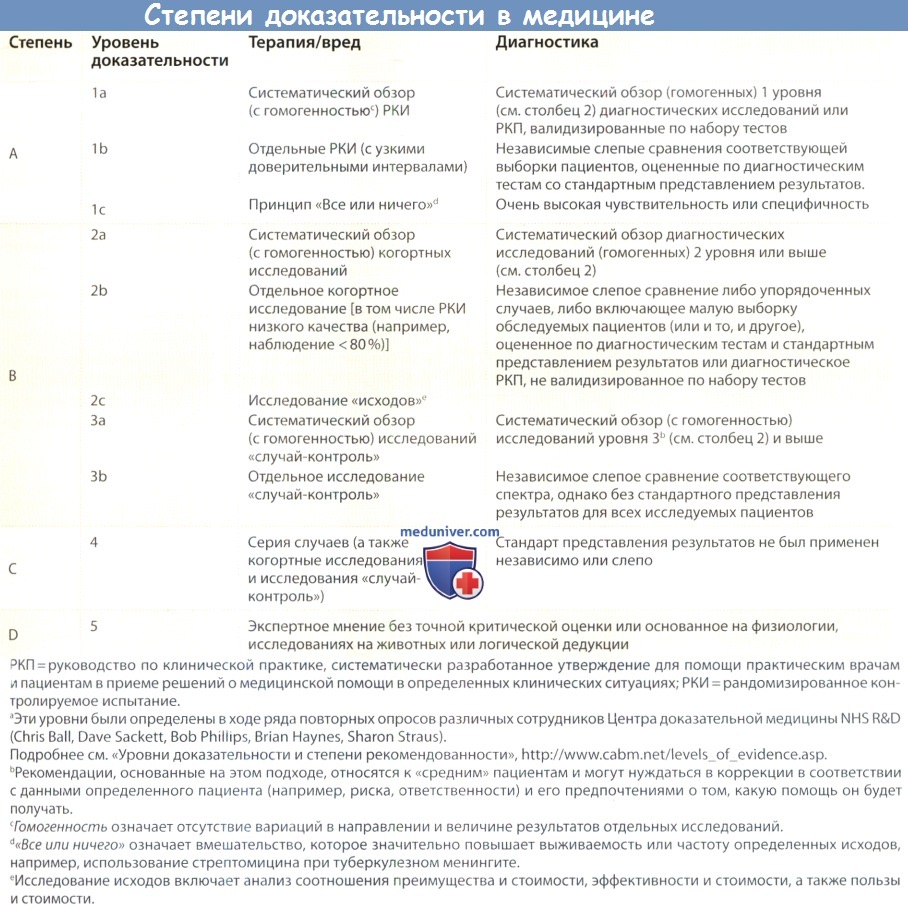
Использование доказательной медицины (ДМ) основано на нахождении и применении наилучшего доказательства. Потенциальные источники доказательства — знания об этиологии и патофизиологии заболевания, логика, личный опыт, мнения коллег или экспертов, учебники, статьи, опубликованные в журналах, и систематические обзоры. Важный принцип доказательной медицины (ДМ) состоит в том, что качество (сила) доказательства подчиняется иерархии. Точная иерархия доказательства зависит от типа задаваемого вопроса.
Эта иерархия в порядке убывания силы состоит из результатов хорошо спланированных исследований (особенно если исследования статистически гомогенны и дают результаты сходной размерности и направления), результатов серии случаев, экспертного мнения и личного опыта. Иерархия была создана, чтобы поощрить использование доказательств, которые для принятия клинического решения с наибольшей вероятностью будут точными и полезными. Порядок в этой иерархии широко обсуждался, о нем активно спорили и иногда его горячо оспаривали.
Системный обзор — это обобщение, отвечающее на определенный клинический вопрос. Обзор содержит тщательный, не подверженный системным ошибкам поиск релевантной литературы, четкие критерии оценки исследований, предоставляя структурированные результаты. Системный обзор, в котором использованы количественные методы для обобщения результатов, называется мета-анализом. Мета-анализ предоставляет собой объективное и количественное обобщение доказательств, которые подвергаются статистическому анализу.
Считается, что мета-анализ позволяет распознать наиболее важные эффекты лечения при сочетании результатов небольших исследований, которые по отдельности не обладают достаточной силой для выявления различия между методами. Например, преимущество внутривенного введения стрептокиназы при остром инфаркте миокарда было определено при мета-анализе некрупных исследований не менее, чем за десять лет до того, как эффективность этого метода была показана в крупных клинических испытаниях. Мета-анализы подвергались критике из-за расхождений между их результатами и данными крупных клинических испытаний.
Например, в мета-анализе 14 небольших исследований по применению кальция для лечения преэклампсии показано преимущество этого вида лечения, тогда как в крупном исследовании этого преимущества выявлено не было. Частота таких несоответствий составляет от 10 до 23%. Несоответствия часто можно объяснить различиями в протоколах лечения, гетерогенностью изучаемых популяций или изменениями с течением времени.
Системные ошибки публикаций — важный недостаток системных обзоров. Такие ошибки возникают, если на приемлемость исследования для публикации влияют другие факторы, помимо качества. В нескольких исследованиях показано, что на вероятность публикации влияют такие факторы, как объем выборки, направление и статистическая значимость результатов, а также то, являются ли, по мнению исследователя, результаты «интересными».
Например, в исследовании Dickersin и соавт. причины, по котором результаты проведенных исследований не были опубликованы, были следующими: «отрицательный результат» (28%), «неинтересный результат» (12%) и «проблемы, связанные с объемом выборки» (11%). Вероятность публикации исследований с небольшим размером выборки ниже, особенно если их результат отрицателен. Этот вид системных ошибок публикаций подвергает опасности основные цели мета-анализа (то есть увеличение доказательной силы при помощи объединения результатов небольших исследований).
Чтобы предотвратить системные ошибки публикации, предлагают создание реестров исследований и расширение публикации дизайнов исследований. Ошибки публикации можно выявить при помощи простого графического теста (воронкообразного графика) или нескольких других статистических методов. Кроме того, для многих заболеваний среди опубликованных исследований преобладают спонсированные фармацевтическими компаниями испытания новых дорогостоящих методов лечения. Из-за недостаточного финансирования исследования, которые ответили бы на наиболее актуальные для врачей вопросы, часто не проводятся.
Не все систематические обзоры и мета-анализы равноценны. Систематический обзор может быть качественным лишь настолько, насколько качественны клинические исследования, которые в него включены.
Вид клинического исследования, которое предоставляет наилучшее доказательство, определен категорией задаваемого вопроса. Вопросы о терапии и профилактике лучше решать в рандомизированных контролируемых испытаниях. Проблемы диагностики получают наилучшее отражение в когортных исследованиях.
На вопросы о неблагопрятных эффектах лучше всего отвечают когортные исследования, исследования по системе «случай-контроль» и постмаркетинговые наблюдательные исследования. Рандомизированные контролируемые исследования — хороший источник доказательств неблагоприятных эффектов вмешательств для частых, но не для редких побочных явлений. Сообщения о случае часто бывают первой линией доказательства редких побочных явлений, и иногда они служат единственным доказательством. Существуют методы оценки качества каждого типа доказательства.
В отношении вопросов о терапии и профилактике золотым стандартом для определения эффективности лечения стало рандомизированное контролируемое испытание. Были проведены тысячи рандомизированных контролируемых исследований. В них показано, что отсутствие рандомизации или адекватного сокрытия распределения по группам приводило к более высоким показателям эффективности лечения, что в основном было вызвано худшим прогнозом в контрольной группе, сформированной неслучайным образом, чем в контрольной группе, сформированной случайным образом.
Тем не менее, сравнения рандомизированных и нерандомизированных исследований показали несопоставимые и противоречивые результаты. Было обнаружено, что в наблюдательных исследованиях сообщают о более сильных эффектах лечения, чем в рандомизированных контролируемых исследованиях. Кроме этого, результаты качественных наблюдательных исследований (с когортным дизайном или по системе «случай-контроль») не преувеличивали системные эффекты лечения по сравнению с рандомизированными контролируемыми испытаниями по той же теме.
При подробном изучении этого противоречия можно прийти к следующим немногим выводам. В испытаниях с ретроградным контролем получают более высокие показатели эффекта лечения, чем в рандомизированных контролируемых испытаниях. Крупные, с широкими критериями включения, полностью слепые рандомизированные контролируемые испытания, вероятно, предоставляют наилучшие доказательства эффективности.
Несмотря на то, что личный опыт — непременное условие становления компетентного врача, недостатки использования исключительно собственных наблюдений широко обсуждаются. Nisbett и Ross глубоко проанализировали способность людей делать выводы из собственного опыта и сформулировали некоторые отрицательные стороны такого подхода:
• Переоценка ярких единичных событий и недооценка статистически значимого сильного доказательства.
• Ошибки, связанные с осознанием, запоминанием и вспоминанием доказательств, которые согласуются с предшествующей структурой знаний (например, представлении об этологии и патогенезе заболевания) и одновременная неспособность осознать, запомнить и вспомнить доказательства, которые наиболее валидны.
• Неспособность точно охарактеризовать популяционные данные из-за пренебрежения статистическими принципами, в том числе объемом выборки, ошибками формирования выборки и регрессией к среднему.
• Неспособность выявить и определить достоверную статистическую связь и причинно-следственные отношения.
• Существование устойчивых убеждений, несмотря на избыток опровергающих фактов.
б) Нахождение наилучшего доказательства. Способность найти наилучшее доказательство, чтобы ответить на клинический вопрос, крайне важна для применения ДМ. Для нахождения доказательств требуются доступ к электронным инструментам поиска, навыки поиска и доступность релевантных данных. Легче всего найти доказательные данные о терапии:
• Кокрановская библиотека (Cochrane Library)
• Базы данных MedUniver.com (Онлайн-система анализа и поиска медицинской литературы) и EMBASE (Ех-cerpta Medica Database);
• Наиболее авторитетные журналы
• Менее авторитетные журналы
• Книги по доказательной дерматологии и ДМ
• Национальный информационный центр по руководствам.
• Национальный институт здоровья и клинического совершенствования.
Кокрановская библиотека содержит Базу системных обзоров, Базу резюме обзоров эффективности, Центральный реестр контролируемых испытаний Кокрейна и Базу оценки технологий здоровья, а также другие базы данных.
Систематические обзоры в Кокрановскую библиотеку пишут добровольцы, согласно строгим правилам. Первый выпуск Кокрановской библиотеки 2010 г. содержал 6153 завершенных системных обзоров. Количество обзоров на дерматологические темы постоянно увеличивается.
в) Критическая оценка доказательства. После того как найдено доказательство, следующий шаг в применении доказательной медицины — критическая оценка качества и точности доказательства, а также определение величины эффектов и доказательства. Статьи, которые отвечают этим критериям, с большей вероятностью содержат точную и полезную для выбора лечения информацию.
Оценка доказательства основывается на определении соответствия полученных результатов следующим критериям:
- Валидность (то есть, насколько они свободны от различных систематических ошибок)
- Клиническая значимость
- Применимость в особых случаях.
Определение валидности доказательства в целом сосредоточено на том, чтобы убедиться в получении доказательства способом, устраняющим или избегающим систематических ошибок. Критические вопросы, которые необходимо задать для определения валидности статей о терапии, диагностических тестах и неблагоприятных эффектах, приведены в электронной версии издания.
- Рекомендуем далее ознакомиться со статьей "Доказательство эффективности лечения и профилактики в дерматологии"
Оглавление темы "Организация дерматологической помощи.":- Виды эпидемиологических исследований в дерматологии
- Системные ошибки и смешивание в эпидемиологических исследованиях
- Выводы о причине заболевания в эпидемиологическом исследовании
- Принципы исследования вспышек заболеваний
- Показатели заболевания в популяции. Бремя кожных болезней
- Расходы на лечение и качество медицинской помощи в дерматологии
- Принципы доказательной медицины в дерматологии
- Доказательство эффективности лечения и профилактики в дерматологии
- Проблема глобального здоровья в дерматологии
- Проект глобального бремени болезней (ГББ, GBD)

