Механизм развития (патогенез) опухоли при воспалительной болезни кишечника
Одно из самых грозных отдаленных осложнений НЯК и болезни Крона — формирование опухоли. Этот процесс начинается с дисплазии эпителия, которая, как при пищеводе Барретта и хроническом гастрите, представляет собой поражение in situ.
Риск дисплазии обусловлен несколькими факторами:
- длительностью восполительной болезни кишечника (ВБК). Риск резко возрастает через 8-10 лет после начала заболевания;
- распространенностью воспаления. У пациентов с панколитом риск выше, чем у пациентов с дистальным поражением толстой кишки;
- выраженностью активного воспаления. Наличие нейтрофилов увеличивает риск.
Роль воспаления в развитии дисплазии подтверждается экспериментальными данными о том, что лечение анти-TNF антителами подавляет развитие связанной с колитом злокачественной опухоли.
С целью раннего выявления опухолей пациентов с воспалительной болезнью кишечника (ВБК) обычно включают в программу наблюдения через 8 лет после постановки диагноза. Исключением из этого правила являются пациенты с первичным склерозирующим холангитом, которые имеют наибольший риск развития дисплазии, — их начинают наблюдать с момента диагностирования восполительной болезни кишечника (ВБК).
Регулярное проведение расширенной биопсии слизистой оболочки толстой кишки делает программу наблюдений очень дорогостоящей. В связи с этим исследования нацелены на поиск молекулярных маркеров дисплазии в морфологически неизмененной слизистой оболочке. Таким потенциальным маркером может стать нестабильность генома слизистой оболочки прямой кишки, однако пока биопсия остается лучшим и самым доступным решением этой проблемы.
Во многих случаях дисплазия развивается в макроскопически неизмененных уплощенных участках слизистой оболочки. В таких ситуациях полезны усовершенствованные эндоскопические методы — хромоэндоскопия и конфокальную эндоскопия.
Дисплазию на фоне восполительной болезни кишечника (ВБК) гистологически подразделяют на дисплазию низкой и высокой степени и мультифокальную. Дисплазия высокой степени может сочетаться с инвазивной карциномой как в том же участке, так и в другом отделе толстой кишки, что обычно является показанием к ее удалению.
При дисплазии низкой степени альтернативой резекции может стать активное наблюдение, однако выбор оптимальной тактики зависит от множества факторов, включая возраст пациента и количество участков дисплазии. У пациентов с ВБК также развиваются аденомы толстой кишки, в некоторых случаях их бывает трудно отличить от полиповидных участков дисплазии, ассоциированной с ВБК.
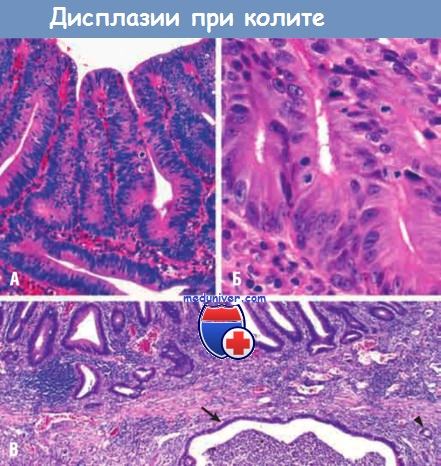
(А) Дисплазия низкой степени с выраженной псевдостратификацией и резкой гиперхромией ядер.
(Б) Криброзные железистые структуры при дисплазии высокой степени.
(В) Препарат после удаления ободочной кишки с дисплазией высокой степени в поверхностных отделах и подлежащей инвазивной аденокарциномой.
Под мышечной пластинкой слизистой оболочки определяется крупная кистозная полость (стрелка),
заполненная нейтрофилами, выстланная атипическими клетками и окруженная инвазивной аденокарциномой с мелкими железистыми структурами (острие стрелки).
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) колита в отключенном сегменте кишечника"
Оглавление темы "Патогенез болезней кишечника":- Механизм развития (патогенез) синдрома раздраженного кишечника
- Механизм развития (патогенез) воспалительных болезней кишечника
- Механизм развития (патогенез) болезни Крона
- Механизм развития (патогенез) неспецифического язвенного колита
- Механизм развития (патогенез) неопределенного колита
- Механизм развития (патогенез) опухоли при воспалительной болезни кишечника
- Механизм развития (патогенез) колита в отключенном сегменте кишечника
- Механизм развития (патогенез) микроскопического колита
- Механизм развития (патогенез) дивертикулов толстой кишки
- Механизм развития (патогенез) полипов желудочно-кишечного тракта

