Механизм развития (патогенез) болезни Крона
Болезнь Крона впервые описали Б. Крон, Л. Гинзбург и Г. Оппенгеймер в 1932 г., однако это заболевание существовало в течение многих веков. Король Франции Людовик XIII (1601-1643) с 20-летнего возраста страдал от периодической кровавой диареи, лихорадки, ректальных абсцессов, язв тонкой кишки и толстой кишки, а также фистул, вероятно, в результате болезни Крона.
а) Морфология. Болезнь Крона может поражать любой отдел ЖКТ, но к моменту диагностирования заболевания в процесс часто уже вовлечены терминальный отдел подвздошной кишки, илеоцекальный клапан и слепая кишка. В 40% наблюдений заболевание ограничено тонкой кишкой, поражение тонкой кишки и ободочной кишки отмечается у 30% пациентов, а у остальных затронута только ободочная кишка.
Характерным признаком болезни Крона являются множественные изолированные, четко отграниченные от неизмененной слизистой оболочки сегментарные поражения, что помогает при дифференциальной диагностике с НЯК. Часто формируются стриктуры кишки.
Афтозная язва (самое раннее поражение при болезни Крона) может прогрессировать до множественных поражений, которые часто сливаются в продолговатые, змеевидные язвы, ориентированные вдоль кишки. Часто присутствуют отек и нарушение нормальной структуры слизистой оболочки кишки. Небольшие рассеянные участки неизмененной слизистой оболочки, расположенные между хаотично разбросанными зонами поражения, создают вид «булыжной мостовой» — пораженная ткань расположена ниже уровня нормальной слизистой оболочки.
Между складками слизистой оболочки часто формируются щелевидные дефекты, которые могут быть глубокими и превращаться в свищевые ходы или участки перфорации. Кишечная стенка утолщается и приобретает плотноэластическую консистенцию вследствие трансмурального отека, воспаления, фиброза подслизистого слоя и гипертрофии мышечного слоя стенки, приводящих к формированию стриктур. При выраженном трансмуральном поражении жировая клетчатка брыжейки часто распространяется на серозную поверхность (так называемый «ползучий жир»).
Микроскопические признаки активной болезни Крона — большое количество нейтрофилов, которые инфильтрируют и повреждают эпителий крипт. Скопление нейтрофилов в просвете крипт (крипт-абсцесс) часто сопровождается их разрушением. Нередко при болезни Крона выявляют изъязвления с четкой границей между зоной язвенного дефекта и прилегающей нормальной слизистой оболочкой.
Даже в участках, где при макроскопическом исследовании создается впечатление диффузного поражения, при микроскопическом исследовании патологические изменения имеют фрагментарный характер. Повторяющиеся циклы повреждения и регенерации крипт приводят к нарушению строения слизистой оболочки: в норме прямые и параллельно расположенные крипты приобретают причудливую разветвленную форму и необычную ориентацию относительно друг друга. Метаплазия эпителия (еще одно проявление хронического повреждения) часто происходит по типу формирования желез, подобных антральным железам желудка, что называют псевдопилорической метаплазией.
В дистальном отделе ободочной кишки также может развиться метаплазия эпителия с появлением клеток Панета, которые в норме в этом отделе кишечника отсутствуют. Такие структурные и метапластические изменения могут сохраняться даже после затухания острого воспаления. Спустя годы после начала заболевания может развиться атрофия слизистой оболочки с исчезновением крипт. Неказеозные гранулемы — патогномоничный признак болезни Крона. Такие гранулемы обнаруживают в 35% случаев. Гранулемы могут развиваться в любом слое кишечной стенки как в участках активного воспаления, так и в непораженных участках, а также в брыжеечных лимфатических узлах. Кожные гранулемы формируют узелки, которые обозначают как метастатическую болезнь Крона. Отсутствие гранулем не исключает болезнь Крона.
б) Клинические признаки. Клинические проявления болезни Крона очень разнообразны. У большинства пациентов заболевание начинается с периодических приступов относительно легкой диареи, лихорадки и боли в животе. У 20% пациентов заболевание манифестирует резкой болью в правом нижнем квадранте живота, лихорадкой и кровавой диареей, что может напоминать клиническую картину острого аппендицита или перфорации кишечника. Периоды активного заболевания обычно чередуются с периодами бессимптомного течения, которые длятся от нескольких недель до нескольких месяцев. Обострение заболевания может быть связано с различными внешними раздражителями, включая физический и эмоциональный стрессы, особенности диеты и курение.
Последнее является сильным экзогенным фактором риска развития болезни Крона (в некоторых наблюдениях манифестация заболевания была связана с началом курения). К сожалению, прекращение курения не приводит к ремиссии.
У лиц с поражением толстой кишки может развиться железодефицитная анемия, а распространенное поражение тонкой кишки может привести к значительной потере белка, гипоальбуминемии, нарушению всасывания всех питательных веществ или только витамина В12 и солей желчных кислот. Часто формируются фиброзные стриктуры, особенно в терминальном отделе подвздошной кишки, при которых необходимо хирургическое вмешательство. В зоне анастомоза нередко происходит рецидив заболевания, а в 40% случаев в течение 10 лет после операции возникает необходимость дополнительной резекции. Между петлями кишки образуются фистулы, которые могут вовлекать мочевой пузырь, влагалище, кожу брюшной стенки и перианальной области. Часто наблюдаются перфорация и перитонеальные абсцессы.
Внекишечные проявления болезни Крона включают увеит, мигрирующий полиартрит, сакроилеит, анкилозирующий спондилоартрит, узловатую эритему и утолщение дистальных фаланг пальцев по типу «барабанных палочек», при этом любое из указанных состояний может возникнуть до появления кишечных симптомов. При болезни Крона также могут развиться перихолангит и первичный склерозирующий холангит (см. главу 18), однако они более характерны для НЯК. У пациентов с длительно существующим заболеванием толстой кишки повышен риск развития аденокарциномы.
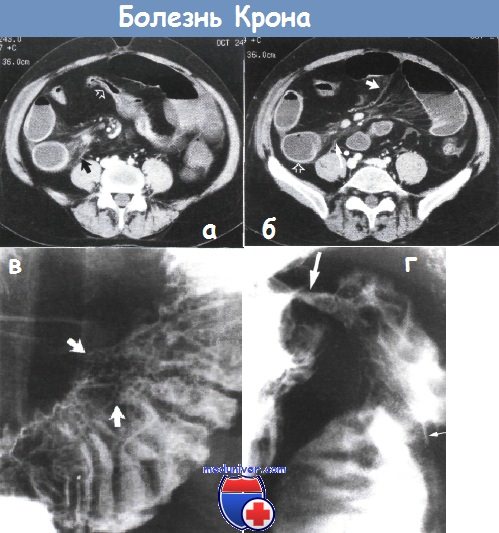
б - некоторое утолщение стенки двух кишечных петель (пустая стрелка). Воспалительные тяжи в брыжейке тонкого кишечника (длинная стрелка). Воспалительные тяжи в брыжейке напоминают гребень (короткая стрелка) и отражают сосудистые изменения и перилимфатическое воспаление. Компьютерная томография на уровне подвздошных гребней того же пациента, что и на рисунке (а).
в - увеличение кишечных ворсинок при болезни Крона. В дистальной части подвздошной кишки заметно пять узелков (указаны стрелкой), кишечные ворсинки увеличены из-за отека и воспалительной инфильтрации. Высокая бариевая клизма.
г - болезнь Крона терминального отрезка подвздошной кишки. Заметна длинная язва на брыжеечном крае кишки в виде тонкого углубления, заполненного барием (тонкие стрелки), окруженная отечной возвышенной рентгенопрозрачной слизистой оболочкой. Слизистая оболочка дистальной части терминального отрезка подвздошной кишки узловатая.
Илеоцекальный клапан сужен (толстая стрелка). Рентгеноконтрастное исследование с барием.

(А) Стриктура тонкой кишки.
(Б) Язвы слизистой оболочки и утолщение кишечной стенки (вид «булыжной мостовой»).
(В) Перфорация и серозит.
(Г) «Ползучий жир».
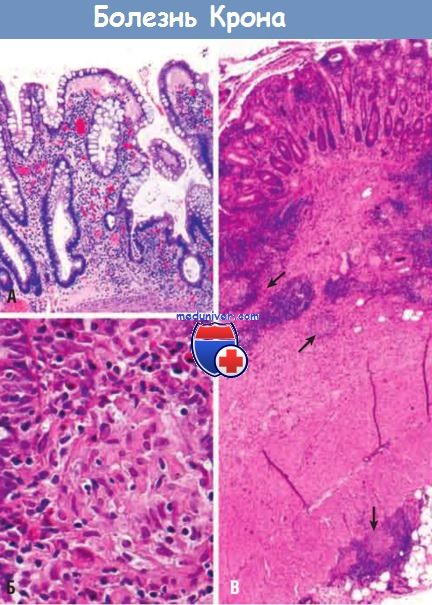
(А) Нарушение структуры крипт в результате повторяющихся циклов повреждения и регенерации.
(Б) Неказеозная гранулема.
(В) Трансмуральное поражение при болезни Крона с гранулемами в подслизистом слое и серозной оболочке (стрелки).
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) неспецифического язвенного колита"
Оглавление темы "Патогенез болезней кишечника":- Механизм развития (патогенез) синдрома раздраженного кишечника
- Механизм развития (патогенез) воспалительных болезней кишечника
- Механизм развития (патогенез) болезни Крона
- Механизм развития (патогенез) неспецифического язвенного колита
- Механизм развития (патогенез) неопределенного колита
- Механизм развития (патогенез) опухоли при воспалительной болезни кишечника
- Механизм развития (патогенез) колита в отключенном сегменте кишечника
- Механизм развития (патогенез) микроскопического колита
- Механизм развития (патогенез) дивертикулов толстой кишки
- Механизм развития (патогенез) полипов желудочно-кишечного тракта

