Клиника пороков бледного типа. Симптомы и проявления врожденных пороков сердца
После краткого изложения сведений по диагностике и лечению наиболее распространенных ВПС, целесообразно остановиться на анализе полученных результатов собственных исследований, выполненных в том ключе, как требует современный подход к осмыслению этой проблемы, окончательное решение которой, надо полагать, невозможно без обоснования и широкого практического внедрения комплексной программы поэтапной реабилитации страдающих данной патологией больных.
Исходя из того, что у больных ВПС «бледного» типа, сопровождающихся гиперволемией малого круга кровообращения, глубина и характер происходящих изменений в жизнеобеспечивающих системах организма, а также степень обратной эволюции этих изменений после оперативного устранения порока обусловливается, в первую очередь, не локализацией патологического сообщения между большим и малым кругами кровообращения, а выраженностью нарушений внутрисердечной и легочной гемодинамики.
Анализ полученных данных проводился в целом по группам оперированных и неоперированных больных без учета нозологического вида порока.
Полученные у неоперированных больных результаты специального функционального обследования с применением велоэргометрических нагрузок были сопоставлены с данными аналогичного исследования, проведенного у нетренированных к выполнению физических нагрузок здоровых лиц того же возраста (27 детей, 56 мужчин и 44 женщины), взятых в качестве контрольной группы.
Результаты клинического исследования, проведенного в подгруппе взрослых пациентов, показали, что большинство обследованных больных ВПС, которым к моменту достижения трудоспособного возраста не было выполнено оперативное вмешательство, имело, несмотря на отсутствие существенной легочной гипертензии и небольшой размер дефекта, выраженную клиническую картину заболевания.
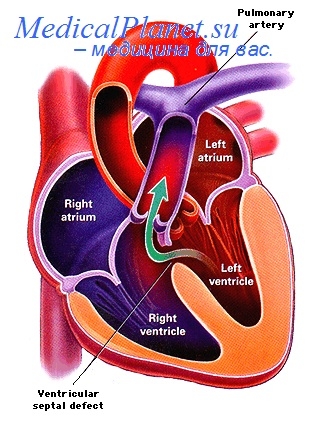
В этой подгруппе неоперированных больных заболевание наиболее часто субъективно проявлялось одышкой при физической нагрузке (81 % случаев), а объективно, судя по данным рентгенологического и ЭКГ исследования, — усилением легочного рисунка (79% случаев), увеличением дуги легочной артерии (65% случаев) и правого желудочка (75% случаев), а также отклонением электрической оси сердца вправо (77 % случаев).
В то же время, сопоставление клинических признаков заболевания в выделенных нами подгруппах неоперированных больных с нормальным и повышенным давлением в легочной артерии убедительно свидетельствовало об определяющем влиянии легочной гипертензии на выраженность клинических проявлений порока. Так, если при наличии даже умеренной легочной гипертензии одышка при физической нагрузке, усиление легочного рисунка, увеличение дуги легочной артерии и правого желудочка, отклонение электрической оси вправо отмечались почти у всех неоперированных больных, то у больных с нормальным давлением в легочной артерии эти признаки развития заболевания имели место только в 27...31 % случаев. Кроме этого, у больных с легочной гипертензией частыми клиническими признаками заболевания являлись также учащенное сердцебиение (56%), боли в области сердца (63%) и обнаруженные на ЭКГ диффузные мышечные изменения (78%).
В то же время среди неоперированных больных ВПС зрелого возраста с нормальным давлением в легочной артерии боли в области сердца встречались в 5 раз, а диффузные изменения миокарда в 3 раза чаще, чем у неоперированных больных в детском возрасте. Этот факт свидетельствует о существенном влиянии на развитие клинических признаков заболевания как легочной ги-пертензии, так и возраста неоперированных больных, в котором они находились в момент обследования.
Надо полагать, что выявленные в группе неоперированных больных при продолжительном существовании порока морфологические изменения сердечно-сосудистой системы несомненно сопровожались, несмотря на мобилизацию компенсаторных механизмов, значительным снижением у них уровня функциональных возможностей (Бубликов А.П. и др., 1981; Зиньковский М.Ф., Чепкая И.Л., 1981; Амосов Н.М., Бендет Я.А., 1975). Однако ввиду сложности количественной оценки клинических данных и по этой причине нередко встречающегося у кардиологических больных их несоответствия результатам углубленного функционального исследования, изучить в количественной форме функциональные возможности неоперированных больных ВПС представлялось реальным только на основании специального функционального обследования с применением нагрузочных тестов (Заславская P.M., 1974; Карпман В.Л. и др., 1969; Кассирский Г.И. и др., 1983; Лупанов В.П., Быков И.И., 1978; Briotet J.M., Ricordefu G., 1972;Dagainais G.R. etal., 1971; Rosing D.R. et al., 1974; White P.D., 1972), чему и посвящена следующая статья.
- Читать далее "Функциональное состояние больных с пороком сердца. Возрастная регрессия при врожденном пороке сердца"
Оглавление темы "Диагностика и прогноз пороков сердца":1. Систолический шум при дефекте межпредсердной перегородки. Частота дефекта межжелудочковой перегородки (ДМЖП)
2. Клиника дефекта межжелудочковой перегородки. Диагностика ДМЖП
3. Прогноз при дефекте межжелудочковой перегородки. Лечение ДМЖП
4. Прогноз операции при ДМЖП. Открытый артериальный проток (ОАП)
5. Прогноз при открытом артериальном протоке. Эффективность лечения ОАП
6. Клиника пороков бледного типа. Симптомы и проявления врожденных пороков сердца
7. Функциональное состояние больных с пороком сердца. Возрастная регрессия при врожденном пороке сердца
8. Гликолиз при врожденном пороке сердца. Резервы при врожденном пороке сердца
9. Минутный объем кровообращения (МОК) при врожденном пороке сердца. Реакция на физическую нагрузку при пороке сердца
10. Вентиляционная реакция при врожденном пороке сердца. Дыхание при пороке сердца

