Острый нелимфобластный лейкоз (ОНЛЛ) у ребенка - клиника, прогноз
1. Эпидемиология. ОНЛЛ составляет до 20% лейкозов детского возраста. Чаще встречается у мальчиков, особенно у детей афроамериканцев. Возрастной пик частоты для ОНЛЛ не характерен.
2. Классификация. Согласно FAB, различают следующие подтипы:
a. M1 (миелобластный лейкоз без созревания клеток). Клетки с узким ободком цитоплазмы и выраженными ядрышками, напоминают L2-лимфобласты.
Однако, клетки M1 ТДТ-отрицательны и имеют положительную реакцию хотя бы по одной из следующих цитохимических проб:
(1) пероксидаза
(2) судан чёрный Б
(3) хлорацетатэстераза.
b. М2 (миелобластный лейкоз с дифференцировкой клеток). Клетки имеют те же признаки, что и Ml, а также тельца Ауэра.
c. М3 (промиелоцитарный лейкоз). Множественные цитоплазматические азурофиль-ные гранулы в клетках — источник прокоагулянтов, вызывающих ДВС-синдром.
d. М4 (миеломоноцитарный лейкоз). Характерна поликлональность, некоторые клетки похожи на миелобласты, другие имеют признаки моноцитов (наличие неспецифической эстеразы), третьи — характеристики и тех, и других. М4 в сочетании с эозинофилией — вариант ОНЛЛ, при котором наблюдают:
(1) дефекты хромосомы 16
(2) предрасположенность к поражению оболочек мозга
(3) благоприятные результаты химиотерапии.
e. М5 (монобластный лейкоз). Положительные по неспецифической эстеразе клетки, предрасположенность к поражению ЦНС, сочетание с ДВС-синдромом.
f. М6 (эритролейкоз). Злокачественные клетки, в основном, мегалобласты, но встречаются миелобласты.
g. М7 (мегакариобластный лейкоз). В отличие от типов М1-М6, не диагностируется морфологически. Необходимы:
(1) электронномикроскопическое выявление эстеразы в тромбоцитах
(2) иммунологическое определение специфических белков в тромбоцитах.
Признаки бластов при различных вариантах острого нелимфобластного лейкоза (ОНЛЛ)
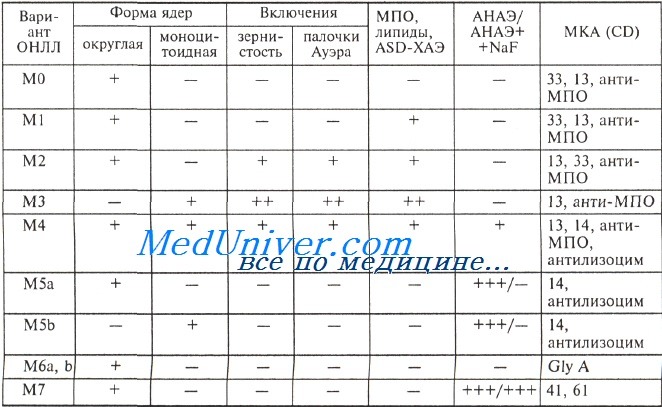
МПО — миелопероксидаза; ASD-ХАЭ— ASD-хлорацетатэстераза (гранулоцитарная эстераза); АНАЭ — а-нафтилацетатэстераза (неспецифическая эстераза);
анти-МПО — МКА к миелопероксидазе; антилизоцим — МКА к лизоциму; Gly A — гликофорин А.
3. Лечение:
a. Индукция ремиссии обычно требует более интенсивной химиотерапии, чем при ОЛЛ. При многих режимах используют, по крайней мере, один из антрациклинов и цитозин арабинозид. При этом развивается глубокая миелосупрессия, требующая поддерживающей терапии. Ремиссия наступает у 80% детей.
b. По достижении ремиссии возможны:
(1) Дальнейшая химиотерапия:
(a) Консолидирующая и интенсивная системная терапия, профилактика поражений ЦНС
(b) Поддерживающая терапия.
(2) Трансплантация костного мозга (аллогенная, если пациент имеет HLA-совместимого донора; аутологичная — если нет).
4. Прогноз:
a. При правильном выборе режима химиотерапии добиваются эффекта почти у половины больных.
b. При наилучших результатах аллогенной трансплантации костного мозга излечение наступает у 2/3 больных.
- Читать далее "Хронический миелолейкоз у ребенка - клиника, прогноз"
Оглавление темы "Детская онкогематология":- Лейкозы (лейкемии) у детей - классификация, распространенность
- Клиника и диагностика лейкоза (лейкемии) у ребенка
- Лечение лейкоза (лейкемии) у ребенка
- Острый лимфобластный лейкоз (ОЛЛ) у детей - классификация, типы
- Прогноз острого лимфобластного лейкоза у детей
- Лечение острого лимфобластного лейкоза у ребенка и ее исход
- Острый нелимфобластный лейкоз (ОНЛЛ) у ребенка - клиника, прогноз
- Хронический миелолейкоз у ребенка - клиника, прогноз
- Не-ходжкенские лимфомы у ребенка - частота, классификация
- Клиника, лечение и прогноз не-ходкенских лимфом у детей

