Регуляция обмена натрия и его нарушения
Общее содержание натрия в организме определяется соотношением между его потреблением с пищей, с одной стороны, и экскрецией почками, с другой.
За сутки человек принимает с пищей от 5 до 15 г натрия. Основное количество натрия (4—14 г) выводится с мочой, 2-5 г с калом и до 5 г с потом.
Нормальная концентрация натрия в сыворотке крови составляет 135— 145 ммоль/л.
Регуляция почечной экскреции натрия - сложный многоступенчатый процесс, который включает ряд дублирующих механизмов. Так, если снижается или полностью выходит из строя одно из его звеньев, другие, дублирующие, звенья могут обеспечить нормальный обмен натрия или по крайней мере предотвратить угрожающие жизни нежелательные сдвиги в натриевом балансе. В регуляции метаболизма натрия, объема экстрацеллюлярной жидкости, артериального давления определенную роль играют предсердные натрийуретические пептиды.
Изменение объема внеклеточной жидкости обычно происходит однонаправленно с изменением концентрации натрия, который является основным катионом плазмы, определяющим величину осмотического давления.
Натрий плазмы и ренин-ангиотензиновая система
Уровень натрия в плазме прямо не связан с содержанием натрия в организме или объемом циркулирующей жидкости. Например, гипонатриемия (норма натрия в плазме крови - 135-145 ммоль/л) может возникать при потере жидкости организмом, болезни Аддисона, а также при объемной перегрузке, в частности при тяжелой застойной сердечной недостаточности. J.Pitcock и P.Hartroft еще в 1958 г. показали обратную связь между степенью грануляции клеток юкстагломерулярного аппарата почек, верифицированную при аутопсии, и концентрацией натрия в плазме.
Последующие исследования подтвердили, что при многих состояниях существует обратная связь между концентрацией натрия в плазме и степенью активации ренин-ангиотензиновой системы. Наиболее вероятно, что возросшая секреция ренина, которую отражает повышенная гранулярность клеток юкстагломерулярного аппарата, увеличивает выработку альдостерона надпочечниками, вызывая задержку воды при избыточном количестве натрия, и приводит таким образом к гипонатриемии.
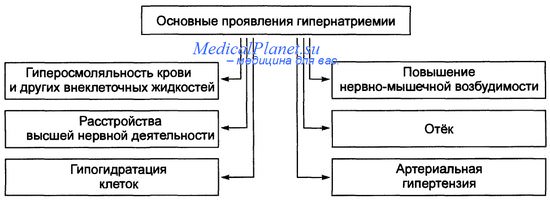
Высокий уровень натрия в плазме крови иногда рассматривается как показатель низкой активности ренин-ангиотензиновой системы. Следовательно, у больных с артериальной гипертензией, имеющих гипонатриемию, с большой долей вероятности можно предполагать высокий уровень циркулирующего ренина и ангиотензина ШШ. У таких же больных, если концентрация натрия в плазме находится в нормальных или высоких пределах, уровни ренина и ангиотензина II плазмы зачастую резко снижены.
Тем не менее, поскольку на содержание натрия в плазме крови влияют многочисленные факторы, этот параметрне может считаться абсолютным показателем, точно отражающим активность ренин-ангиотензиновой системы.
Учитывая изложенное, больным с сердечной недостаточностью и сопутствующей гипонатриемиеи следует осторожно назначать средства, блокирующие активность ренин-ангиотензиновой системы, особенно в начале лечения. Высокая первая доза ИАПФ у таких пациентов может вызвать резкую гипотензию.
Гипонатриемически-гипертензивный синдром при ишемии почек
У некоторых пациентов с односторонней ишемией почки может возникать гипонатриемически-гипертензивный синдром, характеризующийся часто внезапным началом, гипертензией, гипонатриемией, гипокалиемией и симптомами жажды, полиурии, полидипсии, потерей массы тела. Патофизиологический механизм данного синдрома обусловлен тем, что внезапно в одной почке развивается критическая ишемия. Это может быть следствием прогрессирующего стеноза почечной артерии или других процессов в артериях (J. Robertson). В результате этого развивается чрезмерная активация ренин-ангиотензиновой системы, которая приводит к острой гипертензии и повышению секреции альдостерона - альдостеронизму.
Непораженная, нестенозированная, нормально функционирующая почка сталкивается с внезапным резким повышением артериального давления. Это, несмотря на высокий уровень ангиотензина II и альдостерона, индуцирует повышенный диурез и натрийурез. Гиперальдостеронизм вызывает развитие гипокалиемии, степень которой в некоторых случаях может быть угрожающей (нормальное содержание калия в плазме крови - 3,3-4,9 ммоль/л).
Часто для этого синдрома характерно уменьшение объема внеклеточной жидкости, что является следствием увеличенного диуреза и натрийуреза из нормальной почки. В результате при изменении положения тела могут появляться временная гипотензия, возникать синкопальные состояния.
Следовательно, в основе гипонатриемии при односторонней ишемии почки лежит воздействие циркулирующего ангиотензина II, уровень которого в течение короткого промежутка времени быстро возрастает от нормального до очень высокого. В этих обстоятельствах ангиотензин II плазмы может индуцировать жажду и, возможно, стимулировать выработку антидиуретического гормона, вызывая в условиях чрезмерного количества натрия задержку жидкости в организме (J. Robertson). При развитии данного синдрома на фоне гипокалиемии у некоторых больных могут появляться желудочковые тахикардии и другие нарушения ритма.
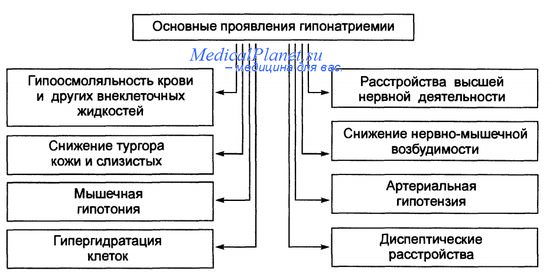
Односторонняя ишемия почки в результате атеросклеротического поражения почечной артерии наблюдается преимущественно у лиц среднего или старшего возраста. Однако она может возникать и у более молодых пациентов, в том числе в детском возрасте. Более того, гипонатриемическигипертензивный синдром при ишемии почек описан при билатеральном стенозе почечных артерий (К. Wong, К. Lynn). Это, возможно, объясняется различными уровнями ишемии почек, которая более значительна в одной почке и незначительна (минимальна) - в другой.
Итак, можно заключить, что центральным звеном в развитии гипонатриемически-гипертензивного синдрома является мощная активизация ренин-ангиотензиновой системы. Необходимо также полагать, что этот синдром недостаточно диагностируется.
При выявлении гипонатриемически-гипертензивного синдрома нужно помнить, что наиболее вероятной причиной его возникновения может быть односторонняя ишемия почки.
При подозрении на данный синдром требуется тщательное исследование почек (состояние их паренхимы, кровообращение, функциональные пробы).
Гипотензивные препараты, не блокирующие активность ренин-ангиотензиновой системы, не всегда дают положительный эффект, не позволяют корригировать гипертензию и электролитные нарушения.
ИАПФ или антагонисты рецепторов ангиотензина II, назначенные первоначально в высоких дозах, могут вызвать резкое и чрезмерное снижение артериального давления. При подозрении на указанный синдром надо осторожно использовать эти препараты, сначала в небольших дозах, иногда в комбинации с внутривенным введением солевого раствора. В этих случаях необходимы тщательный контроль за уровнем артериального давления и коррекция резкой потери жидкости.
Эффективным и часто радикальным лечением больных с рассматриваемым синдромом может быть односторонняя нефрэктомия. Это относится к тем случаям, когда в ишемизированной почке остается незначительное количество функционирующей почечной паренхимы. При стенозировании почечной артерии эффективной может быть баллонная ангиопластика (особенно при наличии фиброзной гиперплазии). Из методов консервативной терапии может быть успешным длительное медикаментозное лечение блокаторами ренин-ангиотензиновой системы (при условии постоянного наблюдения за функцией каждой почки, а также электролитами плазмы крови и объемом жидкости в организме).
- Читать далее "Гипомагниемия, гипермагниемия - клиника, диагностика"
Оглавление темы "Сердечная недостаточность":- Ремоделирование миокарда при сердечной недостаточности - механизмы
- Адаптация организма к хронической сердечной недостаточности. Изменения органов при ХСН
- Варианты гипертрофии левого желудочка. Патогенез
- Водный обмен человека - регуляция, нарушения
- Регуляция обмена натрия и его нарушения
- Гипомагниемия, гипермагниемия - клиника, диагностика
- Гипокальциемия, гиперкальциемия - клиника, диагностика
- Классификация сердечной недостаточности
- Немедикаментозное лечение хронической сердечной недостаточности (ХСН) - принципы
- Диуретики для лечения хронической сердечной недостаточности (ХСН)

