Немедикаментозное лечение хронической сердечной недостаточности (ХСН) - принципы
За последние годы существенно изменились многие подходы к лечению ХСН. Раньше основной акцент делали на устранении клинических симптомов - одышки, отеков и др., отражающих в основном качество жизни. В настоящее время наибольшее значение придают отдаленным результатам лечения, продлению жизни больного, а также профилактике заболеваний, которые могут привести к развитию СН.
Когда у больного имеются выраженные признаки ХСН, следует стремиться улучшать качество жизни больных. При этом все вышеупомянутые цели лечения не должны вступать в противоречие с основной задачей - стремиться увеличить продолжительность жизни больных.
Для объективной оценки эффективности лечебных мероприятий в настоящее время разработаны критерии их доказательности. Ниже приведены критерии доказательности, использованные в «Рекомендациях Европейского кардиологического общества».
Критерии уровня доказательности лечебных мероприятий
| Уровень доказательности | Имеющиеся доказательства |
| А | Подтверждение по меньшей мере в двух рандомизированных испытаниях |
| В | Подтверждение в одном рандомизированном испытании и(или) мета-анализе |
| С | Согласованное мнение экспертов, основанное на результатах испытаний и клиническом опыте |
Немедикаментозное лечение при ХСН заключается в коррекции физической активности с целью снизить нагрузку на ослабленный миокард, а также в коррекции водно-электролитного обмена. При I стадии целесообразно назначить обычный домашний или близкий к нему режим, а при II стадии и более -полупостельный. Больным с ХСН рекомендовалось избегать физических нагрузок в надежде на то, что постельный режим может уменьшить симптомы болезни. Кроме того, считалось, что физическая активность может ускорить прогрессирование дисфункции пораженного миокарда. Следовательно, делался акцент на ограничение физических нагрузок. Это правило остается справедливым, если иметь в виду избыточные нагрузки.
Однако чрезмерное уменьшение физической активности - гиподинамия - приводит к физической детренированности, которая способствует усилению симптомов СН и дальнейшему нарушению толерантности к физической нагрузке.
В нескольких контролируемых исследованиях показано, что адекватные физические упражнения могут ослабить симптомы СН, повысить толерантность к физической нагрузке и улучшить качество жизни больных с ХСН. Вследствие этого, ограничивая излишние физические нагрузки, одновременно следует избегать адинамии и гиподинамии. Поэтому в Рекомендациях Европейского общества кардиологов по диагностике и лечению ХСН (2001) указывается на необходимость физических тренировок (лечебной физкультуры) у таких больных. Эти тренировки необходимо сочетать с медикаментозной терапией.

А. В непрерывном режиме. Кратковременные многократные ежедневные тренировки продолжительностью 5-10 мин более тяжелым больным; более длительные, до 20-30 мин 3-5 раз в неделю - пациентам с хорошей толерантностью к нагрузкам.
Начальное улучшение аэробного резерва и уменьшение симптоматики отмечается через 4 недели выполнения упражнений. Для достижения максимального влияния на физические параметры обычно требуется до 16 недель, а для улучшения сердечно-легочных показателей необходимо до 26 недель тренировки. После этого наступает плато.
Выделяют три стадии ответа организма на физические тренировки: начальную, улучшения и поддерживающую.
Начальная стадия: используются нагрузки низкой интенсивности (например, 40-50 % от пикового потребления кислорода) с постепенным увеличением продолжительности занятий - с 5 до 15 мин. Решение об увеличении продолжительности занятий и частоты тренировок принимается с учетом субъективного состояния больных, объективных симптомов и данных инструментального исследования.
Стадия улучшения: основная задача - постепенное увеличение интенсивности нагрузок (50, 60, 70 и даже до 80 % пикового потребления кислорода в случае переносимости). Вторая цель - увеличить продолжительность занятий до 15-20 мин, а в случае удовлетворительной переносимости - до 30 мин.
Поддерживающая стадия: обычно начинается спустя 6 месяцев с начала тренировок.
Дальнейшее улучшение может быть незначительным, однако крайне важно не прекращать занятий. Так, положительные эффекты 3-недельной тренировочной программы исчезают уже через 3 недели после ограничения физической активности.
Б. Прерывистые физические тренировки. Велоэргометрия. Во время велоэргометрии 30-секундные периоды нагрузки должны чередоваться с восстановительной фазой в течение 1 мин, при этом наиболее приемлемым является интенсивность нагрузок, соответствующих 50 % от максимальной (определенной посредством 3-минутной езды без подачи нагрузки на педали с последующим увеличением рабочей нагрузки каждые 10 сек на 25 Вт). Во время восстановительной фазы нагрузка снижается до 10 Вт.
Тредмил. Рекомендуется чередовать рабочую и восстановительную фазы (продолжительность каждой фазы - 60 сек).
Коррекция водно-электролитного обмена достигается ограничением употребления жидкости и поваренной соли. Обычно суточное количество жидкости у больных с начальными проявлениями ХСН не должно превышать 1,5 л, а с выраженными застойными проявлениями - не более 1 л. Весьма важно у каждого больного соотносить суточное количество принятой жидкости с суточным диурезом, однако при любой стадии ХСН количество принятой жидкости не должно быть менее 750 мл в сутки.
Больным с ХСН рекомендуется регулярно измерять массу тела, не реже 2 раз в неделю или ежедневно, в одинаковых условиях. В случае внезапной прибавки в массе (2 кг за 3 дня) больной должен немедленно обратиться за советом к врачу для возможной коррекции дозы принимаемых диуретиков, при необходимости уменьшить количество принимаемой жидкости.
У больных с сердечной недостаточностью, когда имеется задержка натрия почками, следует ограничить его поступление в организм исходя из скорости почечной экскреции и степени увеличения объема экстрацеллюлярной жидкости. Однако при тяжелых нарушениях функции почек, особенно при назначении салуретиков, ограничивать потребление натрия нужно очень осторожно, так как если потеря его с мочой превысит потребление и объем экстрацеллюлярной жидкости уменьшится, возможно развитие уремии.
Потребность в воде определяют исходя из ее количества, необходимого для поддержания гомеостаза, и концентрации натрия в сыворотке. При тяжелых нарушениях почечной деятельности или водного обмена основное значение имеет коррекция потребления воды. Например, при выраженной гипонатрие-мии, обусловленной задержкой воды, может понадобиться ограничение ее поступления в организм до 1 л в сутки или менее. При сдвигах КЩС и нарушениях обмена калия следует дополнительно регулировать электролитный состав крови.
Определяя количество жидкости, принятое больным за сутки, необходимо учитывать все виды продуктов. Условно можно считать, что такие блюда, как салаты, каши, любые другие гарниры, даже хлеб, содержат 100 % воды.
Резко ограничивается количество поваренной соли, особенно при тяжелых стадиях заболевания. Пища в процессе кулинарной обработки почти не подсаливается. За сутки больной должен получать со всеми пищевыми продуктами 5-6 г поваренной соли, не более, а при ФК III-IV (II-Ш стадиях) лучше 3г и менее. Калийсодержащие заменители поваренной соли следует использовать с осторожностью, так как в сочетании с ИАПФ они могут провоцировать развитие гиперкалиемии.
Кроме того, следует избегать приема излишнего количества алкоголя и необходим полный отказ от курения.
Как показано в многочисленных контролируемых исследованиях, оксигенотерапия эффективна при острой левожелудочковой недостаточности. У больных с ХСН продолжительная оксигенотерапия может привести к ухудшению гемодинамики. В то же время у больных с легочным сердцем длительная оксигенотерапия оказывает положительный эффект и снижает общую смертность.
- Читать далее "Диуретики для лечения хронической сердечной недостаточности (ХСН)"
Оглавление темы "Сердечная недостаточность":- Ремоделирование миокарда при сердечной недостаточности - механизмы
- Адаптация организма к хронической сердечной недостаточности. Изменения органов при ХСН
- Варианты гипертрофии левого желудочка. Патогенез
- Водный обмен человека - регуляция, нарушения
- Регуляция обмена натрия и его нарушения
- Гипомагниемия, гипермагниемия - клиника, диагностика
- Гипокальциемия, гиперкальциемия - клиника, диагностика
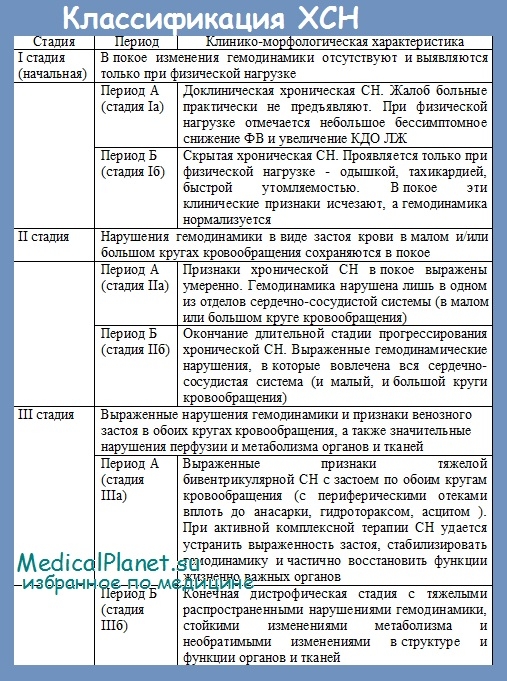
- Классификация сердечной недостаточности
- Немедикаментозное лечение хронической сердечной недостаточности (ХСН) - принципы
- Диуретики для лечения хронической сердечной недостаточности (ХСН)

