Адаптация организма к хронической сердечной недостаточности. Изменения органов при ХСН
В последние годы поиск новых подходов к проблеме застойной сердечной недостаточности основывается на данных молекулярной генетики. В кардиомиоцитах больных с конечной стадией застойной сердечной недостаточности обнаружено увеличение количества генов АПФ и рецепторов ангиотензина II. Это обусловливает увеличение синтеза ДНК и белков, а также усиление клеточной пролиферации, т.е. приводит к ремоделированию миокарда.
В результате снижается общий кровоток, уменьшается приток крови к органам и тканям организма и в большинстве случаев сердце (или его отделы) не в состоянии перемещать то количество крови, которое к нему поступает. Перед пораженным отделом сердца возникают застойные явления, нарушается водноэлектролитный обмен.
Происходят вторичные изменения во многих органах и системах организма. Как застойные явления, так и вазоконстрикция, вызванные сердечной недостаточностью, существенно ухудшают функциональное состояние почек и печени. Нарушаются метаболическая и гормональная функции этих органов. Дисфункция почек и печени играет важную роль в общей симптоматике, клиническом течении и прогнозе у больных с сердечной недостаточностью, она снижает толерантность к лекарственным препаратам, применяемым для лечения этих больных.
Сердечная недостаточность может также влиять на функцию легких и регуляцию дыхания. Кроме того, происходят изменения в эндокринных органах и иммунной системе. В скелетных мышцах уменьшается общая масса мышечных волокон, возникают изменения, которые приводят к нарушению их структуры и метаболизма. Эти изменения, по-видимому, являются результатом появления уже на раннем этапе заболевания общей слабости, снижения тонуса скелетной мускулатуры, усиления рефлекторной мышечной реакции на физическую нагрузку.
Патогенез хронической сердечной недостаточности
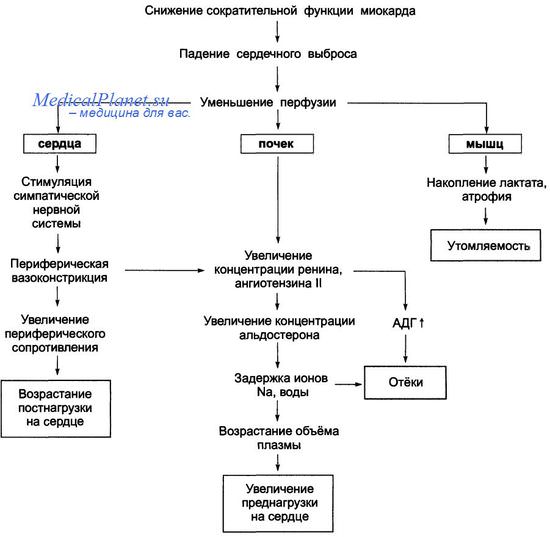
Возможно, эти явления способствуют развитию тахипноэ и чрезмерной вазоконстрикции. В периферических артериях, находящихся в состоянии хронической констрикции, возникают нарушения функции эндотелиальных клеток, обеспечивающих эндогенную вазодилатацию, увеличивается синтез мощного вазоконстриктора - эндотелина.
Застойные явления еще больше стимулируют активность нейрогормональных систем, замыкая порочный круг, усиливая задержку натрия и жидкости в организме, вызывая перегрузку малого, а затем и большого кругов кровообращения. Важно, что активация нейрогормонов играет одну из главных ролей в появлении сердечной недостаточности на всех этапах развития декомпенсации, от начала до исхода заболевания.
Таким образом, уже на ранних стадиях ХСН, обусловленных систолической дисфункцией левого желудочка, активизируются нейрогуморальные системы. Эти процессы, как указано выше, вначале имеют компенсаторноприспособительный характер. Затем, по мере прогрессирования заболевания, компенсаторные механизмы истощаются, а чрезмерная активность нейрогуморальных систем лишь усугубляет дисфункцию левого желудочка и усиливает сердечную декомпенсацию.
Ремоделирование сердца также представляет своеобразную адаптативную реакцию организма на изменяющиеся условия. У здоровых людей ремоделирование может появляться при длительных или кратковременных, но повторяющихся физических перегрузках (физиологическая гипертрофия). Оно может возникать и при различных заболеваниях и иметь характер компенсаторной или патологической гипертрофии миокарда.
Эти компенсаторные изменения в сердце происходят тогда, когда оно перестает справляться с функцией гидравлического насоса вследствие большой перегрузки либо объемом, либо давлением. Развитие желудочковой гипертрофии в ответ на сердечную недостаточность является одним из важных компенсаторных механизмов организма.
- Читать далее "Варианты гипертрофии левого желудочка. Патогенез"
Оглавление темы "Сердечная недостаточность":- Ремоделирование миокарда при сердечной недостаточности - механизмы
- Адаптация организма к хронической сердечной недостаточности. Изменения органов при ХСН
- Варианты гипертрофии левого желудочка. Патогенез
- Водный обмен человека - регуляция, нарушения
- Регуляция обмена натрия и его нарушения
- Гипомагниемия, гипермагниемия - клиника, диагностика
- Гипокальциемия, гиперкальциемия - клиника, диагностика
- Классификация сердечной недостаточности
- Немедикаментозное лечение хронической сердечной недостаточности (ХСН) - принципы
- Диуретики для лечения хронической сердечной недостаточности (ХСН)

